二维斑点追踪成像技术评价缺血性二尖瓣反流患者PCI治疗前后乳头肌功能的变化
姜薇,孙微,关莹莹,程小磊
缺血性二尖瓣反流(IMR)是指因冠状动脉狭窄或闭塞引起的功能性二尖瓣反流,其中乳头肌功能障碍是引起IMR的主要原因[1]。以往临床主要通过常规超声心动图测量计算乳头肌的缩短率来评估乳头肌功能,但误差较大。二维斑点追踪成像技术(2D-STI)是一种新的超声诊断技术,可对局部心肌功能进行定量评估,其敏感性和准确性均优于常规超声心动图[2]。经皮冠状动脉介入术(PCI)是指经心导管技术疏通狭窄或闭塞的冠状动脉管腔,从而改善心肌血流灌注的方法。本研究旨在应用2DSTI 技术评估心肌梗死伴轻中度IMR 患者PCI 治疗前后二尖瓣乳头肌功能的变化,探讨IMR 的发病机制及PCI的疗效,为临床评估预后提供可靠的依据。
1 资料与方法
1.1 一般资料 选取2017 年9 月—2019 年3 月间我院心内科收治的急性心肌梗死患者72例,根据心肌梗死的部位,将患者分为2 组:前壁心肌梗死组(Ant-MI 组)33 例,男18 例,女15 例,年龄50~79 岁,平均年龄(62.87±9.21)岁;下壁心肌梗死组(Inf-MI组)39例,男23例,女16例,年龄48~76岁,平均年龄(60.52±9.85)岁。纳入标准:患者均为窦性心律,初次发病且冠脉造影显示血管狭窄>75%,常规超声心动图提示二尖瓣反流程度为轻度至中度(即二尖瓣的反流束面积与左心房面积的比值<40%),二尖瓣自身结构无异常。排除标准:二尖瓣反流为非缺血性病因所致,患者同时伴有心力衰竭、心脏瓣膜疾病、心肌病、先天性心脏病或慢性阻塞性肺疾病者,肝肾功能不全或其他重要组织器官损害者,图像模糊者及不能按期随访者。
1.2 主要试剂与仪器 采用飞利浦epiq 7c 超声诊断仪,选择X5-1 探头,频率范围 1~5 MHz。西门子 Artist Zee Floor 数字减影血管造影机,选用药物洗脱支架(国产或进口)。
1.3 方法 所有患者于PCI术前48 h内及PCI术后3个月行常规超声心动图及2D-STI 检查。PCI 由经验丰富的介入医师按照常规流程进行操作。(1)常规超声心动图参数测量:测量左室舒张末期内径(LVEDd);采用辛普森法测得左室舒张和收缩末期容积(LVEDV/LVESV)及左室射血分数(LVEF);采用近端等速面积法[3]测得二尖瓣反流容积。(2)2D-STI 参数测量:患者连接心电图,选择心尖四腔及两腔切面(完整清晰显示出二尖瓣前、后乳头肌长轴),连续存储3个心动周期动态图像。应用Q-Lab 软件将感兴趣区定位于二尖瓣前外及后内乳头肌,软件自动通过斑点追踪方式跟踪分析二尖瓣乳头肌的运动,给出应变时间曲线,通过测量获得前外乳头肌与后内乳头肌纵向应变峰值(APM-S、PPM-S)及值达峰时间(APM-T、PPM-T),计算达峰时间差(DT)=│APM-TPPM-T│。以上所有数据均重复测量3次,取平均值。
1.4 统计学方法 数据采用SPSS 22.0 软件进行统计学处理,计量资料以均数±标准差()表示,2组间比较采用独立样本t检验,组内不同时点比较采用配对样本t检验;计数资料组间比较采用χ2检验。以P<0.05为差异有统计学意义。
2 结果
2.1 2组一般资料比较 2组患者年龄、性别、身高、体质量、血压等一般资料差异均无统计学意义(P>0.05),见表1。
2.2 2 组常规超声心动图参数比较 2 组患者手术前后LVEDd、LVEDV、LVESV、LVEF及二尖瓣反流容积等参数差异均无统计学意义(P>0.05)。与PCI术前相比,Ant-MI 组和Inf-MI组患者PCI术后LVESV降低,LVEF 升高,二尖瓣反流容积减少(P<0.05);而LVEDV、LVEDd无明显变化(P>0.05),见表2。
2.3 2 组 2D-STI 参数比较 Ant-MI 组术前及术后|APM-S|均低于 Inf-MI 组,|PPM-S|均高于 Inf-MI 组(均P<0.05);APM-T、PPM-T 及 DT 与 Inf-MI 组差异均无统计学意义(P>0.05)。与术前相比,Ant-MI组患者术后|APM-S|升高,DT降低(P<0.05),|PPMS|、APM-T 及PPM-T 无明显变化(P>0.05);Inf-MI组患者术后|PPM-S|升高,DT降低(P<0.05),|APMS|、APM-T 及PPM-T 无明显变化(P>0.05),见表3。Ant-MI组典型病例见图1。
3 讨论
IMR的发生与心肌梗死或大面积心肌缺血后继发的左心室收缩力下降及左心室重构密切相关[4-5],大约50%的心肌梗死患者会出现明显的IMR 症状,且IMR 的严重程度与心力衰竭的严重程度成正比[6-9]。二尖瓣乳头肌是连接室壁和瓣叶间的重要桥梁,乳头肌出现任何异常都将直接影响瓣膜的开放和关闭,引起二尖瓣的反流。正常生理情况下,二尖瓣前外乳头肌与后内乳头肌的收缩具有同步性,当发生冠状动脉狭窄或闭塞时,由于二尖瓣乳头肌位于心室最里层,接受的是冠状动脉终末支血管供血,所以极易受累,引起乳头肌功能紊乱和收缩功能减低。此外,缺血或梗死区域心肌还存在复极化不均匀现象,电信号传导受阻或延迟,导致受累乳头肌与另一乳头肌之间的收缩运动不同步,引起瓣叶关闭时对合不良,IMR 形成。IMR 通过加重左心室前负荷,引起左心室重构,而左心室重构又会反过来进一步加重IMR,形成负反馈,患者病情不断恶化,严重危及生命。因此,有研究认为,乳头肌收缩功能减低也是导致左心室整体重构的重要原因[10]。对于IMR 的治疗,目前临床上主要包括狭窄或阻塞冠状动脉的血运重建,受累二尖瓣装置的外科修复以及左室逆重构 3 个部分[11],而血运重建在 IMR 的整个治疗过程中最为关键和重要[12-14]。

Tab.1 Comparison of general clinical data between Ant-MI group and Inf-MI group表1 Ant-MI组与Inf-MI组患者一般资料比较

Tab.2 Comparison of echocardiographic parameters between Ant-MI group and Inf-MI group表2 Ant-MI组与Inf-MI组常规超声心动图参数比较
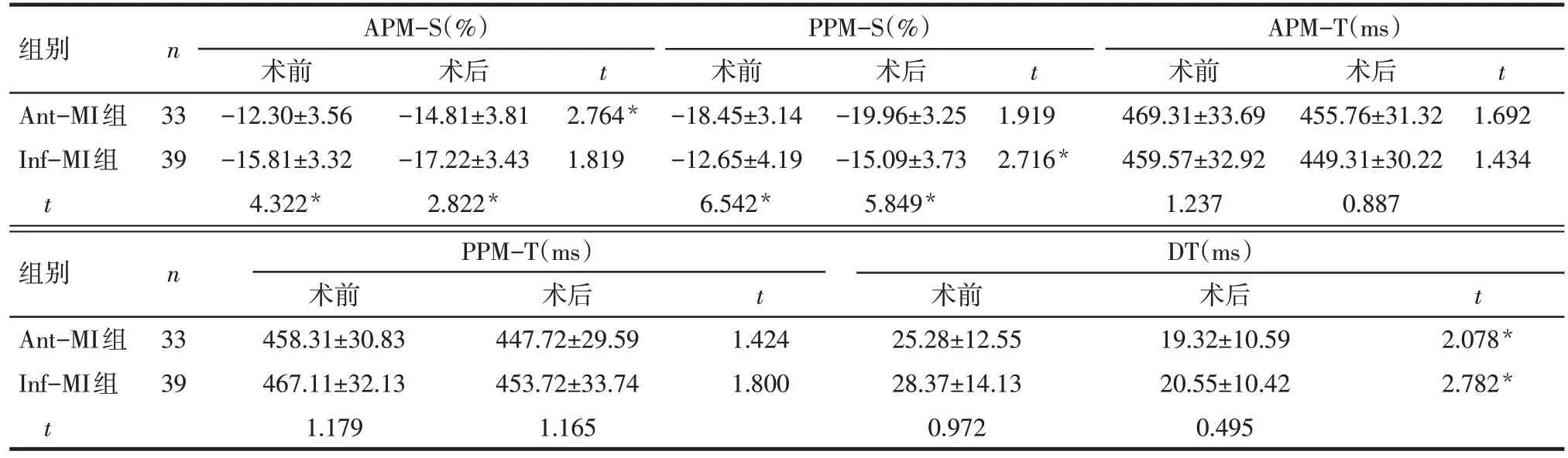
Tab.3 Comparison of 2D-STI parameters between Ant-MI group and Inf-MI group表3 Ant-MI组与Inf-MI组2D-STI参数比较
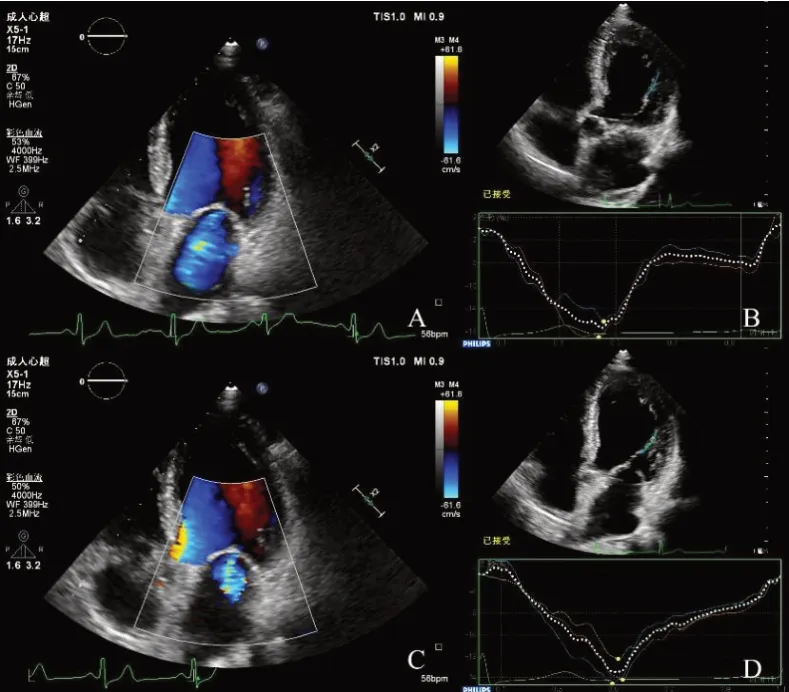
Fig.1 Mitral regurgitation and longitudinal strain of the anterior papillary muscle in the same patient in Ant-MI group before and after PCI图1 Ant-MI组同一患者PCI术前及术后二尖瓣反流及前外侧乳头肌纵向应变曲线
本研究结果显示,Ant-MI 组和Inf-MI 组患者PCI 术前,相关受累乳头肌的收缩期纵向应变峰值|APM-S|及|PPM-S|明显减低,患者前外乳头肌与后内乳头肌的纵向应变峰值达峰时间差DT显著增大,同时受累乳头肌的纵向应变达峰时间APM-T 及PPM-T 也有延迟趋势,提示心肌缺血是导致乳头肌收缩功能受损的重要原因,也是引起2 组乳头肌间收缩运动不同步以及引起二尖瓣反流的主要原因,与Stanley等[11]和Topilsky等[15]学者的研究结果相一致。本研究结果显示,PCI 术后3个月,Ant-MI 组与Inf-MI 组患者相关受累乳头肌收缩期应变峰值|APM-S|和|PPM-S|均显著升高,前外乳头肌与后内乳头肌收缩期应变达峰时间差DT 明显缩短,提示PCI 术通过对缺血区域心肌血运的有效重建,一方面显著提高了受累乳头肌的收缩功能,另一方面显著改善了患者二尖瓣前外乳头肌与后内乳头肌运动的同步性,令二尖瓣瓣膜关闭时的形态得以修复,减轻了IMR。此外,本研究中常规超声心动图结果显示,Ant-MI组和Inf-MI组患者PCI术后LVEF较术前显著升高,左心室容积参数LVESV缩小,提示PCI术后,患者心肌收缩功能明显提高的同时,左室重构亦得到了一定程度的改善,从而又进一步减轻了IMR。
综上所述,二尖瓣乳头肌功能减低及运动不同步是引起IMR 形成的主要原因,PCI 术对轻至中度IMR 患者有着积极肯定的疗效;此外,2D-STI 技术可以准确评估二尖瓣乳头肌的运动及功能,并且操作简单灵活,重复性好,具有较好的临床应用价值。本研究的局限性在于:本研究仅对部分轻中度IMR患者进行了小样本研究,未对IMR 的不同程度及患者冠状动脉狭窄的严重程度进行分级比较,且随访时间较短,相关研究结论尚有待进一步研究验证。

