妊娠晚期B族链球菌感染孕妇血清细胞因子水平、相关危险因素及妊娠结局分析
林文静 温高静 黄志琼 吕杰强
1.温州医科大学第三临床学院(325000);2.温州医科大学附属第二医院
B族链球菌(GBS)感染可诱发产妇多种疾病,包括菌血症、泌尿系统感染、胎膜感染、子宫内膜感染以及创伤感染等[1-3]。近年研究发现,GBS是围产期孕妇及新生儿感染的主要致病菌之一[4]。此外,妊娠晚期GBS感染会显著提高孕妇剖宫产、产褥感染以及新生儿感染的发生率[5]。降钙素原(PCT)及白介素-6(IL-6)是临床常用的细菌感染性疾病早期诊断及预后判断的重要指标。妊娠晚期正常孕妇羊水中IL-6水平较低,而宫内感染可导致羊水中IL-6水平急剧升高[6]。本次研究观察了妊娠晚期GBS感染孕妇血清细胞因子水平及妊娠结局,并分析其危险因素。
1 资料与方法
1.1 一般资料
收集2015年3月-2018年3月于本院分娩的妊娠晚期孕妇800例临床资料,其中GBS感染孕妇为GBS感染组,无GBS感染孕妇为对照组。纳入标准:①GBS感染孕妇符合GBS感染诊断标准[7];②孕周34~41周;③无生殖道畸形;④宫内妊娠、单胎者。排除标准:①合并泌尿系统感染;②3个月内使用抗生素;③入选前2周有性生活;④有产科并发症;⑤胎儿畸形及死胎。本院伦理委员会已批准本次研究。
1.2 检测方法
利用无菌棉球擦取孕妇阴道分泌物行细菌培养,采取快速检测卡测定。两组GBS感染取样及检测均由同一医生操作。GBS阳性孕妇孕期不需要特殊处理,注意外阴清洁;临产后给予青霉素治疗。新生儿出生后取鼻腔或口咽部分泌物检测有无GBS感染,阳性患儿给予青霉素治疗。两组孕妇分娩后,留取母体静脉血取血清,电化学发光法检测血清中降钙素原(PCT)及白介素-6(IL-6)水平。
1.3 危险因素分析
采用单因素回归法对妊娠晚期孕妇发生GBS感染的危险因素进行分析。包括:孕妇年龄、文化程度、体质指数(BMI)、有无妊娠糖尿病(GDM)、有无高血压、有无外阴阴道炎假丝酵母菌病(VVC)、有无流产史、有无分娩史;利用lgistic分析法对相关危险因素行多因素回归分析。
1.4 妊娠结局
记录两组孕妇妊娠结局,包括:早产、宫内感染、产后出血、胎膜早破、羊水污染、胎儿窘迫、剖宫产、新生儿窒息、新生儿肺炎。
1.5 统计学方法

2 结果
2.1 一般资料
GBS感染组400例,年龄(30.9±4.5)岁(25~39岁),孕周(36.3±1.8)周(34~41周)。对照组400例,年龄(31.4±5.2)岁(23~38岁),孕周(36.9±2.2)周(34~40周)。两组比较无差异(P>0.05)。
2.2 炎症因子水平比较
对照组血清PCT及IL-6水平(0.06±0.01ng/ml、2.78±0.32pmoL/ml)均低于GBS感染组(0.14±0.04 ng/ml、15.14±1.67pmoL/ml)(t=38.806、145.379,均P=0.000)。
2.3 危险因素分析
妊娠晚期孕妇年龄、BMI、有无GDM、有无VVC、有无流产史、有无分娩史,均与发生GBS感染有关(P<0.05),见表1。采用logistic回归法分析结果显示,高龄、高BMI、GDM、VVC、流产史及分娩史是妊娠晚期孕妇GBS感染的独立危险因素(P<0.05)。见表2。
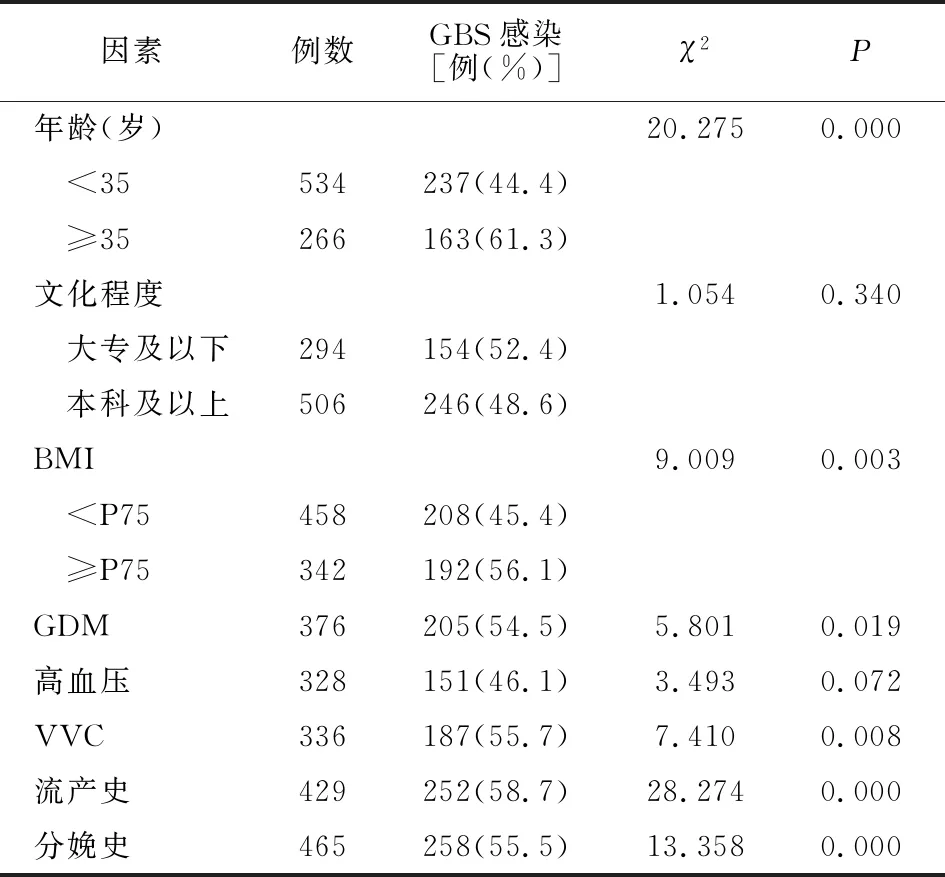
表1 GBS感染单因素分析(例)
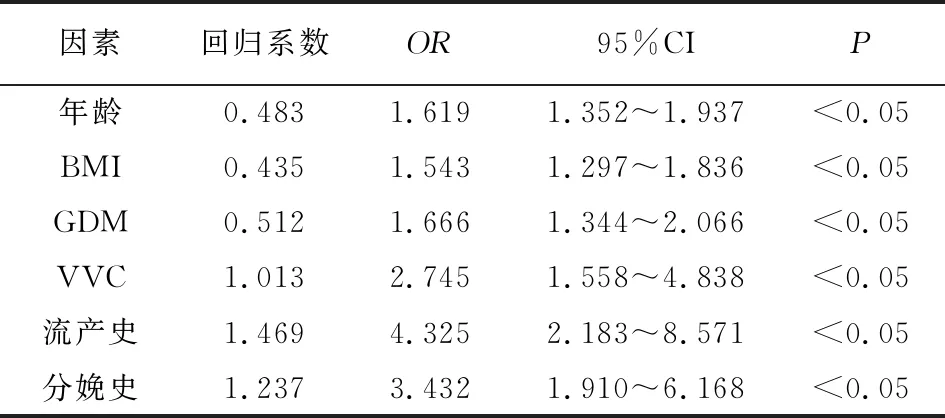
表2 GBS感染多因素logisticic回归分析
2.4 妊娠结局
两组孕妇产后出血及胎儿窘迫发生率无差异(P>0.05);GBS感染组早产、宫内感染、胎膜早破、羊水污染、剖宫产、新生儿窒息及新生儿肺炎发生率均高于对照组(P<0.05)。见表3。

表3 两组妊娠结局分析[例(%)]
3 讨论
GBS属革兰阳性菌,是围产期生殖道感染的重要病原菌之一[8-10]。GBS为条件致病菌,正常健康人群感染GBS并不致病,但孕妇感染GBS后,部分可在分娩过程中传染给新生儿,造成新生儿早期侵入性感染,严重者可导致死亡。PCT是一种蛋白质,在人体内含量较低。当严重细菌、真菌感染以及脓毒症和多脏器功能衰竭时其在血浆中急剧升高,而自身免疫性疾病、过敏和病毒感染时无明显变化。可作为细菌性感染疾病的诊断指标[11-13]。妊娠期孕妇子宫蜕膜、羊膜、绒毛膜细胞等均可合成IL-6,IL-6具有调节炎症反应和免疫水平的作用,可作为判断宫内感染指标。本次研究结果显示,GBS感染组孕妇血清中PCT及IL-6水平均高于对照组,表明GBS感染可通过升高孕妇体内相关炎症因子水平,加重炎症反应损伤。与已有研究结果相似[6]。
本研究经多因素回归分析显示,妊娠晚期孕妇GBS感染的高危因素包括高龄、高BMI、GDM、VVC、流产史及分娩史。提示医院应重视上述因素及相关操作,加强对存在GBS感染高危因素孕妇的管理,积极做好早期预防和治疗,以降低感染风险。妊娠结局分析结果显示, GBS感染组孕妇发生早产、宫内感染、胎膜早破、羊水污染、剖宫产、新生儿窒息及新生儿肺炎比率均高于对照组孕妇。表明GBS感染可增加妊娠晚期孕妇发生不良妊娠结局风险。GBS对绒毛膜具有较强的吸附与穿透力,可通过降低胎膜张力及阻力作用,增加早产及剖宫产几率;而GBS所致的胎膜早破,则增加了外界的病原菌进入孕妇宫腔内部风险,导致宫内感染,进一步引起羊水污染。既往研究发现,孕妇GBS感染与新生儿不良结局关系密切,孕妇GBS感染时可通过生殖道传染使新生儿出现GBS感染,因此,GBS是导致新生儿出现感染症状的主要病原菌之一[14-15]。GBS可通过引起绒毛膜羊膜发炎,增加胎盘的血管阻力,影响胎儿供氧导致新生儿窒息。此外,宫内感染可使胎儿的呼吸道受到病原菌侵袭,导致败血症及其他感染发生。有数据显示,GBS感染在妊娠晚期孕妇中具有较高的发病率[16]。因此,积极预防和治疗GBS感染是关注产妇及新生儿健康的重要手段。
综上所述,妊娠晚期孕妇GBS感染可通过升高血清炎症因子水平加重炎症损伤;此外,GBS感染还可增加孕妇早产、宫内感染、胎膜早破、羊水污染、剖宫产、新生儿窒息及新生儿肺炎的发生风险,临床需加强GBS感染筛检并及时对症治疗。高龄、高BMI、GDM、VVC、流产史及分娩史等均是妊娠晚期孕妇GBS感染的独立危险因素,提示临床应加强对上述因素的控制保护,以降低妊娠晚期孕妇GBS感染率。

