临床药师对多重用药病人潜在用药风险的分析和干预
马晶静
(山西省太原市中医医院 药剂科,山西 太原)
0 引言
我国正逐渐步入老龄化社会,老年人口数量在2013年已经突破2亿大关,老年人群的身心健康问题逐渐凸显,已经成为一项社会问题。大部分老年人同时患有高血压,冠心病,糖尿病等多种疾病,需要同时服用不同种类的药物。据一项研究资料显示[1],有90%以上的住院老年患者用药5种以上,有60%左右的住院老年患者用药≥10种以上。老年患者机体功能下降,代谢能力减退,用药数量和种类的增多不可避免会给老年人患者带来潜在的用药风险。多重用药增加了药物不良反应和药物相互作用的发生率。一项调查研究发现[2],同时服用两种药物发生药物不良事件的风险为13%;同时服用5种药物产生药物不良事件的风险为58%;而同时服用≥7种药物,不良药物事件的发生率则增加到82%。多重用药不仅增加老年患者的医疗支出,造成潜在的用药风险,使老年患者的依从性下降,还会对老年患者的建康造成损害,出现不同程度的营养不良、骨折、尿失禁、认知障碍等并发症[3]。针对多重用药对老年患者的危害性,该研究选取住院被诊断为多重用药的老年患者共115例,对患者的诊断,处方及所用药物的种类进行统计,使用比尔斯(Beers)标准进行分析并干预其潜在的用药风险,为进一步的临床工作提供依据。
1 资料和方法
1.1 研究对象
选取2017年7月至2019年8月在本院住院的老年患者,入选标准:年龄≥60岁;≥3项临床诊断或者有≥1种慢性病;同时服用≥5种药物且药物服用时间≥3个月;患者有自我意识并愿意配合用药指导,签订知情同意书。排除标准:恶性肿瘤老年患者;患者生存时间≤3个月;有精神障碍或认知障碍者。本研究经过我院伦理委员会批准。
1.2 方法
住院老年患者通过查阅病史,当面问卷调查等方式,详细记录门诊和住院老年患者基本信息(包括年龄、性别、临床诊断、住院时间等),治疗药物的种类及其用法、用量等。选取三名临床经验丰富的职业药师以(Beers)标准[4]对入选患者进行药物相互作用和用药潜在风险的分析,判断其是否有用药风险。临床药师通过直接和间接两种方式对老年多重用药患者进行用药干预(间接干预:对患者进行口头、查房、出院教育,让患者了解一定的用药知识和药物相互作用,电话定期随访了解患者用药情况并巩固用药教育;直接干预:对诊断有多重用药风险的患者与其主治医生沟通,在保证疗效的前提下,适当更换用药,减少用药的种类与数量)。病人用药依从性评价采用中文版8条目Morisky用药依从性问卷。(问卷总分8分,<6为低依从性;≥6、<8为中等依从性;=8为高依从性)。
1.3 统计学处理
使用统计分析软件为SPSS 20.0,计量资料(如平均年龄)以(±s)表示;计数资料(如常见慢性病种类,常见用药,干预前后结构比等)以百分率表示,采用卡方检验。Kappa检验验证内部一致性。显著性水准以P<0.05表示差异有统计学显著意义。
2 结果
对三名药师进行一致性检验,Kappa检验值为0.83,P<0.05,内部一致性优。
2.1 多重用药老年患者的基本情况及常见慢性疾病
住院老年患者诊断为多重用药者115例,男性患者92例,女性患者23例。平均年龄74.03±6.53岁,年龄范围65~89岁。诊断疾病种类为4~20种,住院老年患者用药品种数为5~28种,涉及西药2~23种、中成药0~5种。服用中成药者占43.48 %。基本情况见表1。
诊断为多重用药的115例老年患者最常见的十种疾病如下:高血压73例(63.48%),慢性胃炎43例(37.39%),高脂血症39例(33.91%),冠状动脉粥样硬化性心脏病37例(32.17%),皮肤及组织病35例(30.43%),糖尿病28例(24.35%),脑血管疾病27例(23.48%),心律失常 23例(20%),慢性腰背痛22例(19.13%),呼吸系统疾病19例(16.52%)。其他疾病如痛风,甲状腺功能亢进,骨质酥松,帕金森综合征,慢性肝炎等。老年患者多种慢性病合并情况:2种 15例(13.04%),3种 28例(24.34%),4种 17例(14.78%),5种23例(20%)。常见慢性病见表2。
2.2 多重用药老年人常见药品及药物潜在相互作用
多重用药老年人使用他汀类药物者62例(53.91%),使用中成药者50例(43.48%),使用质子泵抑制剂者44例(38.26%),使用解热镇痛药者36例(31.30%),使用维生素和矿物质者31例(26.96%),使用治疗前列腺药物者30例(26.08%),使用β受体阻滞剂者29例(25.22%),使用血管紧张素者25例(21.74%),防治骨质疏松症药物23例(20.00%)。多重用药老年人常见药品详见表2。存在有药物潜在相互作用风险的有47例(40.87%),主要集中在心血管药物、中枢神经系统药物、胃肠道用药物、短效降血压药物、骨代谢病药物等。
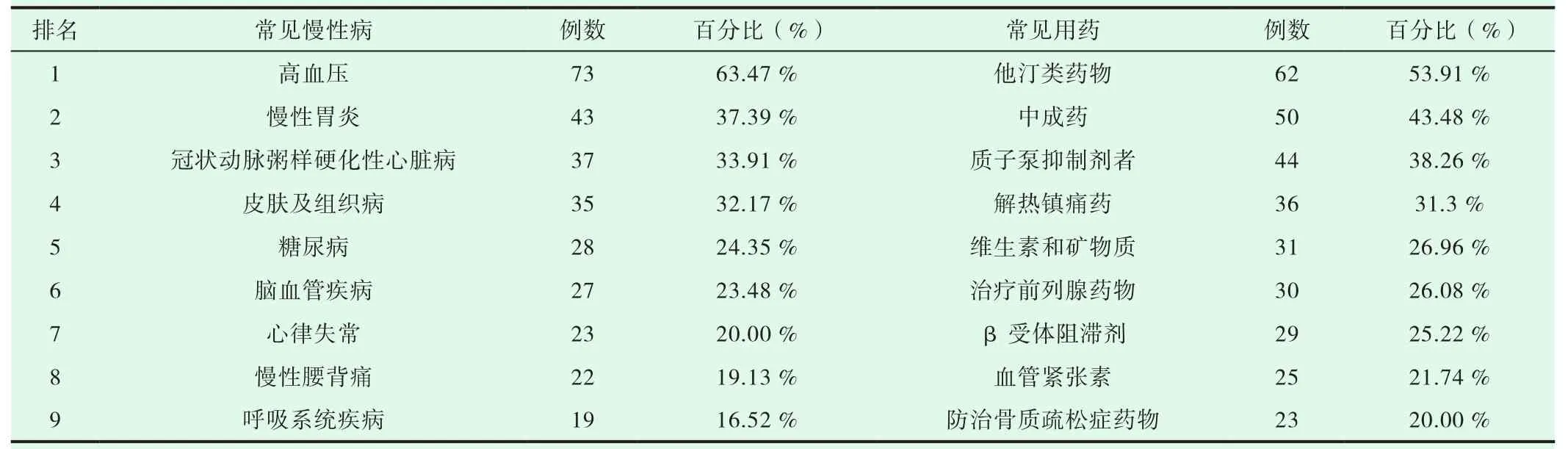
表2 多重用药老年人常见的慢性疾病及常见用药

表1 老年患者的基本情况(n=115)
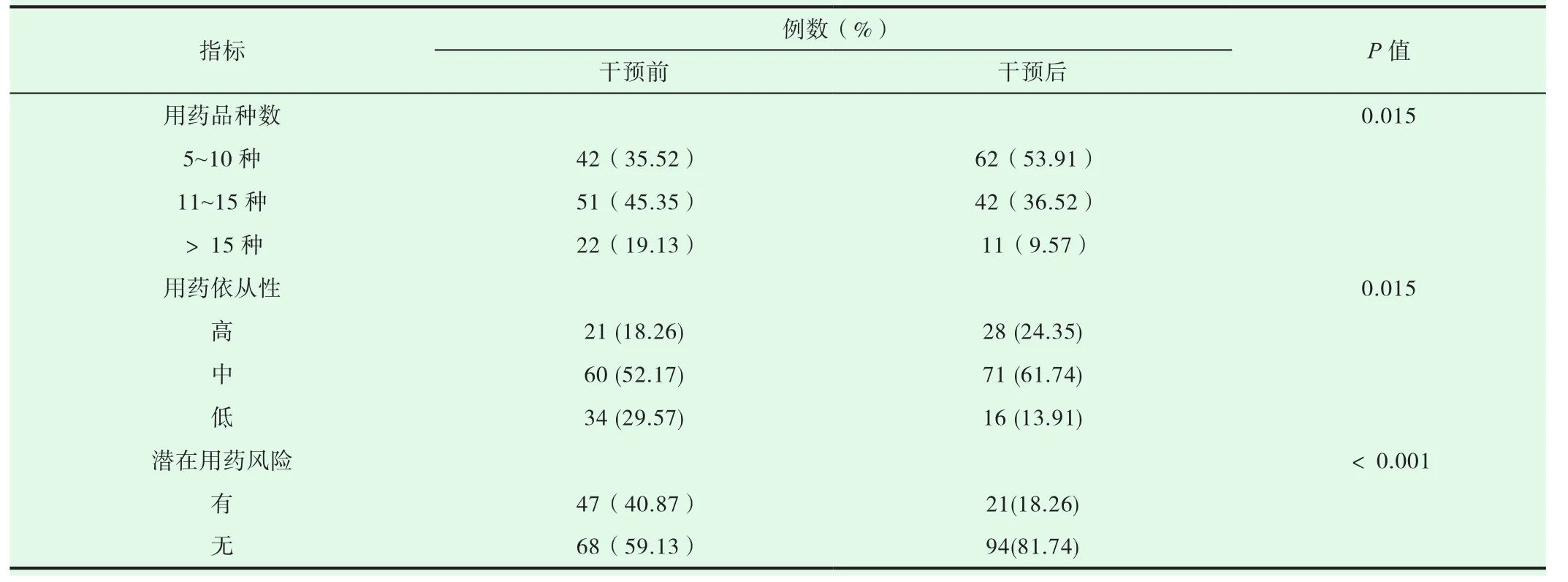
表3 药师干预前后病人用药情况的比较(n=115)
2.3 药师干预措施及干预前后用药情况比较
本院临床药师按1.2项方法进行干预措施,具体干预措施依照Beers标准。干预前老年患者多重用药情况为:用药种类5~10种42例,10~15种51例,>15种22例。干预后用药情况为用药种类5~10种50例,10~15种 54例,>15种 11例,干预前后差异有显著性。对病人用药依从性进行评估。干预前老年病人用药依从性高者21例,中者60例,低者34例。干预后用药依从性高者28例,中者71例,低者降低至16例,差异有显著性,干预措施使患者依从性整体提高。干预前有潜在用药风险的患者数为47例,干预后降低至21例,本院临床药师对多重用药老年患者进行干预有效。具体统计数据见表3。
3 讨论
根据老年患者用药情况的调查统计分析,发现多重用药的老年人患者比例不容乐观。国际上普遍认为同时服用≥5药物即为多重用药[5]。多重用药会导致老年患者更高的医疗成本、潜在的药物不良反应、药物相互作用以及患者对用药依从性下降、患者功能状态下降和老年综合征等不良反应。其中老年多重用药患者用药依从性是一项需要重视的问题。相关文献报道[6],多重用药老年患者的用药依从性主要以患者自身因素、药物因素为主。而用药的种类、数量、药物的不良反应在很大程度上会影响患者的用药依从性,给临床工作和老年人的身体健康带来巨大的隐患。本研究证实,适当的对多重用药老年患者进行标准的用药干预与教育,可有效增加患者用药依从性,减少药物对患者机体潜在的不良影响。Ben Reason[7]也针对多重用药的危害和患者依从性的下降提出在可能的情况下可适当减少老年患者用药的种类与数量。通过改变药物的剂量和用药方案,减少老年多药患者用药不良反应的风险。
根据本研究的结果,建议医院应加强不同学科之间的交流,促进临床药师和医师更广泛的沟通、讨论与合作。建立一个有效的临床用药标准,可有效诊断出多重用药的老年患者,并对有潜在用药风险老年患者进行科学有效的干预,促进安全、合理用药,减少多重用药的危害。同时也应加强多科室之间合作,增进跨学科交流,采取多项会诊,多病共同就诊等来应对老年患者多病共存的现状。临床药师和医师应对老年患者采取间接干预和直接干预相结合的方式进行用药干预。对出院患者进行出院教育,让患者了解一定的用药知识和药物相互作用,通过电话随访定期巩固用药教育;对于住院患者,临床药师需利用Beers标准对药物处方、医嘱的适宜性进行审核并加强对患者的用药知识的宣传和教育,对诊断为多重用药的老年患者应与其主治医生沟通,进行适当的干预。
本研究结果显示,对老年患者进行适当的用药干预可明显改善老年患者的用药依从性,降低其潜在的用药风险。

