玻璃体内注射雷珠单抗后视网膜分支静脉阻塞性黄斑水肿复发的危险因素分析△
尹小芳 叶祖科 汤秀容 梁影影 黎彦豪 罗书科 卢彦
视网膜分支静脉阻塞(branch retinal vein occlusion,BRVO)是一种常见的眼底血管性疾病,其特征性表现包括视网膜分支静脉迂曲扩张、视网膜内出血、视网膜水肿及视网膜血管白鞘形成等。黄斑水肿是导致BRVO患者视力下降的最主要原因。既往大量研究表明,抗血管内皮生长因子(vascular endothelial growth factor,VEGF)治疗可有效促进BRVO出血吸收、减轻黄斑水肿[1-2]。但目前抗VEGF治疗的方案和标准尚未完全统一[3]。我院在临床工作中一般采用“1+PRN”治疗原则,即发现黄斑水肿后先注射1次,之后按需给药。本研究对近5 a在我院行雷珠单抗注射治疗BRVO性黄斑水肿的患者进行回顾性分析,旨在探讨玻璃体内注射雷珠单抗治疗后BRVO性黄斑水肿复发的相关危险因素,现报告如下。
1 资料与方法
1.1 一般资料本研究获得我院医学伦理委员会审核、批准,所有患者均签署知情同意书。回顾性分析2013年1月至2018年1月在我院因BRVO致黄斑水肿并接受玻璃体内注射雷珠单抗治疗患者的临床资料。纳入标准:(1)BRVO性黄斑水肿,黄斑中心凹厚度(central macular thickness,CMT)大于250 μm。(2)接受玻璃体内注射雷珠单抗治疗。(3)随访时间不少于6个月。(4)遵循“1+PRN”治疗原则,重复治疗的标准为:与末次随访时相比CMT增加>100 μm;或与末次随访时相比最佳矫正视力下降>1 行,并且黄斑水肿加重。排除标准:(1)合并视神经疾病或其他视网膜脉络膜疾病者(如缺血性视神经病变、糖尿病视网膜病变、老年性黄斑变性等);(2)屈光间质混浊明显,导致眼底OCT成像不清、无法测量CMT者;(3)已行针对黄斑水肿的玻璃体内注射药物治疗(包括曲安奈德、雷珠单抗、康柏西普、Ozurdex等)。
1.2 注射方法所有患者在行玻璃体内注射雷珠单抗前均被详细告知该治疗的目的及可能出现的并发症,并签署手术知情同意书。所有患者术前3 d开始滴用5 g·L-1盐酸左氧氟沙星滴眼液(日本Santen参天制药),每天4次。在手术室,患者取仰卧位,常规消毒铺巾,开睑器开睑,50 g·L-1聚维酮碘消毒结膜囊后,生理盐水冲洗结膜囊3次,盐酸爱尔凯因滴眼液滴眼行表面麻醉。自11点钟位距离角膜缘4 mm处于睫状体平坦部垂直进针,向玻璃体内注射雷珠单抗0.05 mL(0.5 mg)。注射完毕后迅速拔出针头,并按压注射部位数秒直至无返流。结膜囊内涂妥布霉素地塞米松眼膏(美国Alcon公司)后包扎术眼,手术结束。术后常规使用5 g·L-1盐酸左氧氟沙星滴眼液,每天4次,持续1周。
1.3 观察时间和项目根据本研究的目的设计患者详细信息表,记录患者的性别、年龄、眼别、术前最佳矫正视力、非接触式眼压、病程、阻塞支分布情况、有无激光史、激光时机(注药前激光或注药后激光)、有无高血压病史、术前脉压差、术前CMT、注药次数及随访时间。根据末次随访时患者行玻璃体内注射雷珠单抗的总次数,将患者分为两组,即单次注射组(整个随访过程中仅进行过一次玻璃体内注射雷珠单抗)及复发组(在第1次玻璃体内注射雷珠单抗后黄斑水肿复发,进行了追加注射)。所有患者在治疗前及治疗后的随访过程中均采用海德堡HRA-OCT(德国Heidelberg Engineering公司,型号Spectralis HRA+OCT)对黄斑中心6 mm直径范围进行扫描,选取图像最清晰、效果最好的图片进行分析。重复测量CMT 3次后取其平均值记录。
2 结果
2.1 一般情况本研究共纳入玻璃体内注射雷珠单抗治疗BRVO性黄斑水肿的患者114例,均为单眼发病。其中男50例、女64例,年龄为33~85(61.87±11.26)岁,右眼70例、左眼44例。114例治疗前有高血压病史者74例,无高血压病史者40例。阻塞支分布:颞上分支静脉阻塞48例(42.1%),颞下分支静脉阻塞28例(24.6%),颞上分支静脉的黄斑支阻塞19例(16.7%),颞下分支静脉的黄斑支阻塞7例(6.1%),上半侧分支静脉阻塞5例(4.4%),下半侧分支静脉阻塞3例(2.6%),其他情况4例(3.5%;颞下合并鼻上分支静脉阻塞2例,颞上合并鼻上及鼻下分支静脉阻塞1例,颞上分支静脉的上方小分支阻塞1例)。
2.2 单次注射组与复发组一般资料比较在114例患者中,79例在行第1次玻璃体内注射雷珠单抗后,CMT逐渐降低,随访过程黄斑水肿无复发,未行第2次玻璃体内注射雷珠单抗治疗。35例患者在随访过程中进行了再次或多次玻璃体内注射雷珠单抗,其中追加注射1次者30例,2次者2例,5次者2例,6次者1例。将单次注射组和复发组患者的基线资料进行对比,发现年龄和基线CMT的组间差异均有统计学意义(均为P<0.05),复发组的年龄、基线CMT均显著大于单次注射组。两组患者间性别、眼别、阻塞支的分布情况、激光史及高血压病史差异均无统计学意义(均为P>0.05)。虽然复发组的基线最佳矫正视力、眼压、脉压差均小于单次注射组,病程长于单次注射组,但差异均无统计学意义(均为P>0.05)。见表1。
表1 单次注射组及复发组患者术前基线资料比较
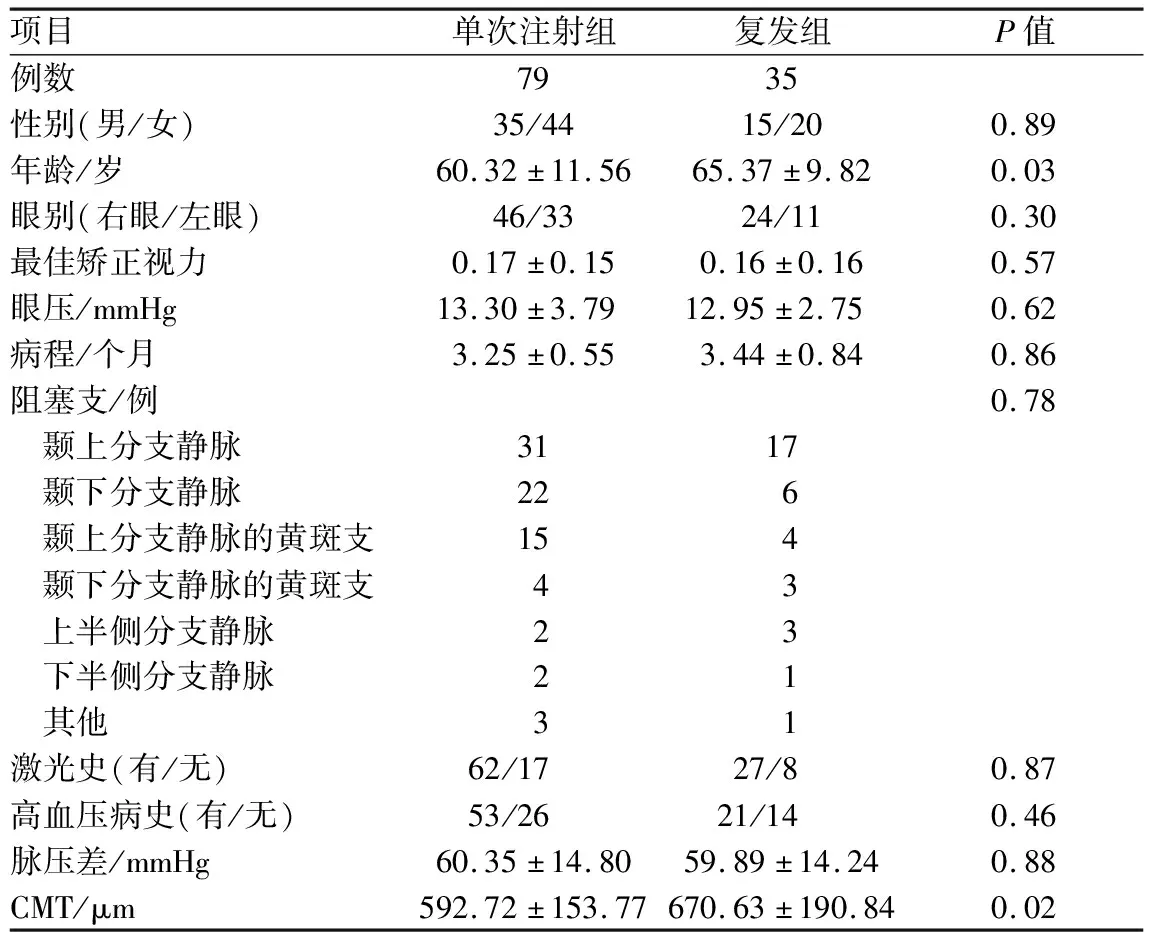
项目单次注射组复发组P值例数7935性别(男/女)35/4415/200.89年龄/岁60.32±11.5665.37±9.820.03眼别(右眼/左眼)46/3324/110.30最佳矫正视力0.17±0.150.16±0.160.57眼压/mmHg13.30±3.7912.95±2.750.62病程/个月3.25±0.553.44±0.840.86阻塞支/例0.78 颞上分支静脉3117 颞下分支静脉226 颞上分支静脉的黄斑支154 颞下分支静脉的黄斑支43 上半侧分支静脉23 下半侧分支静脉21 其他31激光史(有/无)62/1727/80.87高血压病史(有/无)53/2621/140.46脉压差/mmHg60.35±14.8059.89±14.240.88CMT/μm592.72±153.77670.63±190.840.02
注:1 kPa=7.5 mmHg
2.3 回归分析Logistic回归分析结果显示,年龄、基线CMT是玻璃体内注射雷珠单抗后BRVO性黄斑水肿复发的危险因素(年龄OR=1.080,P=0.01;CMT:OR=1.005,P<0.01)。年龄越大、基线CMT越高,BRVO性黄斑水肿患者玻璃体内注射雷珠单抗后黄斑水肿复发的风险越大,需要追加注射的风险越高。见表2。
表2 Logistic回归分析结果
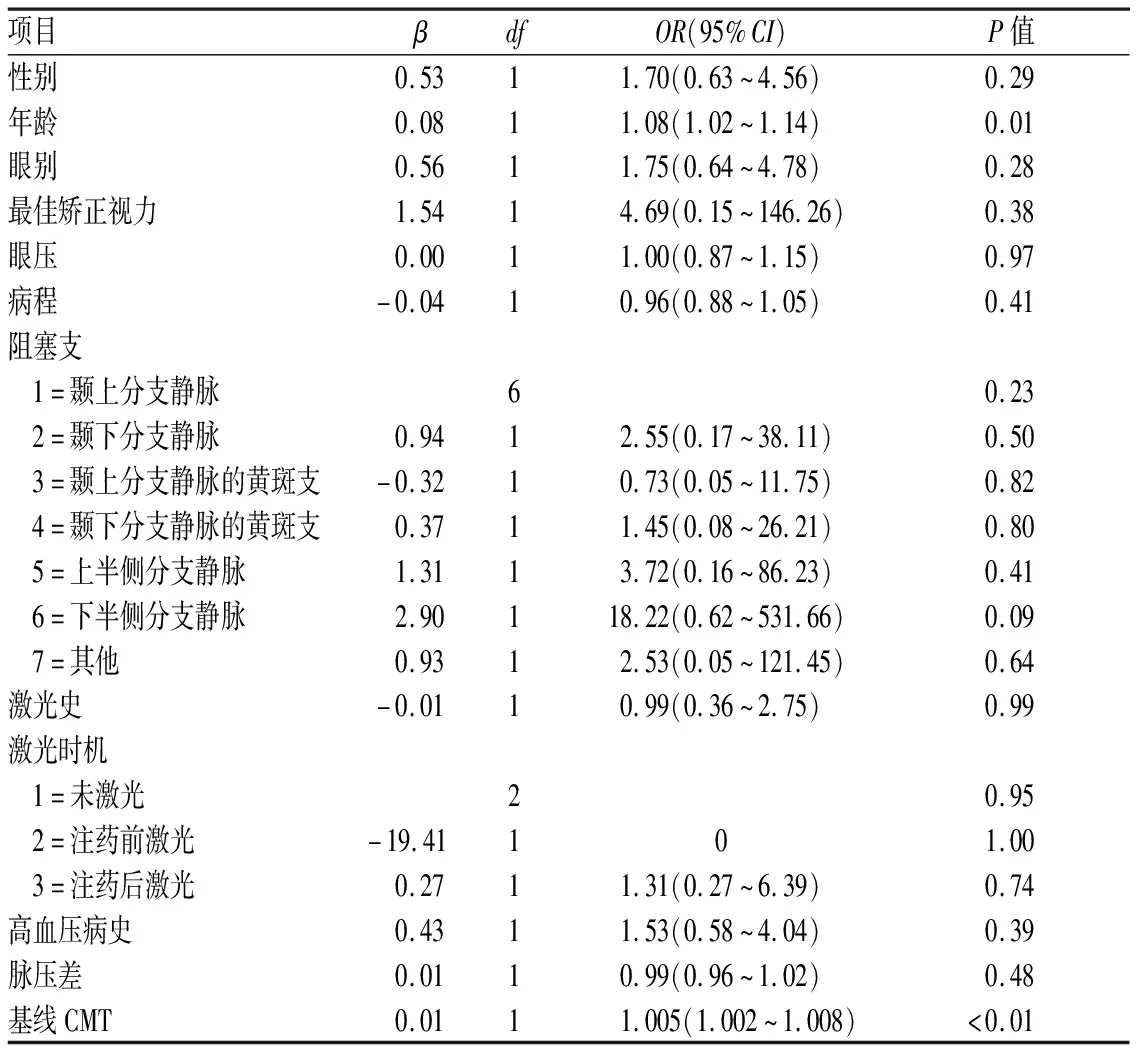
项目βdfOR(95%CI)P值性别0.5311.70(0.63~4.56)0.29年龄0.0811.08(1.02~1.14)0.01眼别0.5611.75(0.64~4.78)0.28最佳矫正视力1.5414.69(0.15~146.26)0.38眼压0.0011.00(0.87~1.15)0.97病程-0.0410.96(0.88~1.05)0.41阻塞支 1=颞上分支静脉60.23 2=颞下分支静脉0.9412.55(0.17~38.11)0.50 3=颞上分支静脉的黄斑支-0.3210.73(0.05~11.75)0.82 4=颞下分支静脉的黄斑支0.3711.45(0.08~26.21)0.80 5=上半侧分支静脉1.3113.72(0.16~86.23)0.41 6=下半侧分支静脉2.90118.22(0.62~531.66)0.09 7=其他0.9312.53(0.05~121.45)0.64激光史-0.0110.99(0.36~2.75)0.99激光时机 1=未激光20.95 2=注药前激光-19.41101.00 3=注药后激光0.2711.31(0.27~6.39)0.74高血压病史0.4311.53(0.58~4.04)0.39脉压差0.0110.99(0.96~1.02)0.48基线CMT0.0111.005(1.002~1.008)<0.01
3 讨论
发生BRVO后1 a内,黄斑水肿的发生率达5%~15%[4]。BRVO破坏了血-视网膜屏障,导致血管内皮细胞受损,从而引起血管内的液体成分渗漏。这些渗漏出的液体沉积在视网膜外丛状层或内核层,导致视网膜水肿。VEGF在BRVO性黄斑水肿的发生发展过程中起主导作用[5]。虽然治疗BRVO性黄斑水肿的方法较多[6],但目前玻璃体内注射抗VEGF药物已成为标准一线治疗方案。然而,玻璃体内注射抗VEGF药物治疗的一个局限性是它有可能需要进行多次注射[7],目前的研究结果显示,第1次注射后1 a平均需要注射1.7~2.6次来维持视力稳定[7-10]。在抗VEGF治疗的开始阶段,几乎所有的患者都会出现积极的应答,但有66%~87%的患者需要追加注射[7,9]。因此,BRVO性黄斑水肿患者需要花费一定的时间和较多的费用做定期复查,以检查黄斑区视网膜水肿的情况[11-12]。如果能在术前通过分析患者的基线资料进行预测患者治疗后黄斑水肿复发的可能性,这不仅能减少患者的复诊频率和复诊次数,也有利于医师更好地做好解释工作。
目前,关于BRVO性黄斑水肿进行抗VEGF治疗后复发的研究较少。国外Yoo等[13]研究发现,如果BRVO患者术前FFA显示黄斑中心1 mm范围内无灌注区的面积超过一半以上或者基线CMT>570 μm,玻璃体内注射贝伐单抗后6个月内容易再次复发。既往已有研究显示,黄斑水肿的严重程度与视网膜无灌注区的大小[14]、玻璃体内VEGF的水平[15-16]呈正相关,推测可能是黄斑区毛细血管的低灌注或无灌注状态促使VEGF的释放增多,加重黄斑水肿,进而导致治疗后黄斑水肿的复发或者持续。Noma等[17]发现,年龄、基线CMT、术前房水内血小板生长因子AA(platelet-derived growth factor-AA,PDGF-AA)水平与BRVO患者玻璃体内注射雷珠单抗的次数呈明显正相关关系,年龄越大、基线CMT越高、术前房水内PDGF-AA水平越高的患者,需要注射雷珠单抗的次数可能越多。与Yoo等[13]、Noma等[17]的研究结果相似,本研究也发现基线CMT与BRVO性黄斑水肿的复发呈正相关。同时,本研究结果显示,年龄也是黄斑水肿复发的另一个危险因素,可能与年龄越大,视网膜血管内的血液流变学变化及血管内皮细胞功能退化有关。
此外,日本Yamada等[18]分析了52例BRVO性黄斑水肿患者玻璃体内注射贝伐单抗后复发的情况,发现只有病程是复发的唯一危险因素,即病程越长,越容易出现黄斑囊样水肿的复发,发病早期进行玻璃体内注射贝伐单抗治疗有利于抑制黄斑水肿的复发。国内有研究玻璃体内注射康柏西普治疗BRVO及CRVO性黄斑囊样水肿,得出了相同的结论,认为病程为其复发的唯一危险因素[19]。本研究中虽然与单次注射组相比,复发组的平均病程似乎更长,但两组间差异无统计学意义,Logistic回归分析也显示,黄斑水肿复发与病程长短无明显相关。
目前有一些小样本的临床试验发现,玻璃体内注射抗VEGF药物联合术后黄斑区格栅样视网膜激光光凝可以减少抗VEGF治疗的次数[20-21],分析原因可能为黄斑区格栅样激光光凝毛细血管无灌注区能抑制局部VEGF的过度表达,从而减少血管的渗漏。本研究将单次注射组和复发组的激光治疗史进行比较,结果显示,差异无统计学意义。Logistic回归分析结果显示,有无激光、激光次数及激光时机均不是多次注射的危险因素,尚不能证明玻璃体内抗VEGF治疗联合术前或术后的视网膜激光光凝能减少黄斑水肿的复发。
综上所述,本研究结果发现,年龄和基线CMT是玻璃体内注射雷珠单抗后BRVO性黄斑水肿复发的主要危险因素。在临床工作中,遇到高龄和(或)基线CMT较高的患者,应更加详细地做好沟通,告知其在随访过程中需要进行追加注射的可能性。本研究具有一定的不足之处,部分患者未详细记录血脂、血液黏滞度等情况,术前血脂、血液黏滞度情况是否是雷珠单抗治疗BRVO性黄斑水肿复发的危险因素,尚有待进一步研究。

