某三甲医院儿童肺炎链球菌感染分布及耐药性研究
李 夏,马高茜,胡玲玲, 董凤梅
(郑州大学附属儿童医院 a.普内科;b.检验科;c.骨科, 河南 郑州 450000)
肺炎链球菌属于链球菌科的链球菌属,能够定植于上呼吸道黏膜表面,又叫做肺炎球菌,其细胞壁外夹膜多糖抗原是必要的毒力因子[1]。肺炎链球菌在一般情况下定值于人体鼻咽部,并不会导致疾病的产生。只有当机体微生态环境遭到破坏,肺炎链球菌能够引发多种感染,包括心内膜炎、腹膜炎、心包炎、细菌性脑膜炎、脓毒症、菌血症性肺炎等[2]。每年全球有超过150万人死于肺炎链球菌感染的相关疾病,这其中有100万左右为5岁以下儿童。近年来我国肺炎链球菌感染也呈现上升趋势,引起我国儿童感染的血清型主要包括19F、19A、23F、14、6A以及6B等[3-5]。肺炎链球菌肺炎患儿常有发热、咳嗽、气促低氧血症、吸气凹陷、呼吸音减低、湿罗音及管状呼吸音等临床正传,也可伴有精神差、胸痛、呕吐、腹痛;胸部X线检查有斑点状渗出影、肺叶实变影;可能出现胸膜炎、肺脓肿、肺气肿、气胸等严重并发症,且近年来并发症的发生率呈现上升趋势。5岁以下患儿肺炎链球菌感染率和死亡率较高,严重影响患儿生长发育和生活质量,给社会和患儿家庭造成沉重负担[6]。近年来随着广谱抗菌药物以及免疫抑制剂的广泛使用,出现了大量耐药菌,且耐药菌株的产生速度也在不断增快[7]。肺炎链球菌在不同科室、不同年龄患儿以及不同季节检出率不同,不同抗菌药物的使用也会影响差异的变化[8]。了解医院儿童肺炎链球菌感染分布及耐药性,对于疾病的治疗控制有重要意义。现将我院2018年8月至2019年7月各类标本中分离的1 903例肺炎链球菌进行分析,具体汇报如下。
1 资料与方法
1.1标本来源 收集全院2018年8月至2019年7月患儿送检标本,包括痰液、血液、脑脊液、胸水、肺泡灌洗液、脓液、咽拭子等(同一患儿同类标本不重复纳入)。其中痰液标本均通过无菌吸痰管,利用负压吸引自鼻腔或下呼吸道,进行涂片镜检,血液以及脑脊液标本注入血培养瓶送检,所有标本中共分离检测出1 903株肺炎链球菌。所有标本均常规采集,并且无污染可能性。
1.2菌株鉴定及药敏试验 菌株鉴定:严格按照《全国临床检验操作规程》对标本进行操作,采用法国生物梅里埃公司全自动细菌鉴定系统(型号埃VITEK 2 Compact),所有仪器、试剂、软件以及菌株鉴板定均为该公司配套。首先将标本接种于培养基,置于培养箱(37 ℃,5% CO2)培养2天,然后利用系统分离可疑菌株并鉴定。药敏试验:采用法国生物梅里埃公司全自动细菌鉴定系统(型号埃VITEK 2 Compact),所有仪器、试剂、软件均为该公司配套,采用该仪器配套的GNI卡以及GNS卡进行药敏试验。利用采购于卫生部临床检验中心的肺炎链球菌ATCC49619做质控菌株,对照按照美国临床和实验室标准协会(2014版)标准进行药敏判断。
2 结 果
2.1肺炎链球菌年龄、病区及标本来源分布 1 903例肺炎链球菌中3岁以内患儿1 401株(73.62%),3~5岁患儿423株(22.20%),5岁以上患儿71株(3.73%)。5岁以内患儿肺炎链球菌检出率最高共计1 832株(96.27%)。医院不同病区中,儿科肺炎链球菌感染最多,检出1 139株(59.85%),呼吸科其次,检出362株(19.02%);肺炎链球菌标本来源,痰液最多1 505例(79.09%),血液其次145例(7.62%),标本来源分布构成见表1、2。

表1 医院不同病区肺炎链球菌感染情况
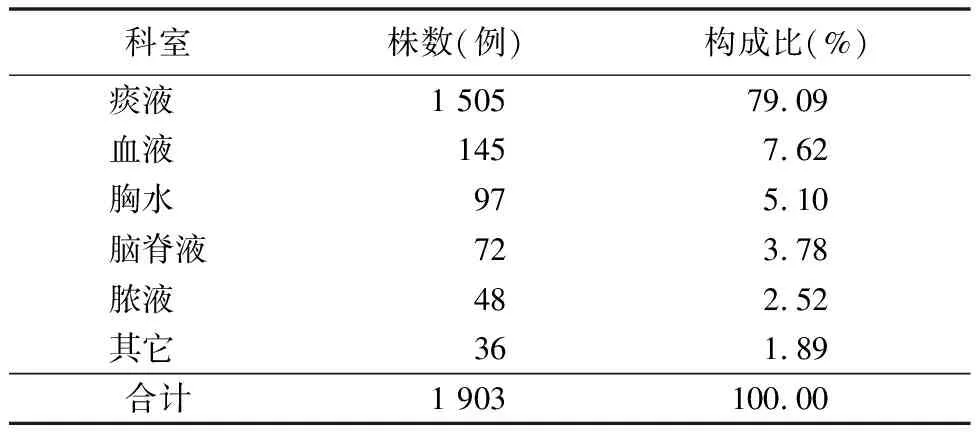
表2 肺炎链球菌标本来源分布构成
2.2肺炎链球菌季节性分布 肺炎链球菌冬季检出率最高,秋冬季节明显高于春夏季节,见表3。

表3 肺炎链球菌季节性分布
2.3肺炎链球菌药敏试验结果 肺炎链球菌对红霉素、四环素以及复方新诺明耐药率较高,分别达到96.38%,84.06%,64.74%。未发现对万古霉素、利奈唑胺耐药菌株,对头孢曲松、头孢噻肟、厄他陪南、左氧氟沙星、氧氟沙星、莫西沙星、氯霉素敏感性,敏感性均超过80%。肺炎链球菌对15种抗菌药物的药敏结果见表4。

表4 肺炎链球菌药敏试验结果[株(%)]
3 讨 论
肺炎链球菌可在正常人类鼻咽部处于无症状携带状态,感染后并不一定引起临床感染[9]。有研究发现,5岁以下儿童中25%~80%的鼻咽等部位可携带有肺炎链球菌,其携带时间长短与年龄密切相关[10]。肺炎链球菌是引起社区获得性感染的主要病原菌,可在全球范围内引起较高的发病率和死亡率,也是导致儿童社区获得性肺炎(CAP)最常见的致病菌,肺炎链球菌肺炎是5岁以儿童疫苗可预防死亡的首位病因[11-13]。我国是肺炎链球菌感染性疾病高发国家之一,肺炎链球菌感染位于革兰阳性病原菌种第4位,主要引起5岁以下儿童上呼吸道感染、肺炎、中耳炎与鼻窦炎,也可侵入血流及深部组织引起相应部位感染如脑膜炎、脓毒血症、脓胸、骨关节炎、腹膜炎等疾病[14-16]。发热是肺炎链球菌肺炎患儿最常见的临床症状,婴幼儿自身发育尚不完善,机体免疫炎性反应不足,常表现为热程较短,年长儿则发热持续时间长,并且多为高热[17]。本试验中,5岁以内患儿肺炎链球菌检出率最高,共计1 832株(96.27%),且儿科病房检出菌株数最高,提示肺炎链球菌易感染5岁以下患儿,应加强5岁以下患儿预防接种以及感染控制工作。本次试验中,肺炎链球菌标本来源,痰液最多(79.09%),表明呼吸道是肺炎链球菌侵入的主要途径。另外,除了儿科之外,呼吸科、重症监护室等科室有肺炎链球菌检出,说明肺炎链球菌感染的多途径性。除此之外本研究显示,肺炎链球菌具有明显的季节性分布特点,冬季检出率最高,秋冬季节明显高于春夏季节。
近年来空气质量的恶化影响肺炎链球菌的感染率,呈现逐年上升趋势,且随着抗菌药物的不合理使用,多耐药菌株不断出现,影响感染的治疗效果[18]。肺炎链球菌对临床常用抗生素的耐药已经成为世界性问题,且在我国该问题更为凸现。越来越少的抗生素选择使得肺炎链球菌肺炎的治疗愈发困难,并且大大增加了治疗风险以及并发症的发生概率[19-20]。青霉素一直是肺炎链球菌治疗的首先抗生素,但半个世纪的使用使得耐青霉素肺炎链球菌不断出现,本次试验中青霉素敏感率为56.59%。20世纪90年代以来,随着肺炎链球菌对β内酰胺类抗菌药物耐药性不断增强,大环内酯类抗生素被广泛应用于肺炎链球菌肺炎的治疗。但国内外研究显示,肺炎链球菌对红霉素的耐药性也在不断增强,欧美国家肺炎链球菌对红霉素的耐药性超过50%,而亚洲地区该现象则更为严重。卫生部2011年全国细菌耐药监测显示,我国14岁以下该病患儿对红霉素的耐药性已经超过90%。本试验中,肺炎链球菌对红霉素的耐药性高达96.38%,提示红霉素等大环内酯类抗生素治疗肺炎链球菌感染性疾病效果欠佳,不在适合该病的临床治疗,与之前研究数据相符合。肺炎链球菌肺炎对红霉素耐药,其耐药机制与ermb基因介导的抗菌药物靶位点修饰与mefA基因介导的主动外排泵有关。本次试验中肺炎链球菌对头孢曲松和头孢噻肟的敏感性超过80%,说明第三代头孢对于肺炎链球菌感染性疾病有较好的治疗效果。但有研究显示,2008年肺炎链球菌对头孢噻肟耐药率仅为2.3%,但2012年以大幅提升至30.3%,提示第三代头孢对于肺炎链球菌感染性疾病治疗有效果,但临床使用要注意对其耐药性的密切监测。莫西沙星与其它喹诺酮类药物化学结构不完全相同,在其DNA结构的第八位存在碳甲氧基,抗菌谱较其它喹诺酮类药物增加,不仅保留了其它喹诺酮类药物对G-菌的抗菌活性,也增加了对G-菌以及非典型病原体的抗菌活性。虽然本次试验中,肺炎链球菌对左氧氟沙星、氧氟沙星、莫西沙星等药物的敏感性超过95%,但喹诺酮类药物会影响儿童骨骼和关节生长,尤其影响软骨发育,基本限制了其临床使用。本次试验未发现对万古霉素、利奈唑胺耐药菌株,这是治疗肺炎链球菌感染性疾病的最后防线,要谨慎合理使用,尽最大可能降低使用率以减少耐药菌株的产生。
5岁以下患儿易发生肺炎链球菌感染,临床医生应根据药敏结果谨慎、合理选择抗生素,目前仍可将三代头孢作为治疗首选。

