应用股前外侧游离皮瓣移植治疗胫骨慢性骨髓炎的临床疗效观察
王成 沈余明 覃凤均
慢性骨髓炎是一种较难治疗的骨科疾患。其典型特征为局部骨关节疼痛、皮肤红肿隆起以及窦道渗出,多数患者没有发热症状[1-3]。合并骨折的患者多有骨不连续病史。该病的主要特点为反复发作或间歇发作。胫骨前方皮下缺少肌肉保护,受伤后易发生皮肤缺损坏死和骨外露。如果治疗不当,易发生感染,造成伤口迁延不愈,导致胫骨慢性骨髓炎。2016年1月至2018年12月北京积水潭医院烧伤科采用股前外侧游离皮瓣移植治疗胫骨慢性骨髓炎患者13例,取得了良好效果。报道如下。
资料与方法
一、资料
回顾分析2016年1月至2018年12月北京积水潭医院烧伤科应用股前外侧游离皮瓣移植治疗的胫骨慢性骨髓炎患者的临床资料。病例纳入标准:①胫骨感染迁延不愈形成胫骨慢性骨髓炎患者;②患者年龄≥18岁,≤60岁;③临床资料完整。病例排除标准:①胫骨原发性骨髓炎患者;②存在严重心、肺疾病患者。纳入病例13例,其中男10例,女3例,平均年龄34.3岁(18~43岁)。致伤原因包括交通事故伤8例,重物砸伤3例,电击伤2例。左侧8例,右侧5例。创面分泌物培养结果:8例为耐甲氧西林金黄色葡萄球菌(methicillin-resistant staphylococcus aureus,MRSA),3例为表皮葡萄球菌,2例为铜绿假单胞菌。患者受伤至入我院时间为2~36周,慢性骨髓炎迁延时间1~32周,创面大小为15 cm×8 cm~22 cm×12 cm,股前外侧游离皮瓣大小为17 cm×10 cm~24 cm×15 cm。见表1。
二、方法
1.手术方法:(1)清创:患者取仰卧位,行椎管内麻醉。切除坏死的皮肤、肌肉和筋膜组织,以刮勺刮除脓性分泌物及炎性肉芽组织,以咬骨钳咬除死骨,必要时可用骨刀和骨凿去除死骨。死骨去除范围以骨残端有新鲜渗出为佳。反复冲洗创面。对于感染严重且清创后组织活力差的创面(9例),一期暂行创面封闭负压引流(vacuum sealing drainage,VSD),1周后基底肉芽组织新鲜后二期行皮瓣覆盖手术。(2)股前外侧游离皮瓣的制备和覆盖:术前于患肢髂前上棘至髌骨外缘连线,以连线中点为圆心,划半径为5 cm圆形区域,确定主要穿支血管位置。根据患者受区面积大小,选取较受区大2 cm的区域为皮瓣供区。沿设计线切开皮肤、皮下脂肪及阔筋膜,将皮瓣向外翻出,锐性分离探查穿支血管位置。在近肌肉组织处,注意保护肌间穿支血管及肌皮穿支血管。沿穿支血管分离至旋股外侧动脉。根据受区血管情况确定切取皮瓣及血管蒂的长度,当皮瓣面积较大时应留有2~3支穿支血管。皮瓣完全分离后,以肝素生理盐水反复冲洗,修整皮瓣边缘,敷于皮瓣受区并重建血管。缝合皮瓣。
2.抗感染治疗:于入院当日及术中采集创面及胫骨感染组织进行细菌培养。术前1 d 至术后28~42 d,根据细菌培养及药物敏感试验结果静脉滴注敏感抗生素治疗。
3.随访:嘱患者术后每月复诊1次并接受随访。每次复查皮瓣、供瓣区和胫骨骨髓炎的状况。随访12个月。
4.效果评价:(1)皮瓣的成活状态依据皮瓣血液供应状况分为完全成活、远端部分坏死和全部坏死3种。 (2)供瓣区分为直接缝合与植皮封闭2种情况,观察供瓣区愈合情况以及后期瘢痕增生情况。(3)复查胫骨X线以及血常规、血C-反应蛋白水平及血红细胞沉降率,对骨髓炎治疗效果予以评价。
结 果
本研究组13例患者皮瓣全部成活,其中1例出现皮瓣边缘部分表层坏死,经换药治疗后创面二期愈合。供瓣区9例直接缝合,4例植皮覆盖,愈合后外观良好。随访12个月,13例患者均皮瓣成活好、耐磨性好、无破溃、无窦道形成,骨髓炎未见复发。复查X线、血常规、血C-反应蛋白水平及血红细胞沉降率结果均正常,符合骨髓炎治愈标准。
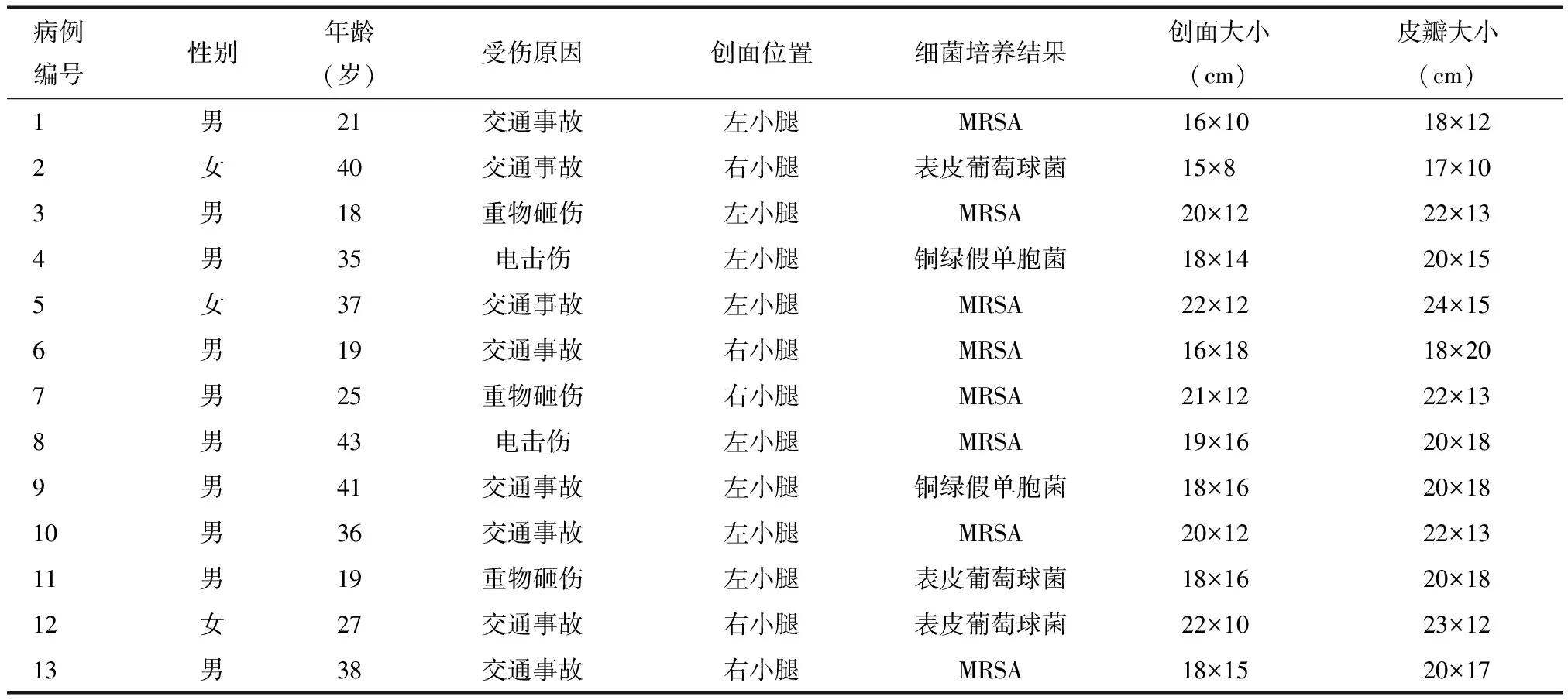
表1 13例胫骨慢性骨髓炎患者的一般临床资料
注:MRSA:耐甲氧西林金黄色葡萄球菌
典型病例1:患者男,41岁。因交通事故伤致左小腿开放骨折(图1A),经当地医院多次治疗后形成外伤性胫骨慢性骨髓炎,于伤后24周入我院治疗。首先行清创手术,将坏死的皮肤、肌肉和死骨清除(图1B),应用VSD封闭创面。1周后行第2次手术(图1C),设计股前外侧游离皮瓣,皮瓣大小20 cm×18 cm,将游离皮瓣动、静脉分别与胫前动、静脉吻合,将供瓣区直接缝合(图1D~G)。术后皮瓣血液供应良好,完全成活。术后骨折继续以外固定架固定(图1H)。随访12个月,皮瓣成活良好,骨髓炎得到治愈。因骨缺损行骨运输重建治疗(图1I~K)。
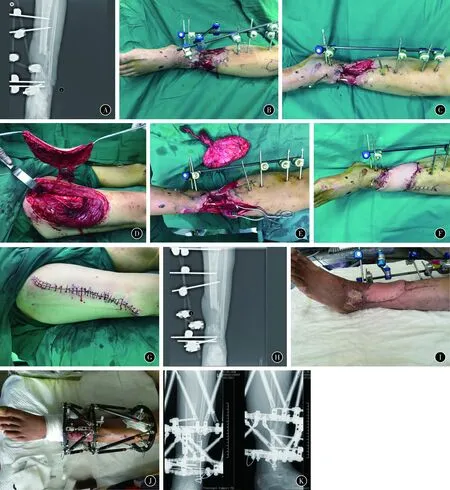
图1患者男,41岁,因交通事故伤致左小腿开放骨折,感染后形成胫骨慢性骨髓炎A术前左小腿X线B术前创面C清创后创面D皮瓣设计和切取E准备行股前外侧游离皮瓣血管吻合术F皮瓣封闭覆盖创面G供瓣区直接缝合H术后左小腿X线I皮瓣成活好J术后12个月开始行骨运输重建治疗K骨运输重建治疗6个月后X线
典型病例2:患者男,38岁,因交通事故伤致右小腿开放骨折(图2A),经当地医院多次治疗后形成外伤性胫骨慢性骨髓炎(图2B),于伤后12周入我院。首先行清创手术,将坏死的皮肤、肌肉和死骨清除(图2C)。设计股前外侧游离皮瓣,皮瓣大小20 cm×17 cm,将游离皮瓣动、静脉分别与胫前动、静脉吻合,供瓣区植皮覆盖(图2D~F)。术后皮瓣血液供应良好,完全成活。术后骨折继续以外固定架固定(图2G)。随访12个月,皮瓣成活良好,骨髓炎得到治愈(图2H)。术后12个月胫骨骨折线模糊,骨折周围骨痂形成(图2I)。
讨 论
各种原因导致的小腿外伤骨折、骨外露病例越来越多,同时骨感染患者也逐渐增多。有统计结果表明,创伤性骨髓炎发病率已占居骨髓炎发病率的首位[4]。胫骨前仅有皮肤覆盖,皮下缺少肌肉组织,小腿罹患严重开放骨折后极易发生皮肤坏死和骨外露。小腿中下1/3骨折后远骨折端血液供应减弱,可能引发骨折不愈合,使感染加重,最终导致胫骨慢性骨髓炎。目前临床上治疗骨髓炎的方法繁多。保守治疗一般采用换药、静脉输注抗生素等抗感染方法,效果欠佳[6-11]。手术治疗方法包括清创术,局部皮瓣覆盖,岛状肌皮瓣覆盖,伊利扎罗夫骨滑移技术和Masquelet技术,这些治疗方法各有优缺点,适用于不同的骨髓炎患者[12-16]。既往我科多选用小腿周围局部皮瓣及岛状皮瓣覆盖创面。由于小腿病灶周围皮肤、肌肉和血管往往伴有损伤,所设计的周围皮
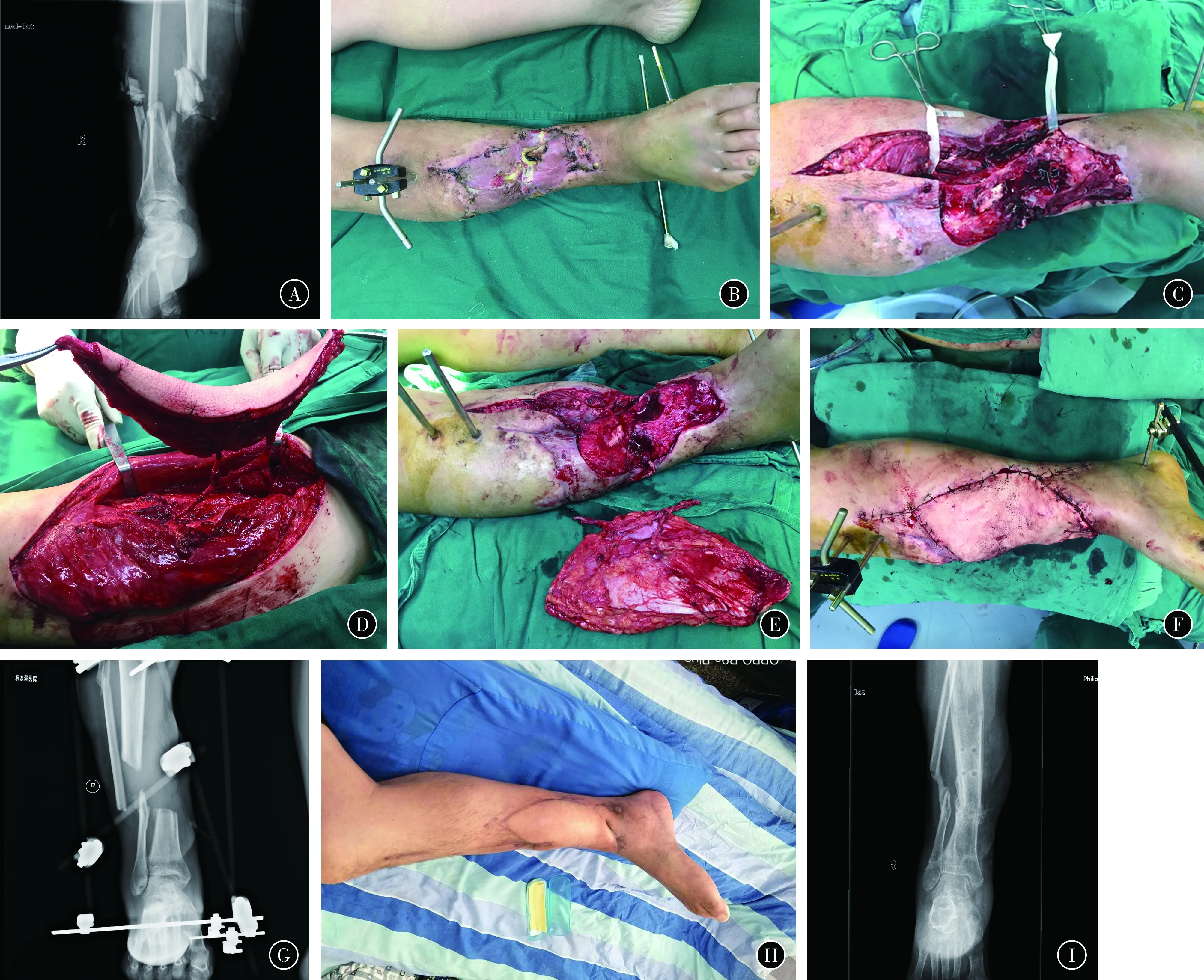
图2患者男,38岁,因交通事故伤致右小腿开放骨折,感染后形成胫骨慢性骨髓炎A术前右小腿X线B术前创面C清创后创面D皮瓣设计和切取E准备行股前外侧游离皮瓣血管吻合术F皮瓣封闭覆盖创面G术后右小腿X线H术后12个月皮瓣成活好I术后12个月胫骨骨折线模糊,骨折周围骨痂形成
瓣有时难以达到预期效果,且周围局部皮瓣覆盖的创面大小有限,使得该方法临床应用受限。近年来我科选用股前外侧游离皮瓣移植技术治疗胫骨慢性骨髓炎,取得了较好的疗效。
在治疗慢性骨髓炎的过程中,清创非常重要。进行清创时需要彻底清除坏死组织,包括机化的瘢痕组织、感染坏死组织、炎性肉芽组织和大段死骨,打通髓腔,彻底咬除硬化死骨,清除死骨至骨折残端有新鲜渗血。创面基底的有新鲜渗血有活力组织,有利于创面与皮瓣建立血运连接,从而促进伤口恢复。如果清创不彻底,细菌可能潜伏于坏死骨组织或软组织中,避开机体免疫防御系统和药物的作用[1]。不彻底的清创被认为是慢性骨髓炎复发的首要原因[17]。
清创过程中如何处理骨折内固定物是一个有争议的问题[18-19]。内固定物表面存在大量感染细菌,仅通过清创和冲洗难以达到控制感染的目的。但是,对于尚存在骨不连续、骨折不愈合的患者,是否取出内固定物的确是个难题。目前我们的做法是,对于感染严重,内固定物松动达不到固定效果或者感染极难控制的患者,给予取出内固定物,改为外固定架固定。对于内固定物表面较为干净,固定较为牢靠的患者,给予暂时保留。
选用股前外侧游离皮瓣移植治疗胫骨慢性骨髓炎有以下优点:①股前外侧皮瓣切取位置为大腿前侧,与小腿手术部位相近,方便术中体位摆放。②股前外侧游离皮瓣技术成熟,穿支点相对恒定,皮瓣成活率高。③股前外侧游离皮瓣不受受区周围皮肤和肌肉情况的影响,移植后外观美观,覆盖彻底。④股前外侧游离皮瓣携带部分肌肉。肌肉变形性好,组织量丰富,可以填塞病灶区的腔隙,消灭死腔。⑤股前外侧游离皮瓣局部血流丰富,利于营养骨髓炎病灶,促进病灶恢复。⑥股前外侧游离皮瓣丰富的血流可以将抗生素运输到骨髓炎病灶,升高病灶内的局部血药浓度,利于感染的治疗。⑦股前外侧游离皮瓣覆盖修复创面,为后期进一步修复创造了条件。后期可以进一步行骨移植、骨运输、肌腱神经修复等治疗。⑧股前外侧游离皮瓣供区可以缝合,患者损伤相对较小,伤口愈合较快。⑨采用股前外侧游离皮瓣一次手术即可修复创面,缩短手术次数和住院时间,患者负担相对较小。
采用股前外侧游离皮瓣修复胫骨慢性骨髓炎也有不足之处:①需要运用显微外科技术,不利于广泛开展。②术后需要密切监测吻合血管的通畅情况,如发现血管栓塞需要随时行血管探查手术,对术后监护要求较高。
综上所述,股前外侧游离皮瓣修复治疗胫骨慢性骨髓炎是一种较为有效实用的方法,值得临床推广应用。

