新型冠状病毒肺炎疫情特殊时期对乳腺癌治疗临床问题的若干思考
黄隽,胡元萍,陈创,齐晓伟
(1.中南大学湘雅医院 乳腺科,湖南 长沙 410008;2.武汉大学人民医院 乳甲外科,湖北 武汉 430060;3.陆军军医大学第一附属医院 乳甲外科,重庆 400038)
2019年12月,湖北省武汉市发生了多起“不明原因”肺炎[1],后证实为一种新型冠状病毒(2019-nCov)感染所致肺炎(简称新冠肺炎)。2020年2月12日,国际病毒分类委员会(International Committee on Taxonomy of Viruses,ICTV)宣布,2019-nCoV的正式分类名为严重急性呼吸综合征冠状病毒2(severe acute respiratory syndrome coronavirus 2,SARS-CoV-2)[2]。而世界卫生组织(WHO)同日宣布,由这一病毒导致的疾病的正式名称为COVID-19[3]。截至2月21日24时,国家卫生健康委收到31个省(区、市)和新疆生产建设兵团报告,累计报告确诊病例76 288例,累计死亡病例2 345例,现有疑似病例5 365例[4]。本病具有发病迅速、传播性强、病情变化快等特点,人群普遍易感,而老年人、合并症患者更容易发展为重症[5]。乳腺肿瘤患者免疫力尤为低下[6],更是新型冠状病毒的易感人群,因此如何在普通医疗资源被占用挤压的特殊时期既不延误病情,又能保证治疗的安全性,值得我们深入思考和探讨。笔者将从以下具体临床病例出发,就疫情期间尚存争议或关注的乳腺癌治疗若干临床问题逐一讨论及思考。
1 病例资料
病例1 女,57岁,湖北省武汉市武昌人。因发现右乳房肿块1 d,于2020年1月20日入武汉大学人民医院,有胆囊炎病史,曾行子宫肌瘤切除术,入院时体温36.6 ℃。超声检查:右乳低回声结节1.0 cm×0.5 cm,BIRADS 3类,左乳混合回声团块1.9 cm×1.9 cm,伴微小钙化;乳腺钼靶(图1A)提示:右乳占位并双乳钙化灶,考虑BIRADS 4C类。入院后完善术前检查,血常规:白细胞5.36×109/L,淋巴细胞1.15×109/L,C反应蛋白 12.66 mg/L。胸片无异常。1月20日术前CT胸部平扫(图1B-C)示:⑴ 右肺下叶感染性病变,请结合临床,建议给药后复查;⑵ 左肺上叶结节,建议随访复查,右肺钙化灶。当日将患者单间隔离,启动医务人员一级防护,急查血常规白细胞6.45×109/L,淋巴细胞1.63×109/L,降钙素原1.8 ng/mL,甲流、乙流抗原阴性,病毒全套阴性,鼻咽拭子检查:2019-nCov囊膜蛋白阴性,2019-nCov核壳蛋白阳性,2019-nCov开放阅读编码框阳性。上报医院医务科、感染科、呼吸科急会诊后确诊为新冠肺炎,随即给予患者心理支持,告知治疗延迟,痊愈后入院手术,于1月23日予以转院治疗。患者入院期间接触的医护人员20名全部予以新冠病毒核酸检测及CT,均为阴性。出院时患者诉轻微咳嗽,无咳痰,体温36.8 ℃,余检查无明显阳性体征。随访患者后续未明显进展,为肺炎轻症患者。
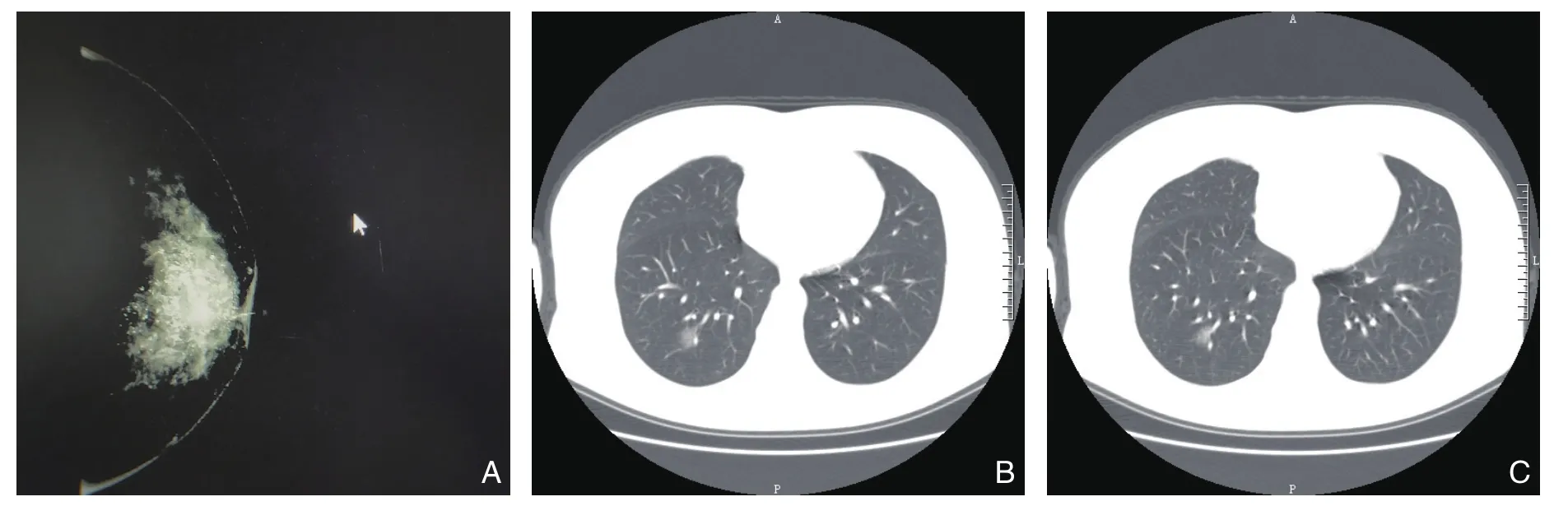
图1 病例1影像学资料 A:患者乳腺钼靶照片(轴位);B-C:患者入院后胸部CTFigure 1 Imaging data of case 1 A: Molybdenum target mammography of the patient; B-C: Chest CT images of the patients after hospital admission
病例2 女,64岁,湖北省武汉市黄梅县分路镇人。发现左乳外上肿物2周,于2020年1月13号入武汉大学人民医院,既往有高血压、血脂病史,入院时体温36.6 ℃,乳腺钼靶检查:左乳外上象限占位,BIRADS 4C类,入院后完善术前检查,血常规:白细胞5.34×109/L,淋巴细胞1.63×109/L,C反应蛋白37 ng/L,2020年1月13日术前肺部CT(图2A)无明显异常。于2020年1月15日在全麻下行乳腺(左侧)肿块切除术,术中快速冷冻病理检查示左乳浸润性癌,遂行左乳全切术+前哨淋巴结活检术,手术顺利,术后恢复可。术后病检(图2B):左乳腺浸润性导管癌,非特殊类型,组织学III级,肿瘤大小3 cm×2.5 cm×2 cm,未见明确脉管内癌栓及神经侵犯;(左前哨)淋巴结0/2枚未见癌转移;免疫组化ER(-)PR(-),HER-2(-),拟行化疗,2020年1月21日行化疗前PICC置管,置管后行胸片置管定位X线检查(图2C)提示:两肺纹理增强,双中下肺野可见条索状密度增高影;主动脉增宽;心影大小、形态、位置未见明显异常;两隔面光整,肋膈角锐利。右隔面上升。导管末端约位于胸7锥体水平。印象:考虑双下肺炎症;右隔面上升;请结合临床。
遂急查血常规:白细胞6.45×109/L,淋巴细胞1.63×109/L,降钙素原1.8 ng/mL,甲流、乙流抗原阴性,2020年1月22日CT胸部平扫(图2D)示:右肺中下叶见条片、斑片状密度增高影;两肺门无增大,气管右后方可见囊状含气区,主支气管通畅,纵隔未见肿大淋巴结,心脏形态、大小未见明显异常;右侧胸腔少量积液。左侧乳腺术后改变,左侧胸壁皮肤增厚,皮下可见气体密度影,右侧乳腺见结节状软组织密度影。印象:⑴ 右肺感染性病变,建议治疗后复查;⑵ 右侧胸腔少量积液;⑶ 左侧乳房术后改变肺部。患者经医务科、呼吸科、感染科急会诊后就地单间隔离,全科医务人员采用一级防护,2 d后病毒全套阴性,鼻咽拭子检查:2019-nCov囊膜蛋白阴性,2019-nCov核壳蛋白阳性,2019-nCov开放阅读编码框阳性,确诊为新冠肺炎后转院治疗,患者目前已康复出院。在武汉大学人民医院住院期间,患者共接触的15名医护人员随即完善肺部CT及新冠病毒核酸检测均无阳性,随访至目前为止患者接触的医务人员均无咳嗽、低热等症状。
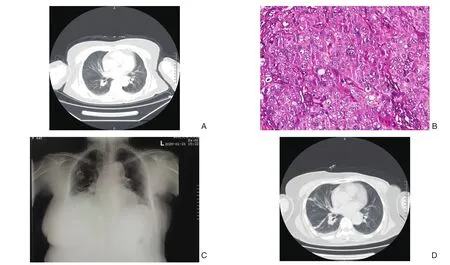
图2 病例2相关资料 A:第1次CT平扫(术前);B:术后病理图片(HE×100); C:置管后胸片;D:第2次CT(术后)Figure 2 Data of cases 2 A: The first plain CT scan (before surgery); B:Postoperative pathology (HE×100); C: Chest X-ray after a PICC line insertion; D: The second plain CT scan (after surgery)
2 启发与思考
2.1 新冠肺炎流行期间的乳腺癌手术如何实施?
国际医学期刊JAMA杂志报道了武汉大学中南医院住院的138例患者的临床观察数据[7]。其中有一个数据格外引人注目:138例新冠肺炎确诊病例中,有40名医护人员,占所有病例数的29%。在受感染的医护人员中,主要是普通病房的医护,有31名,占77.5%,其余的医护来自急诊科和ICU,分别占17.5%和5%。另有报道显示,武汉协和医院近期发生3例胃肠道恶性肿瘤根治术后患者罹患新冠肺炎,并最终导致1例胃癌患者术后第14天死于呼吸功能衰竭(未发表资料)。这提示,恶性肿瘤患者不仅是新冠肺炎的高度易感人群,而且一旦感染,病死率极高[8],因此,在新冠肺炎流行的特殊时期应对于手术抉择持谨慎态度。
大部分乳腺恶性肿瘤并不是一个发展非常迅猛的肿瘤,其手术属于限期手术,可以适当延迟,但又有一定限度。类似病例1的患者,笔者建议,如果乳腺恶性肿块小或倾向原位癌,且进展不快,可以每个月进行1次影像学评估,以避免手术和术后长时间出入医院造成感染;如果乳腺肿块较大(如局晚)或者肿块短期快速增大,可联系上级医院医生进行远程会诊,对患者进行术前穿刺诊断和拟定后续的新辅助治疗方案或手术治疗;大部分肿瘤大于3~5 cm,淋巴结阳性,HER-2过表达型,三阴性,或者有降期保乳的患者都可以实施术前新辅助化疗[9],而对于早期进展缓慢的受体阳性型肿瘤亦可行术前新辅助内分泌治疗[9],术前甚至对已完成新辅助化疗拟行手术的患者还可增加化疗次数,或基于后续可能的术后维持治疗予以内分泌治疗、靶向治疗或口服化疗。
而对于肿瘤综合治疗过程中进展迅猛、肿瘤破裂大出血等严重情况时,应严格按照疫情期间所在医院的要求完善术前准备,同时完善术前新冠肺炎相关筛查,如肺部CT等,且实施手术时应严格按照中华人民共和国卫健委发布的《新型冠状肺炎防控(试行第六版)》和当地医院的要求(如《湘雅医院新型冠状病毒感染手术管理方案》)的规章制度,进行手术和围手术期操作。乳腺限期手术中常见的乳腺恶性肿瘤根治术可分为:⑴ 乳房单纯切除+前哨/腋窝清扫;⑵ 保乳切除术+前哨/腋窝清扫;⑶ I期/II期乳房假体重建术;⑷ I期/II期乳房自体组织重建术。如在新冠肺炎疫情期间,如需行乳腺恶性肿瘤根治术,则应遵循损伤控制性手术的原则考虑手术时间短,创口小,暴露少的手术,比如在充分评估适应证的基础上优先考虑保乳而非乳房单纯切除;前哨淋巴结活检而非腋窝清扫;不考虑即刻乳房重建。复发风险低,有强烈保乳意愿的患者亦可行新辅助化疗降期后的保乳手术[10]。
原则上一般不为新冠肺炎确诊的患者实施手术,如果特殊情况下,需为新冠肺炎患者实施手术,则应严格遵照当地卫生行政主管部门或所在医疗机构的相关防护规定,行多学科(必需包括院感科、院感控制中心、呼吸科)会诊后,密切协调手术各方,包括医务科、外科、麻醉、手术室、麻醉复苏室、重症监护室、病理科等各部门。对于疫情期间的术前肿物穿刺活检,笔者认为相当重要,不仅能有效缩短术中等待病理的时间,还可以尽早获得肿瘤的分子生物学特征,尤其是分子亚型等结果,为后续的肿瘤治疗做好准备。一旦确定手术,应减少参加手术的人员,缩短手术时间,所有人员均应做好二级或三级防护,手术必须在负压手术间进行[11]。手术宜高效迅速,减少出血,预防新冠病毒通过接触或飞沫甚至气溶胶的途径的传播。手术用物和医疗废物应做好标示,分类、统一隔离处理[12]。术后转送感染病房隔离治疗,原则上仍由术者管理患者。对于不具备医疗条件的医院,做好上报工作,同时尽快将患者转诊至有条件的医疗单位。
2.2 如何与新冠肺炎流行期间的乳腺癌患者如何进行治疗延迟的沟通?
新冠肺炎流行的特殊时期,从国家大局出发,减少人员流动和接触,切断传染源是必然的,但在临床实际操作中,大部分患者对自己治疗的延后仍然表示出了焦虑,抑郁等情绪。病例1通过医务人员良好沟通,延迟患者手术,并给予心理支持后转院治疗。因此采用有效的交流技巧充分告知病情的进展速度,以及治疗的利弊是十分必要的,同时辅以正念冥想,渐进式呼吸疗法等容易为患者接受的心理治疗方法[13],并在出院后期加强随访和全程管理,可以极大缓解患者的焦虑,从而保证医疗工作的有序开展。
2.3 目前的新冠肺炎筛查体系是否适合于乳腺肿瘤患者?是否有更合理的筛查方案?
目前,在新冠肺炎流行期间,为防止医院内新冠病毒的播散,一般认为需提前做好肺部CT及血常规筛查,确诊结果正常方可收治入院,但从临床数据上看,新冠肺炎的潜伏期一般为4.75 d,最长可达24.3 d,且存在1.2%的无症状染患者[14]。病例2的特殊之处在于患者为老年女性合并新冠,直至发病未出现症状,与其密切接触的医务人员亦无临床症状,且术前常规应用新冠肺炎CT筛查和血常规检查并无异常。这部分患者除2019-nCov核酸检测阳性外,临床上可无任何症状,是医院内感染的严重隐患,而过度的筛查不但增加患者的经济负担,还可能导致医院内潜伏感染的流动,因此,应该更有针对性的增加入院前核酸筛查和病毒全套检测等,建议对于年龄大、合并症多,有疫区旅居和接触史的患者进行动态排查,如入院前进行第1天的CT检测,第3天的血常规和再次胸片确认后再予以入院。除此之外,还应强调流行病学史的询问,最大程度避免发生无症状病毒携带者造成的院内播散。
2.4 患者诊断为疑似病例的过程中,何时该介入防护手段及接触人群的排查工作?
2020年2月24日中国-世卫组织联合考察专家组的数据公布:全国共有476家医疗机构3 387例医务人员感染新冠肺炎病例(2 055例确诊病例,1 070例临床诊断病例和157例疑似病例);90%以上的医务人员(3 062例)来自湖北[15]。
而在不久前,《新英格兰医学杂志》也发表了一份对425名新冠病毒感染者的调查报告[16]。报告显示,在1月1日之前发病的确诊病例中均没有医护;但是在1月1~11日之间,确诊患者中医护人员比例达到了3%;在1月12日之后,这个比例更是增加到了7%。
笔者认为病例2在武汉人民医院的收治工作中,有几处是可圈可点的,患者在入院之初完成了正规的筛查工作,在术后发现胸片异常后,第一时间进行了再次的血常规确认和肺CT、病毒核酸检测,并在48 h核酸检测的等待过程中,医护人员争分夺秒的采取了一级防护,并及时将患者单间隔离,这个过程是值得关注的,上述病例发生在新冠肺炎暴发之初,当时湖北省并未启动一级响应,而武汉人民医院高度的医疗安全意识,迅速的防护措施,高效的转诊和多学科会诊机制,不仅从源头上控制了疾病,更保证了该科室所有医务人员和其他患者的安全。
目前对于新冠肺炎的传播速度、传播方式有了更深入的了解后,为确保医疗安全,因此在肿瘤患者入院前做好肺部CT和血常规的筛查至关重要,同时考虑到肿瘤患者的高度易感性,在科室出现疑似病例之初,即刻进行就地隔离和加强医务人员防护,加强督查和宣教,包括:体温监测、手卫生和佩戴口罩帽子的等防护工作,并及时通报相关部门及时进行有关人员的筛查与隔离;同时笔者建议要增加防范意识和科室管理,无论有无疑似病例,均可采取远程会诊、视频查房和错峰工作,并限制患者不必要的外出,提供床旁护理甚至订餐服务,以减少人员聚集和传播疾病的几率。
2.5 新冠肺炎流行期间,乳腺癌术后综合治疗是否可延迟进行?
乳腺癌术后综合治疗主要为化疗、内分泌治疗、靶向治疗、放疗。鉴于抗肿瘤治疗可能增加患者罹患新冠肺炎的风险,而过度的延迟治疗则有可能导致肿瘤疾病的预后不佳,具按疾病治疗方式合理选择延迟,尤为显得重要,而对于延迟的时间又恰恰是关注的焦点,作者认为不可一概而论,而因根据不同类型的治疗在充分循证的基础上进行个体化选择。
2.5.1 化疗的延迟亦因人而异 有研究[17]显示,对于早期乳腺癌,与未延迟的患者相比,术后延迟化疗≥8周以上的乳腺癌患者所致死亡和全因死亡风险较高,而另有资料[18]显示延迟化疗对那些肿瘤负荷不大者复发风险低,对年老体弱的患者,甚至可适当延长化疗时间至90 d。2014年发表在JCO杂志上针对6 827例患者所做的回顾性研究提示对复发风险低的非HER-2和非三阴性乳腺癌患者,延迟化疗至60 d不改变生存结局(OS,DFS)[19],笔者认为以上研究均具有参考意义,但应注意到上述研究所针对的人群是手术后的化疗延迟,而不是疫情期间化疗与化疗之间的间隔延长,同时研究中的人群是特定挑选的,因此我们认为对于大部分乳腺癌患者化疗延迟至50 d以内可能是安全的,而三阴性、HER-2阳性和进展迅速的患者仍应按时化疗。对于多线治疗后进展较慢的晚期患者,甚至可暂停化疗,进行最佳支持治疗,特别是功能医学的支持治疗[20],最大程度保证患者生活质量,提供更多的居家时间。对于已经罹患新冠肺炎的患者,则权衡肺炎和肿瘤治疗的轻重,必然是先控制肺炎,病情缓和后再予以化疗,并注意给予化疗期间的全程管理。
2.5.2 内分泌治疗的延迟相对宽松 乳腺癌内分泌治疗多为口服治疗,根据国家医疗保障局2020年2月2日《关于优化医疗保障经办服务推动新型冠状病毒感染的肺炎疫情防控工作的通知》推出的“长处方”报销政策,对于慢性病患者,可合理增加单次处方用药量。与此同时,疫情期间多家互联网医疗平台都为患者提供了网络就诊开药的服务,以上措施均减少可患者到医疗机构就诊取药次数。CDK4/6细胞周期抑制剂如帕博西尼(palbociclib),具有较为明显的骨髓抑制、免疫力下降等副作用,故疫情下慎用于单药内分泌治疗控制不佳的患者,并采用初始小剂量、全程管理,适时调整的给药模式。卵巢功能抑制剂GnRha类皮下注射药物尽量选用每3个月1次的长效制剂,如暂时无法去医院注射卵巢抑制药物,也可先用他莫昔芬或托瑞米芬内分泌治疗。当然因为特殊疫情时期就诊不便造成的用药延迟,根据既往的回顾性和前瞻性队列研究证据来看,适当的内分泌治疗延迟(不多于90~180 d)并不影响治疗疗效[21]。
2.5.3 靶向治疗的延迟需查漏补缺 目前乳腺癌治疗的小分子STKI类口服药物可多种途径获得,且用药方便,相对副作用下故不作为重点讨论。而常用的大分子单抗靶向药物,由于静脉输注,延迟的患者不在少数。对于术后已经开始靶向治疗的患者,在既往临床实践中同样有暂停靶向治疗数个疗程后恢复治疗的,因此短期延期不受影响,如果患者短期延期超过3周(离上次治疗超过6周),就应该重新用负荷剂量8 mg/kg和840 mg(表1)[22];而对于术后尚未开始靶向治疗的患者,乳腺癌如果已经经过手术完整切除,靶向治疗可延迟至术后2个月内开展[23]。

表1 新冠肺炎疫情期间关于靶向治疗药物给药延迟或漏用建议Table 1 Recommendations for delayed or missed administration of targeted therapeutic drugs during COVID-19 epidemic
2.5.4 放疗延迟有补救空间 既往研究显示辅助放疗原则上需在术后7个月内完成不影响疗效[22],且除保乳,或具有如肿块>5 cm,淋巴结转移>4枚,三阴亚型等预后不良因素的患者外[24],延迟1~2个月放疗是安全可行的,但相反地,另有文献[25]表示对于为避免影响疗效应按时完成规范完成放疗。由于术后治疗间隔是辅助全乳放疗后局部癌症控制的一个重要决定因素,无论是术后未开始放疗或已经进行了数次放疗后的中断和延迟治疗,为补偿肿瘤细胞增殖的影响,每延长1 d大约需要增0.6 Gy。
根据以上综合治疗原则,对于病例2,考虑为老年女性,合并轻度新冠肺炎,有基础病,同时乳腺癌的复发风险为中度,在后续随访中如患者痊愈且过隔离期后,我们仍建议患者回院采用AC(吡柔比星+环磷酰胺)×4周期序贯,P(紫杉醇脂质体)×4周期化疗,并根据入院时患者的体质,检查结果,可考虑酌情减化疗量90%,并予以长效升血针预防性升血象治疗。
3 小 结
新冠肺炎疫情下,需要遵从“科学决策、人文服务”的精神,在积极投身抗击疫情同时,保护肿瘤患者免受病毒感染,做好患者的心理支持,并科学地将疫情对治疗的影响降到最低并保证治疗的连续性是乳腺肿瘤临床工作的重点。希望通过对以上病例所带来的临床问题的思考和探讨,为新冠肺炎疫情下的乳腺癌治疗提供可行的参考思路。
志谢:感谢中山大学孙逸仙医院乳腺肿瘤中心刘强教授、中南大学湘雅医院普通外科王志明教授、黄耿文教授的指导;感谢中青年编委蔡耿喜(中山大学孙逸仙医院)的帮助。

