病原学阴性初治肺结核患者诊断模型的建立及初步评价
陈振华 刘彬彬 陈忠南 谭云洪
世界卫生组织发布的《全球结核病报告(2019年)》[1]中提到,全球结核病患者平均病原学(包括细菌学和分子生物学)检测阳性率为55%,而我国2017年结核病患者的病原学检测阳性率仅为32.5%,其中临床诊断病原学阴性肺结核患者约占70%[2],故临床需结合患者结核病接触史、临床症状、体征、影像学特征、诊断性治疗等多方面信息进行综合诊断,但由于医生临床经验不足、临床表现不典型、诊断性治疗药物不良反应等情况,难免出现漏诊和误诊。基于此,笔者希望通过建立综合诊断病原学阴性肺结核的数学模型,为临床提供一定的诊疗路径和提高诊断质量。
对象和方法
一、研究对象
收集 2017 年 8 月至 2019 年7 月湖南省胸科医院收治的年龄≥15岁、结核分枝杆菌病原学检查阴性,且从未因结核病应用过抗结核药物治疗或不规范化疗未满1个月已确诊的412例肺部疾病患者的临床资料,其中病原学阴性初治肺结核患者200例(依据文献[3]),包括男138例,女62例,年龄15~83岁,平均(47.97±16.08)岁;非结核性肺部疾病患者212例(主要包括肺癌、慢性阻塞性肺疾病、肺部感染性疾病和支气管扩张症等,诊断标准参照第8版《内科学》[4]),包括男147例,女65例,年龄16~87岁,平均(56.09±14.68)岁。采用简单随机数字表法将两组患者分为两类,一类为训练样本,一类为考核样本,两组样本比例为3∶1。所有患者均为排除入院前3个月有输血史、有血液病史、孕妇、临床资料不全者。
二、实验室检测方法
所有患者均在入院后完善相关检查。对于留取合格痰标本(包括即时痰、晨痰和夜间痰)的患者,均进行3次抗酸杆菌金胺O荧光染色痰涂片镜检(简称“痰涂片镜检”)、1次分枝杆菌BACTEC MGIT 960液体培养(简称“MGIT 960”)、1次血清结核抗体(TB-Ab)检测、1次痰GeneXpert MTB/RIF(简称“GeneXpert”)检测;对于未能留取合格痰标本的患者,行纤维支气管镜采集支气管肺泡灌洗液(BALF)标本进行上述检查。同时,所有患者均空腹抽取静脉血检查血常规、血清总蛋白和白蛋白、血清糖类抗原-125(CA-125)和全血结核分枝杆菌γ-干扰素释放试验(IGRA)检测,以及胸部 X线或者CT检查。除IGRA外,其他检测均在3 h内完成。其中痰涂片镜检、MGIT 960培养、GeneXpert、IGRA、血清TB-Ab检测参照《结核病诊断实验室检验规程》[5]和试剂盒说明书操作及判读结果;血常规、血清总蛋白和白蛋白、CA-125均使用全自动检测仪及配套试剂盒检测。
三、模型建立的步骤及评价方法
1.观察指标的纳入:依据《WS 288—2017 肺结核诊断》[3]标准,将病原学阴性初治肺结核患者的临床症状、体征和相关病史,胸部CT扫描表现,实验室相关检查等临床资料归类为12项观察指标,即全血中性粒细胞/淋巴细胞比值(NLR)、全血血小板/淋巴细胞比值(PLR)、血清白蛋白/球蛋白比值(A/G)、CA-125、IGRA、TB-Ab、咳嗽时间、是否咯血或者痰中带血、有无全身结核中毒表现(盗汗、纳差、乏力和消瘦)、有无并发其他疾病(尘肺、HIV感染、糖尿病)、有无肺结核病灶好发部位[有肺结核可疑病灶且位于单侧或两侧的肺上叶尖后段和(或)下叶背段]、有无空洞形成。因本研究只有3例病原学阴性肺结核患者有结核病密切接触史,且认为结核病患者密切接触史不适合作为鉴别两类疾病的指标,故本研究没有纳入该指标。
2.模型的建立及评价方法:首先对临床观察指标进行规格化和数量化处理,变量的编号及赋值见表1,通过对两组患者中训练样本患者进行单因素和多因素非条件logistic回归分析,从12项临床观察指标中筛选出差异有统计学意义的观察指标作为判别病原学阴性初治肺结核患者和非结核性肺部疾病患者的独立因素;然后根据已筛选出来的独立因素的回归系数建立综合诊断病原学阴性肺结核的数学模型,通过Hosmer-Lemeshow拟合优度检验评估模型的拟合程度,以及受试者工作特征(ROC)曲线下面积(AUC)评估该模型的诊断效能,并确定最佳临界值;最后,使用考核样本对所建立的模型进行前瞻性考核[6-7],评估模型对两类患者总的准确判别率和错判率。
四、统计学处理
应用SPSS 20.0软件分析患者的临床观察指标。单因素分析时,计数资料以“率(%)”表示,组间比较采用χ2检验;多因素二分类非条件logistic回归分析时,以疾病分类“非肺结核肺部疾病组=0,病原学阴性初治肺结核组=1”为因变量(Y,即预测概率),临床观察指标为自变量(X)进行。均以α=0.05为检验水准。根据确定的独立因素的回归系数建立综合诊断数学模型,通过ROC曲线AUC数值评估建立模型的诊断效能,并确定最佳临界值。通过考核样本对所建模型的准确判别率和错判率进行前瞻性考核,其中:准确判别率(%)=(真阳性患者例数+真阴性患者例数)/两类患者总例数×100%;错判率(%)=(假阳性患者例数+假阴性患者例数)/两类患者总例数×100%。

表1 两类患者临床观察指标变量赋值表
注NLR为全血中性粒细胞/淋巴细胞比值;PLR为全血血小板/淋巴细胞比值;A/G为血清白蛋白/球蛋白比值;CA-125为血清糖类抗原-125;IGRA为全血结核分枝杆菌γ-干扰素释放试验;TB-Ab为血清结核抗体;有全身结核中毒症状包括有盗汗、纳差、乏力和消瘦任一个及一个以上表现;并发其他疾病为有尘肺、HIV感染、糖尿病任一种及1种以上疾病
结 果
一、 训练样本患者临床特征分析
对两组患者训练样本中的临床观察指标进行单因素分析,结果显示:两类患者在A/G、CA-125、IGRA、TB-Ab、咳嗽≥2周、咯血或者痰中带血、全身结核中毒症状、并发其他疾病、结核病病灶好发部位和空洞形成等方面差异均有统计学意义,见表2。
二、 多因素二分类非条件logistic回归分析
以疾病分类“非肺结核肺部疾病组=0,病原学阴性初治肺结核组=1”为因变量(Y),以NLR等12个临床观察指标为自变量(X)进行多因素二分类非条件logistic回归分析。结果显示,A/G、CA-125、IGRA、咳嗽≥2周、咯血或者痰中带血、全身结核中毒症状、并发其他疾病、病灶好发部位和空洞形成均是两类疾病鉴别相关的独立因素(表3)。
三、建立数学诊断模型及评价模型诊断效率
根据9个独立因素及其各自的回归系数建立的数学模型为:logit(Y)=ln(Y/1-Y)=-2.432+1.233×X3+1.943×X4+2.959×X5-0.835×X7-1.368×X8-2.071×X9+2.316×X10+1.488×X11+2.670×X12。经数学公式转换为指数模型为:Y=1/[1+exp(2.432-
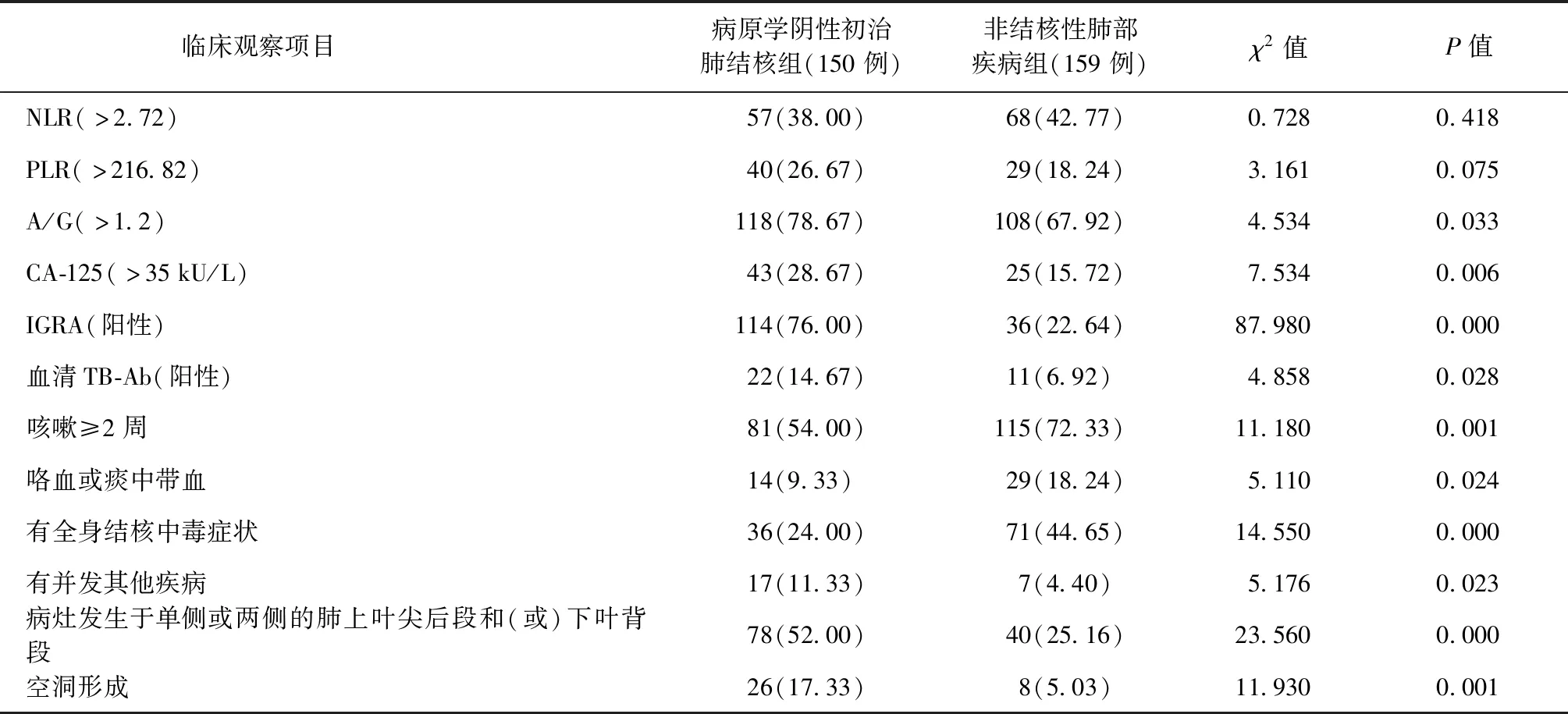
表2 不同临床观察项目在两组患者训练样本中的比较
注括号外数值为“患者例数”,括号内数值为“比率(%)”。NLR为全血中性粒细胞/淋巴细胞比值;PLR为全血血小板/淋巴细胞比值;A/G为血清白蛋白/球蛋白比值;CA-125为血清糖类抗原-125;IGRA为全血结核分枝杆菌γ-干扰素释放试验;TB-Ab为血清结核抗体;全身结核中毒症状包括盗汗、纳差、乏力和消瘦等表现;并发其他疾病为并发尘肺、HIV感染、糖尿病等疾病
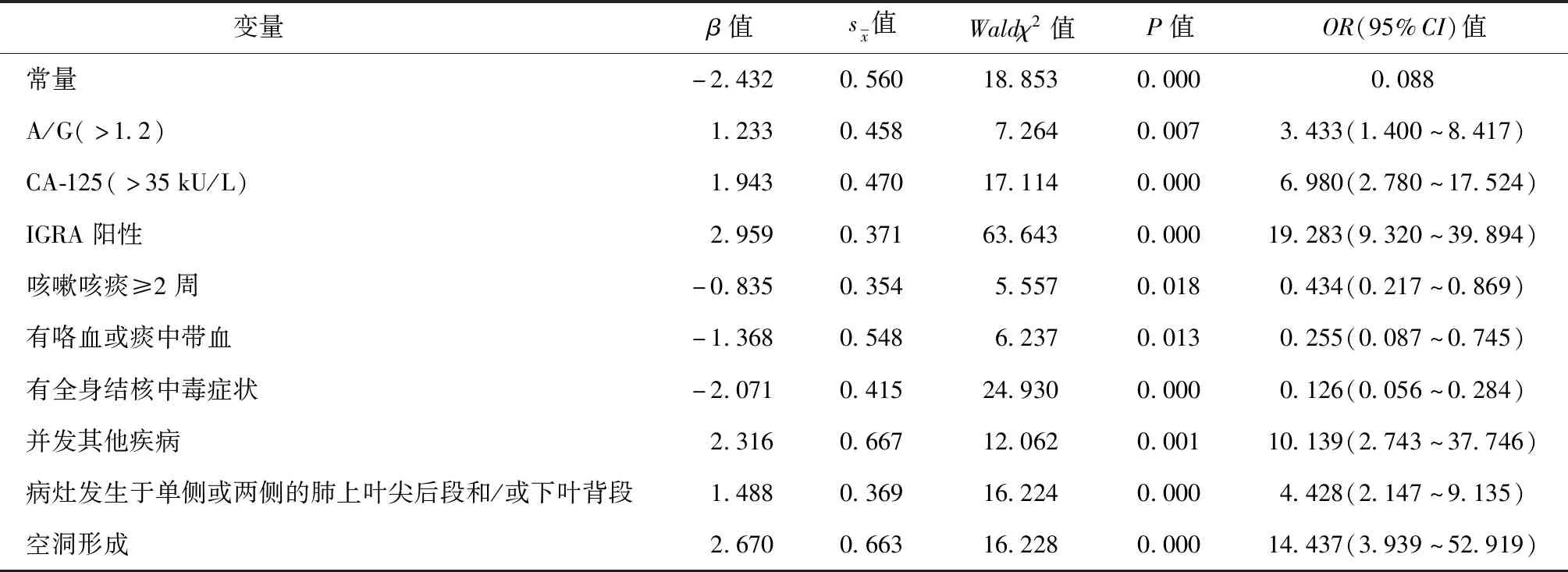
表3 病原学阴性初治肺结核影响因素(变量)的logistic回归分析结果
1.233×X3-1.943×X4-2.959×X5+0.835×X7+1.368×X8+2.071×X9-2.316×X10-1.488×X11-2.670×X12)]。采用Hosmer-lemeshow检验对模型拟合优度进行检验,回归方程对数据拟合良好(χ2=5.998,P=0.647)。把多变量的分类问题,转换成单个变量Y值的分类问题,以训练样本的临床诊断结果作为金标准,诊断模型的单个变量Y值作为诊断指标,进行病原学阴性初治肺结核的诊断效能的ROC曲线分析。结果显示, AUC=0.881(95%CI:0.839~0.915),最佳临界值为0.42,敏感度为86.67%,特异度为76.10%(图1)。将患者自变量X代入模型得到Y值,当Y值≤0.42时,判断为非肺结核肺部疾病类;当Y值>0.42时,判断为病原
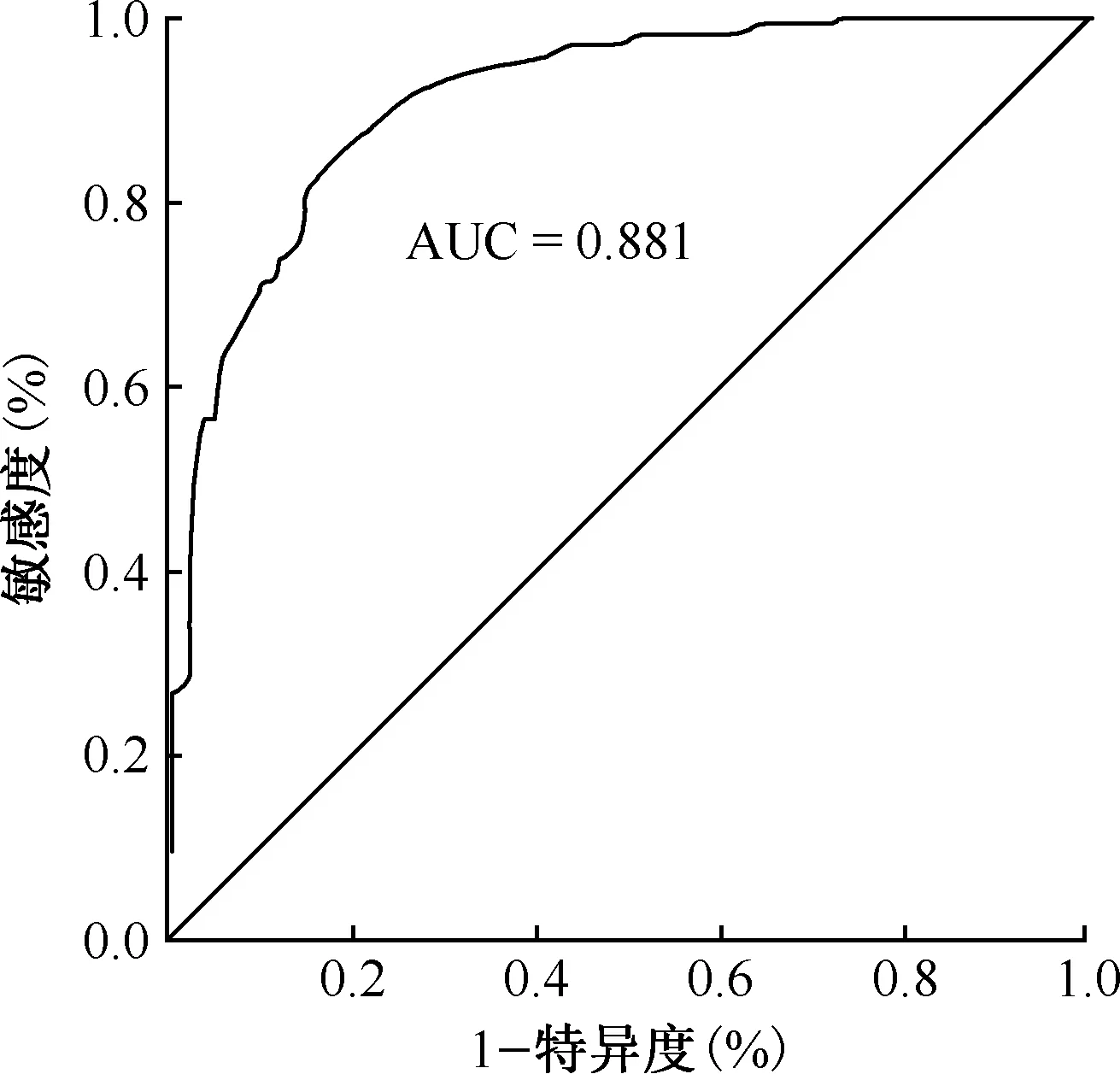
图1 病原学阴性初治肺结核诊断模型的ROC曲线
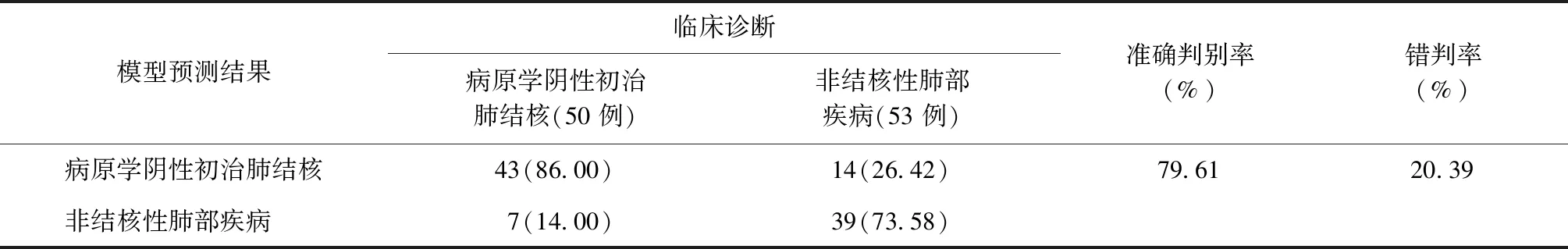
表4 诊断模型的前瞻性考核结果
注括号外数值为“患者例数”,括号内数值为“构成比(%)”;准确判别率(%)=(真阳性患者例数+真阴性患者例数)/两类患者总例数×100%;错判率(%)=(假阳性患者例数+假阴性患者例数)/两类患者总例数×100%
学阴性初治肺结核类。
四、诊断模型的前瞻性考核结果
使用考核样本(分别为病原学阴性初治肺结核患者50例和非结核性肺部疾病患者53例)对所建模型进行前瞻性考核。结果显示,建立的诊断模型对两组患者总的准确判别率为79.61%(82/103),总的错判率为20.39%(21/103);对病原学阴性初治肺结核的准确判别率和错判率分别为86.00%(43/50)和14.00%(7/50)。见表4。
讨 论
病原学阴性肺结核缺乏直接可靠的病原学依据,又缺乏特征性表现,常需要与肺部其他疾病进行鉴别诊断。本研究将肺结核相关的12项临床观察指标进行单因素和多因素logistic回归分析,筛选出与鉴别两种疾病相关的独立因素,并建立病原学阴性初治肺结核诊断模型。有研究表明,全血NLR、PLR、IGRA,及血清CA-125对鉴别肺结核与非结核性肺部疾病有一定意义[8-12]。本研究将NLR、PLR通过最佳临界值转换成定性指标来统计分析[8-9],结果显示,病原学阴性初治肺结核和非结核性肺部疾病患者的全血NLR、PLR阳性率差异均无统计学意义。可能原因如下:第一,文献研究的非结核性肺部疾病患者均为社区获得性肺炎、慢性阻塞性肺疾病等单一疾病,与本研究纳入的患者疾病不完全相同;第二,结核分枝杆菌是胞内寄生菌,感染人体后,主要是由T 淋巴细胞介导的细胞免疫应答在其感染及发病过程中发挥关键作用,通过抗原特异性CD4+和CD8+T 淋巴细胞及高水平的细胞因子作用于结核分枝杆菌[13],而肺结核患者外周血的血小板计数、白细胞计数及其分类变化幅度较小。另外,本研究中,病原学阴性初治肺结核组检测A/G、CA-125、IGRA和TB-Ab的阳性率明显高于非结核性肺部疾病组,与其他研究结论一致[9-10,14-15],提示这些指标对肺部疾病的鉴别有一定的参考价值。而且本研究非结核性肺部疾病患者的IGRA检测阳性率高达22.64%,可能与我省结核潜伏性感染率较高有关[16],提示临床医生对于IGRA检测阳性患者应结合患者其他检查结果综合判断,以避免误诊。
肺结核的临床症状和体征多种多样,本研究选择了咳嗽、咯血、盗汗、纳差、乏力和消瘦等观察指标进行分析,结果显示,病原学阴性初治肺结核组患者的阳性率均低于非结核性肺部疾病组。可能与本研究选取的两组研究对象来源有关,如病原学阴性肺结核患者均为初治患者,病程短、病情轻、病灶小,缺乏明显临床症状,尤其是有少部分患者是结核病入学就业体检筛查发现的,基本没有肺结核相关的症状和体征;而非结核性肺部疾病组患者大部分为在其他医疗机构诊治一段时间后,由于诊断不明确或者疗效不佳才转入本院,此类患者一般有较明显的临床症状。因此认为,由于患者的选择局限于本院就诊患者的特殊性,虽然均为肺结核疑似患者,但两组患者病程上的差异可能造成临床症状方面的统计学偏倚,但这些临床指标均为结核病特征性症状,患者差异是否会影响结果还需要在将来进一步研究。结果还显示,病原学阴性初治肺结核患者并发糖尿病、尘肺、HIV感染的发生率均高于非结核性肺部疾病组,与Ahmed等[17]和Jin等[18]的研究结论相符。
影像学分析在病原学阴性肺结核的诊断上发挥着无可替代的重要作用。由于多种因素导致肺结核病灶在肺部的进展和播散的形式不同,导致形成了不同的影像学表现及其特点[19]。本研究所有患者均行多排螺旋CT胸部扫描,病原学阴性初治肺结核患者的病灶发生于单侧或两侧的肺上叶尖后段和(或)下叶背段和空洞形成的发生率均高于非结核性肺部疾病组,但由于只选择了2个观察指标,未能很好地运用影像学诊断价值,且在判别两类疾病时也可能发生偏倚,对模型建立的稳定性和准确性存在一定的影响,此是本研究的不足之处。
单因素分析显示,12个观察指标中除NLR和PLR外,其余10个指标差异均有统计学意义。经logistic回归分析结果显示,除TB-Ab外其他9个指标均为鉴别两类疾病的独立影响因素,可能与logistic 多因素分析过程中需有效消除混杂因素有关,提示TB-Ab可能并不是鉴别病原学阴性初治肺结核的独立影响因素。建立的模型拟合优度检验采用Hosmer-Lemeshow检验,结果显示,回归方程对数据拟合良好(χ2=5.998,P=0.647)。通过ROC曲线分析,AUC为0.881,说明判别分析的诊断准确度为中等,而使用考核样本对所建模型进行前瞻性考核,对判断两类患者总的准确判别率达到79.61%,表明该诊断模型在判别病原学阴性初治肺结核和非结核性肺部疾病有一定的临床使用价值。
综上所述,本研究使用临床常规资料作为自变量建立病原学阴性初治肺结核的诊断模型,变量指标容易获得,能够为临床医生在病原学阴性初治肺结核诊断上增加客观性和科学性判断指标。

