254例耐药肺结核患者克拉霉素耐药情况及影响因素分析
高天慧 舒薇 高静韬 陆宇 李琦
耐药结核病是严重威胁人类健康的疾病之一。据WHO[1]报告,2018年全球新发利福平耐药结核病(rifampicin-resistant tuberculosis, RR-TB) 患者48.4万例,其中78%为耐多药结核病(multidrug-resistant tuberculosis, MDR-TB)。我国新发MDR-TB/RR-TB患者6.6万例,占全球MDR-TB/RR-TB患者例数的14%,成为仅次于印度(27%)的第二大MDR-TB高负担国家。尽管国内外已发布耐药结核病治疗指南,并不断更新[2],但其疗效仍不尽如人意。据WHO[1]报告,全球MDR-TB/RR-TB 患者治疗成功率仅56%,我国仅52%,系因抗结核新药少、方案中可选择的药物少、疗程长、药物不良反应多、费用高、患者依从性差等多种因素所致。
克拉霉素(clarithromycin,Clr) 属于大环内酯类抗生素,曾被列为第五组抗结核药[3],其主要通过抑制细菌的蛋白质合成,达到抗菌作用。但2016年WHO[4]相关指南因考虑结核分枝杆菌对Clr具有耐药性且疗效不明确,以及可能导致Q-T间期延长等不良反应而将其剔除。对此,国内外专家存在争议。国内外研究显示,Clr与乙胺丁醇(EMB)、利奈唑胺、氯法齐明(Cfz)等具有协同作用[5-7];Clr对已感染结核分枝杆菌的小鼠起到保护性作用[8],含Clr的化疗方案取得一定疗效[9]。为此,笔者对254例耐药肺结核患者对Clr的耐药情况及其相关危险因素进行回顾性分析,探讨Clr用于MDR-TB/RR-TB 治疗的可能性,为MDR/RR-TB治疗中更多药物选择提供依据。
资料和方法
一、一般资料
1.研究对象:收集2017年1月至2018年1月在首都医科大学附属北京胸科医院住院、痰结核分枝杆菌培养阳性并行药物敏感性试验(简称“药敏试验”)的肺结核患者1086例,其中经检测对药物敏感的肺结核患者596例,任一耐药(含二线药物)的肺结核患者490例。在490例任一耐药肺结核患者中,符合纳入标准的耐药肺结核患者254例。其中,男192例,女62例;年龄16~84岁,中位年龄43岁;初治患者71例,复治患者183例;单耐药结核病(mono-resistant tuberculosis,MR-TB)患者25例,MDR-TB患者136例,广泛耐药结核病(extensively drug-resistant tuberculosis,XDR-TB)患者93例。
2.纳入标准:(1)按照《WS 288—2017 肺结核诊断》[10]确诊为肺结核的患者。(2)痰结核分枝杆菌培养阳性,菌种鉴定为结核分枝杆菌复合群,并行16种抗结核药物药敏试验检测的患者。(3)按《WS 196—2017 结核病分类》[11]可进行分类的耐药肺结核患者。(4)性别、年龄不限。(5)临床资料齐全者。
3.排除标准:(1)痰结核分枝杆菌培养阴性的患者。(2)肺外结核患者。(3)非结核分枝杆菌肺病患者。(4)按《WS 196—2017结核病分类》[11]无法进行分类的耐药肺结核患者。(5)临床资料不完全的患者。
二、方法
1.临床资料收集:查询本院病案管理系统,获得临床信息:(1)一般人口学资料:年龄、性别、吸烟史、体质量指数(body mass index,BMI)等;(2)临床资料:既往史(病毒性肝炎)、用药史、病程、治疗史等。(3)辅助检查:痰培养、菌种鉴定、药敏试验、GeneXpert MTB/RIF检测(简称“GeneXpert”)、CT检查等。
2.结核分枝杆菌培养和药敏试验:所有患者于住院次日留取24 h痰液,采用改良罗氏培养基进行分离培养。采用对硝基苯甲酸(PNB)及噻吩-二羧酸肼(TCH)对培养阳性的菌株进行菌种鉴定。对菌种鉴定结果为结核分枝杆菌复合群的菌株采用比例法进行药敏试验,具体操作按照《结核病实验室检验规程》[12]中要求进行。行药敏试验的16种药物为:Clr、左氧氟沙星(Lfx)、莫西沙星(Mfx)、Cfz、EMB、阿米卡星(Am)、链霉素(Sm)、丙硫异烟胺(Pto)、对氨基水杨酸(PAS)、对氨基水杨酸异烟肼(Pa)、卡那霉素(Km)、卷曲霉素(Cm)、利福平(RFP)、利福喷丁(Rpt)、利福布汀(Rfb)、异烟肼(INH)。
3.相关定义:各类结核病定义参见文献[11,13]。
三、统计学处理
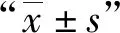
结 果
一、耐药肺结核患者Clr等16种抗结核药物耐药情况分析
254例耐药肺结核患者按耐药类型分为两组,其中,MDR/XDR-TB 229例,MR/PR-TB 25例。16种抗结核药物药敏试验结果见表1。254例耐药肺结核患者中,Clr耐药率(6.69%,17/254)最低,且仅出现在MDR/XDR-TB患者中。在MDR/XDR-TB患者中,Clr耐药率(7.42%,17/229)仍然最低。
二、Clr耐药或敏感时其他抗结核药品的耐药情况分析
将229例MDR/XDR-TB患者按照Clr耐药与否分为两组,观察其余11种抗结核药物(未列入INH、RFP、Rfb、Rpt)的耐药情况,结果见表2。对Clr耐药的MDR/XDR-TB患者Mfx(47.06%,8/17)、Cfz(70.59%,12/17)、EMB(82.35%,14/17)、Am(52.94%,9/17)、PAS(76.47%,13/17)、 Pa(88.24%,15/17)、Cm(76.47%,13/17)耐药率均高于Clr敏感的MDR/XDR-TB患者[各药物耐药率分别为:Mfx(11.32%,24/212)、Cfz(9.91%,21/212)、EMB(41.51%,88/212)、Am(21.70%,46/212)、PAS(35.85%,76/212)、 Pa(52.83%,112/212)、Cm(28.77%,61/212)],差异均有统计学意义(P值均<0.05)。
三、MDR/XDR-TB患者Clr耐药的相关危险因素分析
1.单因素分析:将MDR/XDR-TB患者按照Clr耐药与否分为Clr敏感组与Clr耐药组。对性别、年龄、病程、耐药数目、BMI、吸烟史、并发病毒性
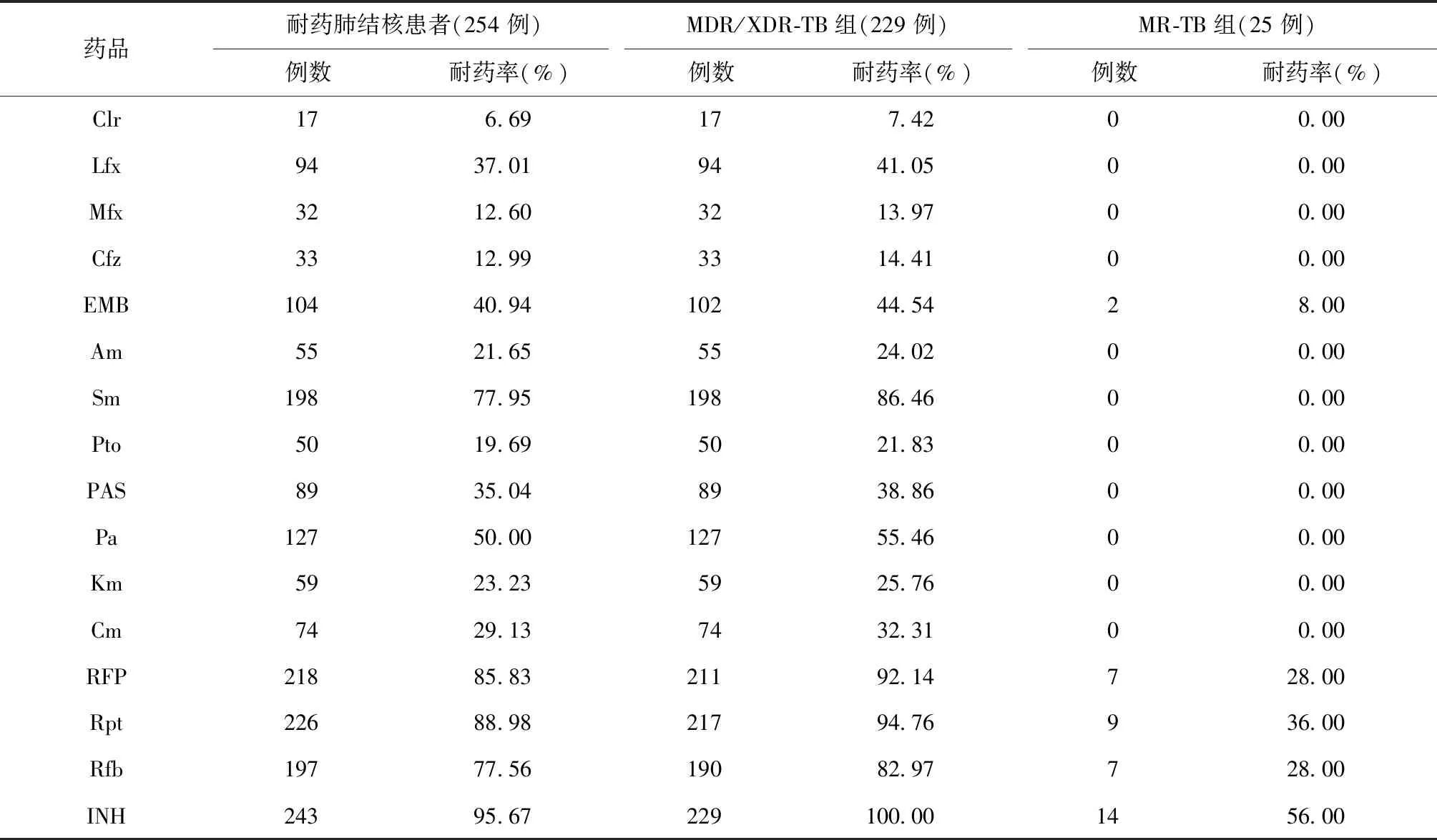
表1 254例耐药肺结核患者对克拉霉素等各种药品耐药性分析
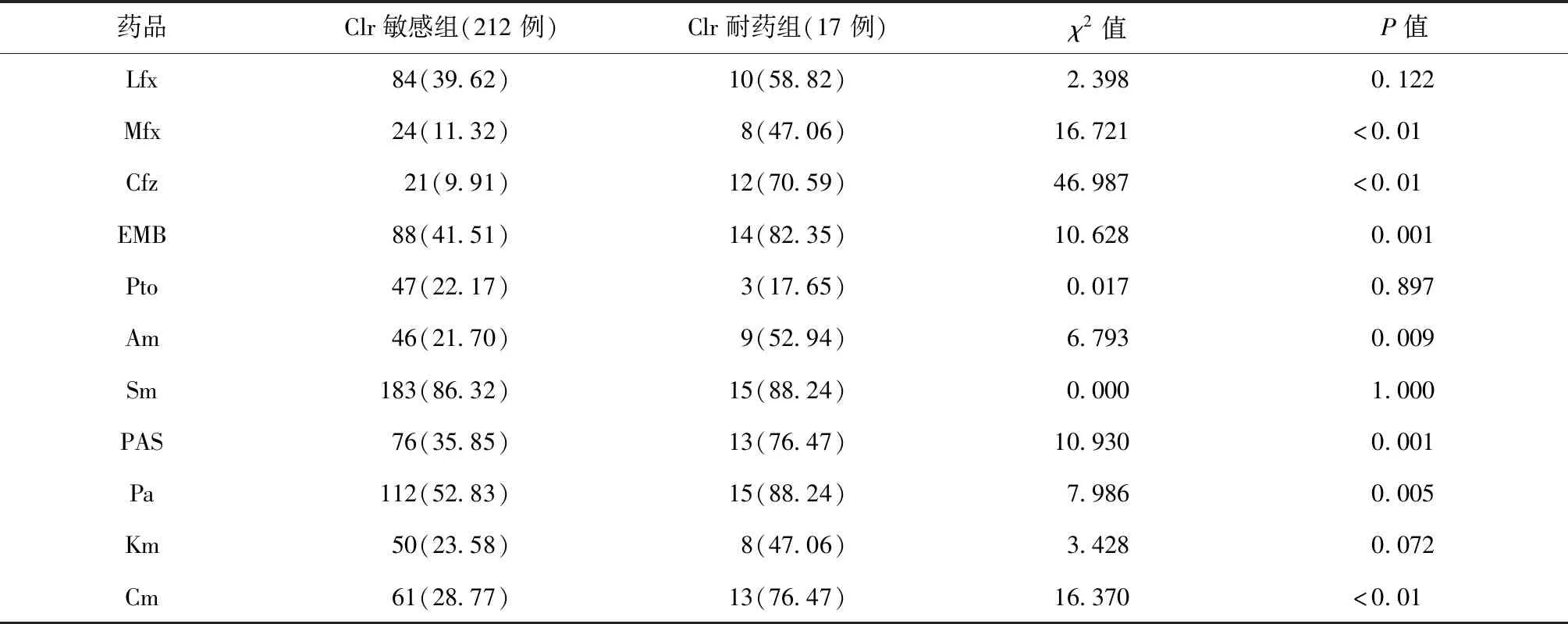
表2 克拉霉素耐药或敏感的MDR/XDR-TB患者对其他抗结核药品的耐药情况分析
注表中未列入INH、RFP、Rfb、Rpt;括号外数值为“例数”,括号内数值为“耐药率(%)”
肝炎、患者类型(初治、复治)、既往Clr治疗史、痰GeneXpert-rpoB突变结果、CT扫描显示肺部是否有空洞进行分析,结果见表3。从表3可见,仅Clr耐药组耐药数目>7个的发生率与病毒性肝炎的并发率高于Clr敏感组,差异均有统计学意义(P值均<0.05)。
2.logistic回归分析:将229例MDR/XDR-TB患者以Clr是否耐药为因变量,以单因素分析差异有统计学意义的耐药数目和是否并发病毒性肝炎为自变量进行logistic回归分析,赋值见表4,logistic回归分析结果见表5。从表5可见,患者耐药数目>7个为Clr耐药的危险因素。
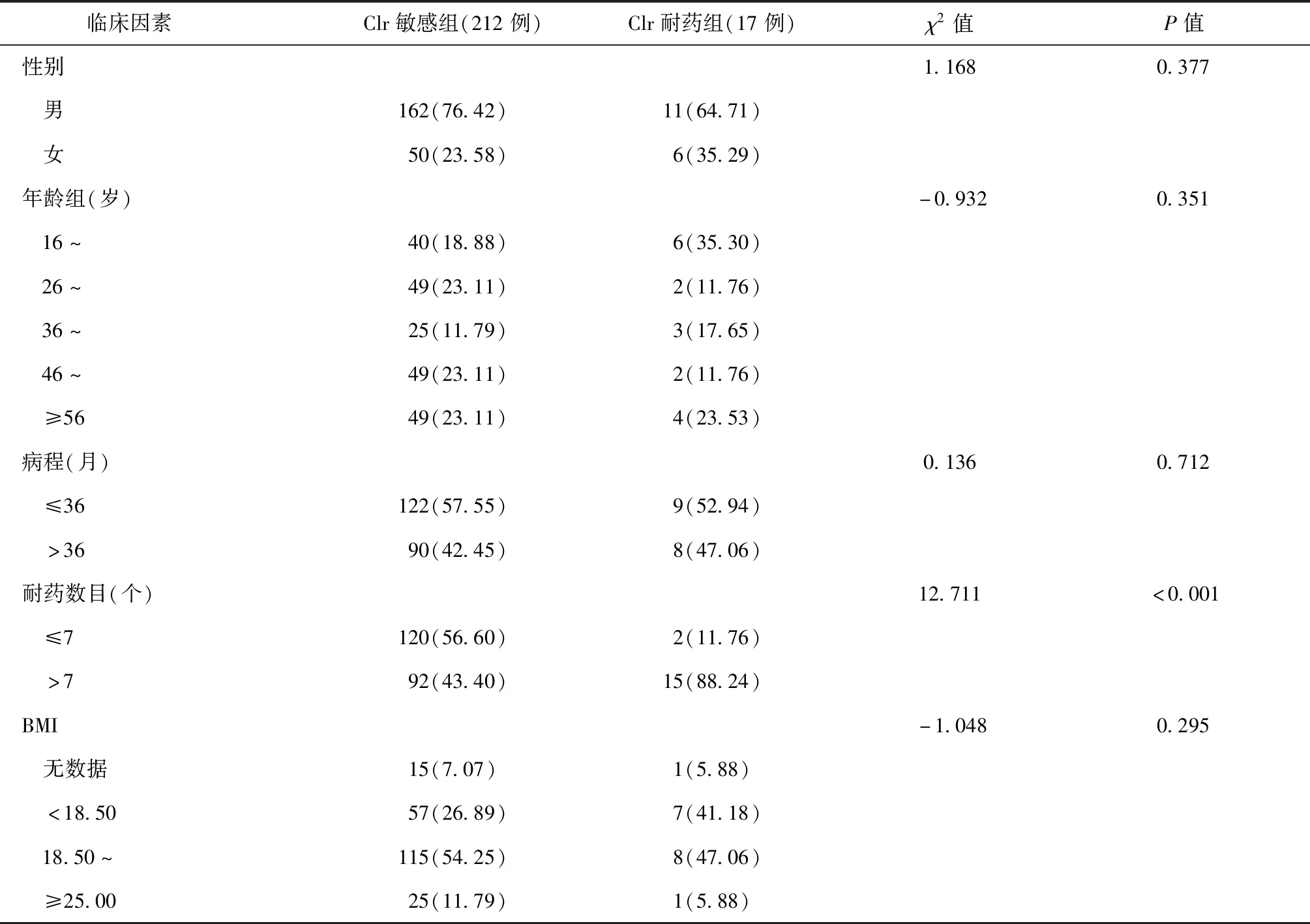
表3 不同临床因素在Clr敏感与耐药MDR/XDR-TB患者中的分布情况
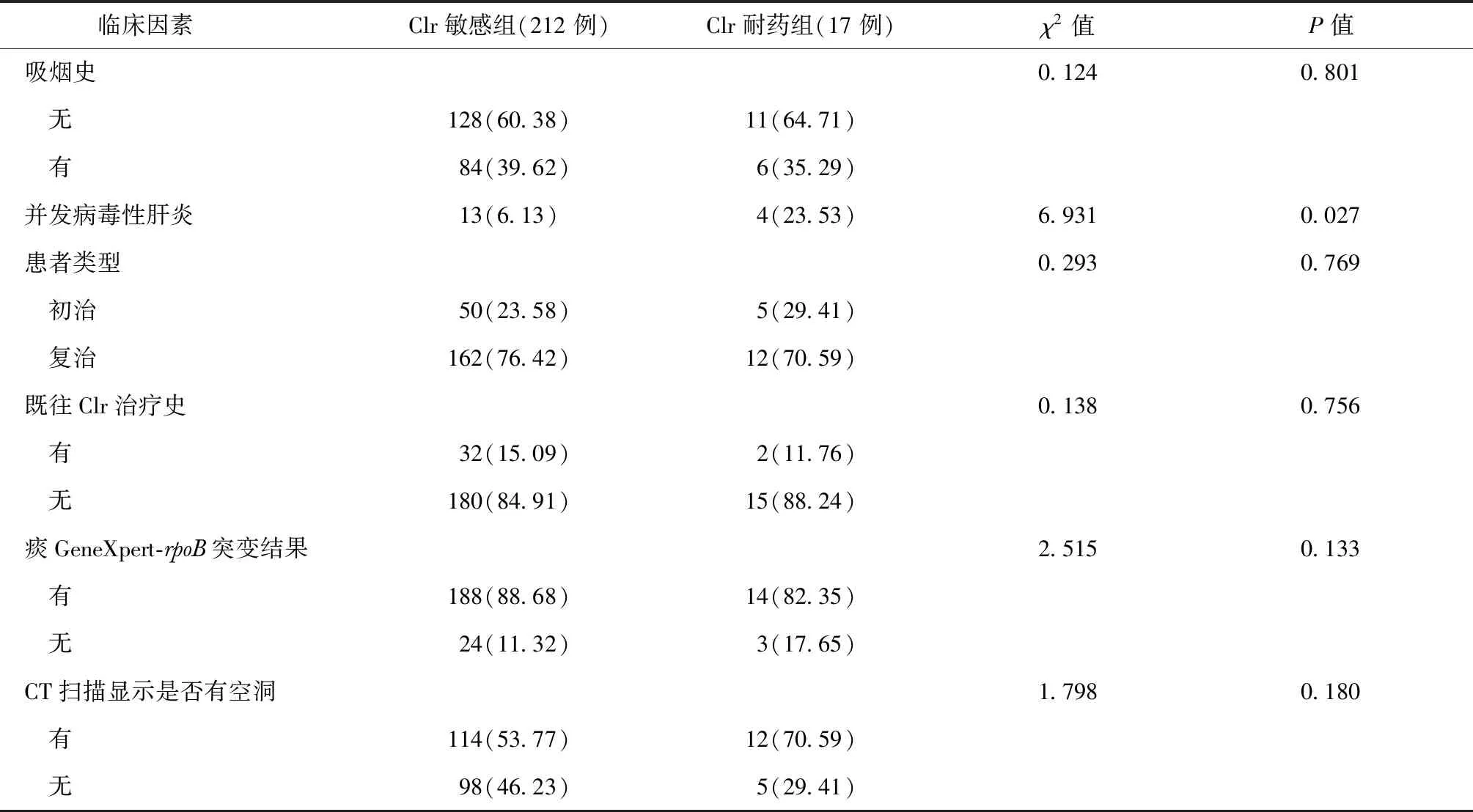
续表3
注病程:指该患者第一次确诊肺结核至最后一次就诊的时间,以月为单位计算。按照229例MDR/XDR-TB患者病程的中位数(36个月)作为分层分析的界值。耐药数目:该患者对进行药敏试验的16种药物耐药的药物数目,以“个”为单位计算。按照229例MDR/XDR-TB患者耐药数目的中位数(7个)作为分层分析的界值;表中括号外数值为“例数”,括号内数值为“构成比或发生率(%)”
讨 论
近年来,随着结核分枝杆菌表型和分子药敏试验的逐步推广和普及,RR/MDR-TB的发现率逐年增高,使更多的耐药结核病患者获得早期治疗[1]。尽管Clr对结核分枝杆菌耐药是WHO将其从抗结核药物中剔除的原因之一,但本研究显示,254例耐药肺结核患者中,Clr耐药率仅为6.69%,低于所有检测的抗结核药物的耐药率[12.60%(32/254)~95.67%(243/254)],且仅出现在MDR/XDR-TB患者,耐药率为7.42%,亦低于所有检测的抗结核药物的耐药率。此结果与李君莲等[14]和邝小佳等[15]报告的Clr耐药率相接近,但低于贾芳等[16]、李影和张东浩[17]报告的Clr耐药率。原因可能为贾芳等报告的Clr耐药率来自XDR-TB患者,而李影等报告的Clr耐药率仅高于利奈唑胺、而低于所检测的其余14种抗结核药物。这些分析结果提示Clr在耐药肺结核患者、特别是MDR/XDR-TB患者中的耐药率较低,可能与Clr在抗结核治疗中应用较少、继发耐药率较低有关。Clr对结核分枝杆菌耐药机制的研究报道较少,有研究认为Clr耐药与ermMT和whiB7基因突变有关,通过对23S rRNA的A2058进行甲基化介导结核分枝杆菌对Clr的耐药性[18-20];但有的研究持不同观点[21-22],Vester和Douthwaite[23]发现Clr对非结核分枝杆菌耐药可能与A2058位点突变有关,但Pang等[24]对Clr耐药的临床分离株中未检测到A2058突变。此外,Phunpruch等[21]研究认为ksgA基因通过干扰
核糖体装配进而促使耐药性产生。而Danilchanka等[22]研究认为外膜通道蛋白CpnT突变使得渗透性降低促使耐药产生。因此,结核分枝杆菌对Clr耐药的机制有待进一步研究。
与吡嗪酰胺耐药类似[24],Clr耐药也会导致其他抗结核药物耐药率增高。如本研究结果所示,Clr耐药的MDR/XDR-TB患者的Mfx、Cfz、EMB、Am、PAS、Pa、Cm等药物耐药率高于Clr敏感的MDR/XDR-TB患者,这可能与这些药物具有较为相同的耐药机制有关。如有研究发现利福平耐药菌株在含利福平培养基中培养1周后,氧氟沙星的敏感性有所下降,推测其可能是外排泵所介导,后者在不同程度上影响药物敏感性、药物耐受性和遗传抗性菌株中的药物敏感性表型,可能为结核分枝杆菌耐药性突变发展的途径[25]。另有研究表明Clr耐药也与外排泵有关,结核分枝杆菌外排泵将抗结核药排出,从而降低药物浓度至亚抑制水平,在对抗生素接触不足的情况下,细菌有更大的机会获取或积累突变,从而产生耐药性甚至多重耐药性[26]。且有研究表示外排系统可介导伯克霍尔德菌对大环内酯类耐药产生[27]。因此,推测Clr耐药可能会通过外排泵机制对其他药物的抗药性产生影响,因氟喹诺酮类药物、注射剂、Cfz耐药均有外排泵机制的参与,但也不能排除其他抗结核药物耐药介导对Clr耐药,确切的机制有待进一步探讨。
本研究结果显示,MDR/XDR-TB患者耐药数目>7个是其对Clr耐药的危险因素。这可能与多种抗结核药物联用,使得患者被迫暴露于多种抗生素,导致结核分枝杆菌在体内发生遗传突变的发生率增加[28]。但也不排除具有类似耐药机制(包括通过噬菌体和质粒等介导的突变、通过外排泵将药物排出亦或通过化学修饰使得药物失活等)的多种抗结核药物联合应用后,通过其耐药机制相互交叉、影响促进Clr耐药的产生。此外,单因素分析显示Clr耐药MDR/XDR-TB患者并发病毒性肝炎率高于Clr敏感者,这究竟是巧合还是提示病毒性肝炎感染可影响Clr的代谢途径从而导致其耐药尚不明确。有研究表明持续性病毒性肝炎感染可以诱发氧化应激损伤,而RFP、INH及氟喹诺酮类的抗菌机制可能与氧化爆发有关[29]。研究显示活性氧可介导外排泵P-gp的功能作用,从而介导耐药性的产生,这种现象在卵巢癌的耐药性上已经得到证实。有趣的是,有研究发现具有抗氧化活性的维生素C可降低抗结核药物的耐药性风险[29-32]。但O’Sullivan等[33]研究发现过量的过氧化氢的存在对katG的突变率并无影响。故并发病毒性肝炎感染是否对Clr耐药产生影响,有待进一步探讨。
本研究存在一定不足之处,一是因Clr耐药率较低,在选定的研究周期内无法纳入更多的Clr耐药患者,可能使Clr耐药危险因素分析结果受限。二是本文系回顾性分析,无法对更多的危险因素,如酗酒、吸烟、生活水平、并发糖尿病等因素进行梳理和分析。
综上所述,耐药肺结核患者Clr的耐药率低于其他常用抗结核药物,多发生在MDR/XDR-TB患者,耐药数目>7个是耐药肺结核患者发生Clr耐药的主要危险因素。鉴于Clr虽然对结核分枝杆菌的最低抑菌浓度值较高[6],但其在肺泡内浓度较高,具有免疫调节作用和破坏细菌细胞膜的能力[9],与利奈唑胺等抗结核药物具有较好的协同作用[5-6, 34-36],含Clr的化疗方案也取得较好疗效[37],临床耐受性及安全性较佳[38],Clr有可能作为Clr敏感的耐药结核病患者在无足够数量的抗结核药物组成化疗方案时的备选药物。

