超声心动图联合动态心电图检查对急性心肌梗死诊断和预后评估的价值
丁敏侠,汤祥瑞,赵 燕
(1. 汉中三二〇一医院 超声医学科,陕西 汉中 723000; 2. 汉中三二〇一医院 心内科,陕西 汉中 723000;3. 安康市中医医院 超声科,陕西 安康 725000)
急性心肌梗死(acute myocardial infarction,AMI)是冠状动脉急性、持续性缺血缺氧所引起的心肌坏死,临床表现为胸骨后剧烈疼痛,血清心肌酶水平升高,常与心源性休克或心力衰竭等危重疾病密切相关[1]。近年来AMI的发病率逐年上升,在心源性死亡病例中,AMI是主要原因之一[2],因此对AMI的诊断十分重要。动态心电图检查可长时程多导联连续同步记录心电信号,并可对QT间期 (QTc)、QT离散度(QTd)、心率变异性、心率震荡、缺血性J波等多项心电指标进行定量分析,及时发现可能引发心脏性猝死的异常心电信息[3]。超声心动图检查可获得左心室舒张末期内径(LVEDD)、左心室射血分数(LVEF)等反映心功能状况的无创性指标,可用于心脏性猝死风险预警[4]。本研究选取2016年6月~2018年6月我院收治的100例AMI患者和同期100例非冠心病患者作为观察对象,所有患者均进行超声心动图检查和标准的12导联动态心电图检查,比较各组患者心率震荡(heart rate turbulence, HRT)指标[震荡起始(TO)、震荡斜率(TS)]、心率变异性(heart rate variability, HRV)指标[NN间期标准差(SDNN)、QTd、经心率校正的QT离散度(QTcd)]及心功能指标[左心室舒张末期内径(LVEDD)、左心室射血分数(LVEF)]水平变化,旨在探讨超声心动图联合动态心电图检查在AMI患者诊断和预后评估中的应用价值。
1 资料与方法
1.1 一般资料
选取2016年6月至2018年6月我院收治的100例AMI患者作为观察组,经冠脉造影证实,均符合AMI诊断标准[5]。排除标准:(1)伴有肺、肝、肾等重要器官损伤;(2)一个月内有外科手术或创伤史;(3)合并急慢性感染性疾病、自身免疫性疾病、严重肝肾功能障碍、恶性肿瘤、出血性疾病或严重出血倾向者。100例AMI患者中,男65例,女35例;年龄37~86岁,平均(64.04±12.10)岁;吸烟者41例;高血压55例;糖尿病28例;经皮冠状动脉介入治疗(PCI)术史97例。另选取同期100例非冠心病患者作为对照组,其中男48例,女52例;年龄32~87岁,平均(61.74±12.44)岁;吸烟者38例;高血压100例;糖尿病20例。以AMI患者心源性死亡为终点事件,将观察组分为死亡组(n=15)和存活组(n=85),死亡组15例包括住院期间出现心源性死亡及心梗治疗出院后1年内出现心源性死亡。本研究经医院医学伦理委员会批准,患者及家属均知情同意。两组患者一般资料比较差异均无统计学意义(P>0.05),具有可比性。
1.2 测量指标及方法
1.2.1动态心电图检查
采用美国迪姆DMS-300 4A动态心电图机对患者进行12导联动态心电图检查。检查前48 h要求患者停用洋地黄、β-受体阻滞剂和抗心律失常等药物,指导患者取端坐位或立位,明确需要贴电极的位置并采用75%乙醇进行擦拭以有效清除油脂。将肢体导联及加压肢体导联电极粘贴于胸前、锁骨下窝、双上肢、双下肢及左侧和右侧肋缘下1 cm的锁骨中线位置,粘贴好后佩戴检查记录仪,时间段为上午8:00至次日上午8:00,并告知患者检查注意事项。24 h后摘下记录仪,采集心电图数据。所获资料由专业技术人员剔除异位搏动、干扰、误差等数据,有效数据时间不少于23 h,由Hoter系统自动进行心率震荡分析。
1.2.2心率变异性
心率变异性是指逐次心动周期之间的时间变异数,本研究采用时域分析自动测量心率变异性指标,包括:SDNN、QTd和QTcd。QTd是标准12导联心电图中最大QT间期与最小QT间期之差;QTcd是经过心率校正后的QTd。Hoter系统自动测算QT间期及QTd。
1.2.3超声心动图检查
采用飞利浦IU-Elite及EPIQ5彩色多普勒超声诊断仪,配备S5-1、S8-3探头,探头频率分别为1~5 MHz和3~8 MHz。患者取左侧卧位,保持平静呼吸,连接同步导联心电图。先进行常规二维超声检查,软件自动测量LVEF和LVEDD。
1.3 统计学分析
2 结果
2.1 观察组与对照组各指标检测结果比较
观察组患者TO、QTd、QTcd、LVEDD均明显高于对照组,差异有统计学意义(P<0.05);观察组患者TS、SDNN、LVEF均明显低于对照组,差异有统计学意义(P<0.05)。数据详见表1。
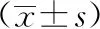
表1 两组患者各指标检测结果比较
2.2 死亡组与存活组各指标检测结果比较
死亡组患者TS、SDNN均明显低于存活组,差异有统计学意义(P<0.05);死亡组患者TO高于存活组,QTd、QTcd、LVEF、LVEDD均低于存活组,但差异无统计学意义(P>0.05)。见表2。
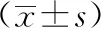
表2 死亡组与存活组各指标检测结果比较
3 讨论
大量研究表明,心源性死亡的众多病因中,AMI后发生心源性死亡位居首位,多由严重的室性心律失常及严重的心力衰竭所导致[6,7]。多项研究均表明,HRT指标能反映自主神经系统功能。当AMI发生时,由于心肌缺血,交感神经活性增强,自主神经系统的平衡被打乱,交感神经和迷走神经反射功能改变、心室重构等导致心室激动异常,进而导致室颤发生[8,9]。本研究结果显示,AMI 患者TO、QTd、QTcd均明显高于对照组(P<0.05),观察组患者TS明显低于对照组(P<0.05),表明AMI 患者HRT减弱或消失,TS减弱及TO增强。AMI患者QTd、QTcd延长,反映AMI患者心肌缺血导致纤维化,影响传导,进而导致心室复极的不均一及电活动的不稳定,出现QT间期明显延长,易引发恶性心律失常、心源性死亡等[10]。
AMI患者心率变异性减弱,而心率变异性的变化也受神经体液的调节,包括SDNN等反映交感神经活性的指标也会减弱[11]。临床研究表明,自主神经功能紊乱是引发心肌缺血的重要因素,缺血发生的共同因素是副交感神经张力减弱,现已公认HRV降低是一个评估AMI后发生恶性心律失常和心源性死亡的强有力指标[12,13]。本研究结果显示,AMI 患者SDNN明显低于对照组(P<0.05),表明AMI 患者迷走神经活性下降伴交感神经活性占优。
在AMI早期,由于心肌梗死区域心肌组织的变性坏死和心肌间质充血、水肿,引起心脏收缩力减弱、顺应性下降以及心肌收缩不协调,所以AMI后患者的心排出量和射血分数常有明显下降[14,15]。在超声心动图检查中,LVEF最为常用,也是最强的心源性猝死(sudden cardiac death,SCD)和全因死亡预测因素[16]。本研究结果显示,AMI 患者LVEDD明显高于对照组(P<0.05),观察组患者LVEF明显低于对照组(P<0.05),表明AMI 患者LVEF降低,LVEDD增大。一般认为当LVEF<50%时,即提示左心室收缩功能异常。相关指南认为,LVEF<30%~35%、心功能NYHA分级Ⅱ~Ⅲ级的非缺血性心肌病患者应当采用埋藏式心律转复除颤器(implantable cardioverter-defibrillator,ICD)以预防SCD发生[17]。本研究还发现,死亡组患者TS、SDNN均明显低于存活组(P<0.05),死亡组患者TO高于存活组,QTd、QTcd、LVEF、LVEDD均低于存活组,但差异均无统计学意义(P>0.05),表明AMI 患者TS值降低幅度越大,AMI后发生心源性死亡的风险也就越高。
综上所述,AMI患者HRT明显减弱甚至消失,HRV、LVEF明显降低,LVEDD、QTd明显增大,QT间期明显延长,此结果证明超声心动图和动态心电图联合检查对AMI患者诊断及预后评估均有临床应用价值。

