广泛性硬脑膜增厚伴MPO-ANCA阳性1例报告及文献复习
耿 强,董秀雨,马建勋,聂玉辉,李 彬
肥厚性硬脑膜炎(Hypertrophic pachymeningitis,HP)是一种罕见的临床疾病,表现为硬脑膜的局部或弥漫性增厚,临床表现主要为头痛和脑神经损伤,增强磁共振可见受累硬脑膜增厚强化。肥厚性硬脑膜炎按病因可分为特发性和继发性两类,继发性肥厚性硬脑膜炎的可能病因有:自身免疫性疾病,如类风湿关节炎、结节病、IgG4相关性疾病;感染性疾病,如肺结核、梅毒和细菌或真菌等传染病;肿瘤等。如果未能确定病因则称之为特发性肥厚性硬脑膜炎[1]。
近年来国内外多个病例报告显示[2~8],部分特发性肥厚性硬脑膜炎患者核周型抗中性粒细胞胞浆抗体(perinuclear antineutrophil cytoplasmic antibody,p-ANCA)阳性,其中部分病例明确为抗髓过氧化物酶抗体(Myeloperoxidase-antineutrophil cytoplasmic antibody,MPO-ANCA)阳性,将其称之为p-ANCA或MPO-ANCA相关性肥厚性硬脑膜炎。现结合文献报告1例我院诊治的MPO-ANCA相关性肥厚性硬脑膜炎病例,为今后对该类疾病诊断和治疗提供借鉴。
1 病例资料
患者,女性,49岁。主因右眼疼痛4 m,头痛伴右眼视力下降2 m入院。患者4 m前无明显诱因出现右眼疼痛,呈持续性胀痛,伴右眼结膜发红,无明显头痛,就诊于当地眼科医院,考虑“巩膜炎”,给予地塞米松球后注射3次,后眼痛症状缓解。2 m前患者再次出现右眼疼痛,性质程度同前,出现头痛,以头顶枕部为著,呈持续性憋胀痛,无明显诱发、缓解因素,伴恶心、呕吐,头痛症状逐渐加重,并出现右眼视力下降,遂再次就诊,取右眼局部组织行病理检查,结果回报:右眼巩膜炎性改变,诊断为右眼巩膜炎,给予滴眼液及口服激素(地塞米松片4.5 mg 1/d,每5 d减0.75 mg至停用)治疗,症状无好转,遂来我院住院治疗。既往缺铁性贫血病史数年,间断补充铁剂治疗。否认高血压、糖尿病、冠心病等慢性病史。个人史、婚育史、月经史及家族史无特殊。入院查体:T36.7 ℃,P70次/min,R17次/min,BP138/82 mmHg,右眼结膜充血发红,余心肺腹查体未见明显异常。神经系统查体:神清语利,反应力、定向力正常,视力:右眼0.8、左眼1.0,双侧瞳孔正大等圆,直径约3.0 mm,对光反射灵敏,眼球各方向活动充分自如,无眼震。双侧额纹对称,无鼻唇沟变浅,伸舌不偏,四肢肌力Ⅴ级,四肢肌张力正常,四肢腱反射(),双侧Babinski’s sign阴性,感觉系统查体未见异常,共济运动检查未见异常,颈无抵抗,Kernig征阴性。
入院后辅助检查结果:生化全项:总胆固醇5.28 mmol/L、低密度脂蛋白胆固醇3.76 mmol/L,余未见明显异常。血常规白细胞计数:4.10×109/L、血红蛋白:96 g/L、血小板计数:254×109/L。女性肿瘤全项:铁蛋白8.67 g/ml(正常13~150 ng/ml),余阴性。血清核周型抗中性粒细胞胞浆抗体(p-ANCA)阳性。血沉测定:44 mm/h(正常范围0~20 mm/h)。结核感染T细胞检测:阳性。病毒系列:单纯疱疹病毒Ⅰ型核酸检测、EB病毒核酸检测、人巨细胞病毒核酸检测均在正常范围。自身抗体、抗心磷脂抗体、C-反应蛋白测定、甲功6项、凝血常规5项、术前4项检查均未见明显异常。血清IgG检测:各亚型(IgG1、IgG2、IgG3、IgG4)均在正常值范围。诱发电位检查:(1)双侧视觉诱发电位检查未见明显改变;(2)脑干-听觉诱发电位未见明显异常。双眼超声:双眼轻度玻璃体混浊,双眼上方球后壁增厚(球壁外窄液性回声)。入院后第2天行胸部CT检查示:(1)右肺上叶尖段钙化灶;(2)右肺上叶前段炎性病变。入院后第3天查头部MRI示:(1)双侧大脑凸硬膜、大脑镰及小脑幕广泛性增厚强化,以大脑镰后部为著,提示硬脑膜炎性病变;(2)符合轻度动脉硬化改变(见图1)。入院后第2天行腰椎穿刺术,测得颅压为195 mmH2O。脑脊液无色透明,常规、生化、细胞学未见异常。入院后第10天复查腰穿,测得颅压140 mmH2O。脑脊液无色透明,脑脊液生化常规:蛋白0.4 g/L(正常0.08~0.32 g/L),余未见异常。脑脊液细胞学:异常脑脊液细胞,激活单核细胞增多(10%)。脑脊液结核PCR:阴性。脑脊液和血寡克隆区带:阴性。
本例患者右眼视力下降,增强核磁示大脑凸硬膜、大脑镰及小脑幕广泛性增厚强化,p-ANCA阳性,血沉增快,脑脊液蛋白稍增高,符合文献所报道p-ANCA相关性肥厚性硬脑膜炎特点。鉴于巩膜炎可以是AAV的临床表现,考虑患者巩膜炎的发生与p-ANCA的存在相关。该患者无发热,血常规白细胞数正常,病毒系列正常,腰穿脑脊液常规、生化、细胞学也未提示感染,除外细菌、病毒、真菌等感染。虽然结核感染T细胞检测为阳性,但结合患者临床表现及肺CT所示钙化灶,考虑为既往感染过结核所致。女性肿瘤全项未见明显异常,脑脊液细胞学无肿瘤细胞,肺CT也无肿瘤表现,排除肿瘤。自身抗体、抗心磷脂抗体、类风湿因子、补体检测、血清IgG检测均未见明显异常,排除其他自身免疫病。低颅压综合征可以有与肥厚性硬脑膜炎相似的影像学表现,但本例患者无特征性体位性头痛,脑脊液压力不低,可除外低颅压综合征。故诊断为p-ANCA相关性肥厚性硬脑膜炎。给予静脉滴注地塞米松磷酸钠20 mg/d,连用5 d,后减量为地塞米松磷酸钠10 mg/d,连用5 d。患者头痛完全缓解出院。出院后继续口服甲泼尼龙片60 mg 1/d,每周减量4 mg,并注意补钙补钾。
出院后3 m,患者甲泼尼龙片减量至3片时再次出现头痛,程度不重,未予重视,后自行停药,出现头痛加重伴头懵,无明显头晕,伴恶心,无呕吐,再次于我院住院治疗。查体可见右眼结膜充血发红,双眼视力:右眼0.4、左眼1.0,余查体未见明显异常。血沉测定:34 mm/h(正常值0~20 mm/h),MPO-ANCA:199.04 KRU/L(正常值0~20 KRU/L),C-反应蛋白:8.92 mg/L(正常值0~8 mg/L),类风湿因子:20.60 KIU/L(正常值0~20 KIU/L)。补体检测未见异常。诱发电位检查:(1)双侧视觉诱发电位未见明显改变;(2)脑干-听觉诱发电位异常。头部增强核磁示:双侧大脑凸面硬模、大脑镰、小脑幕广泛性增厚强化,较前程度减轻(见图2)。最终诊断为MPO-ANCA相关性肥厚性硬脑膜炎,给予地塞米松磷酸钠10 mg静脉滴注,连用5 d,患者头痛症状完全缓解出院。出院后继续口服强的松50 mg 1/d,每2 w减5 mg。
2 讨 论
抗中性粒细胞胞浆抗体(ANCA)按其免疫荧光类型可以分为核周型ANCA(P-ANCA)和胞浆型ANCA(C-ANCA)。P-ANCA的主要靶抗原为髓过氧化物酶(MPO);c-ANCA靶抗原主要为蛋白水解酶3(PR3)。ANCA相关性血管炎(ANCA-associated vasculitis,AAV)是一组与ANCA密切相关的小血管炎,以小血管壁的炎症和坏死为主要病理表现,以寡或无免疫复合物沉积为突出特点。根据临床病理分型,AAV主要包括:肉芽肿性多血管炎( GPA, 旧称Wegner肉芽肿,WG)、显微镜下多血管炎(MPA)、嗜酸性肉芽肿性多血管炎( EGPA,旧称变应性肉芽肿血管炎,又称Churg-Strauss综合征,CSS)。AAV临床表现多样,可累及多系统,如肺、肾、眼睛、皮肤等,其中神经系统受累以外周神经病变最常见,多发性单神经炎是病变主要类型。
MPO-ANCA相关性肥厚性硬脑膜炎与AAV的关系目前还有争议。国内学者报道了6例此类患者,随访时间为1.5~70 m(中位数为33.5 m), 6例患者就诊时硬脑膜为唯一受损的部位,随访中也没有发现上、下呼吸道、肾脏等多系统相继受累的证据,所以更倾向于此类MPO-ANCA相关性肥厚性硬脑膜炎可能是一种独立的疾病实体[2]。然而,Murphy等人报道19例有神经症状的GPA患者中,11例在MRI上显示脑膜增厚[9];Provenzale等人报道,15例 GPA患者行大脑成像,3例显示脑膜增厚[10]。说明GPA可以表现为包括肥厚性硬脑膜炎在内的全身多系统受累,且并不是特别罕见。有学者提出了一种局限性的GPA,可表现为MPO-ANCA阳性的肥厚性硬脑膜炎,缺乏典型的上下呼吸道及肾脏受损,而只有显著的神经或眼部受损[11]。Yokoseki等纳入17例以肥厚性硬脑膜炎首诊的MPO-ANCA阳性肥厚性脑膜炎患者,根据Watts算法诊断为肉芽肿性多血管炎(GPA)的患者为82%,认为其应作为一种中枢神经系统局限型ANCA相关性血管炎进行分类、诊断和治疗[12]。

图1 第1次入院后增强核磁示双侧大脑凸面硬膜、大脑镰、小脑幕广泛性增厚强化
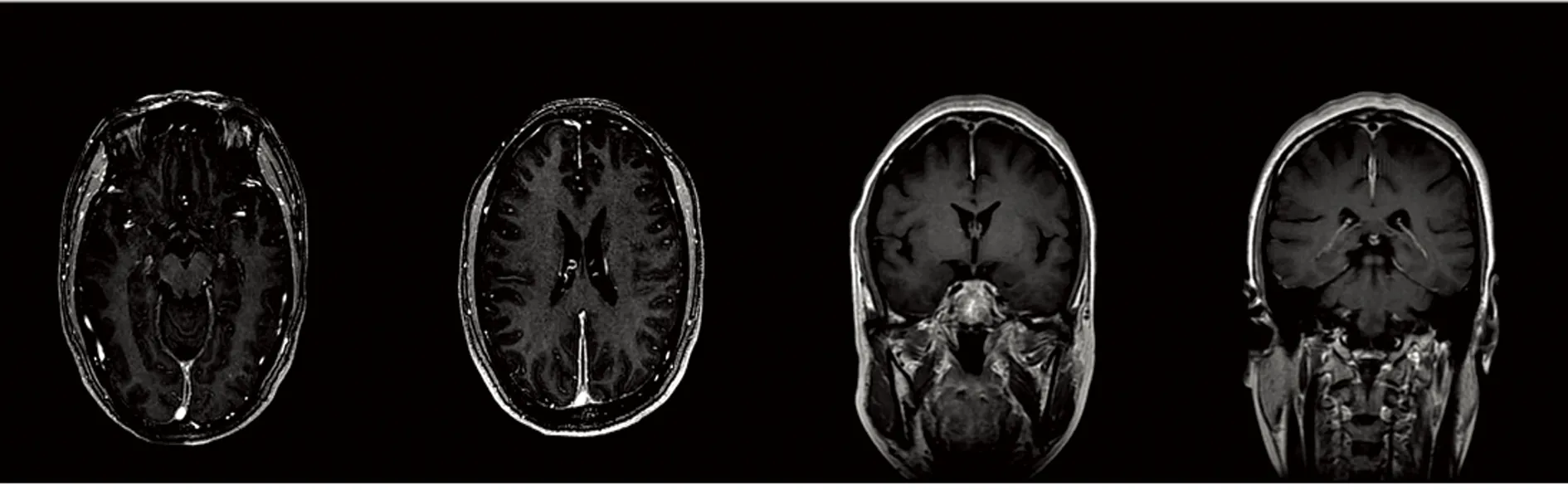
图2 第2次入院后增强核磁示双侧大脑凸面硬膜、大脑镰、小脑幕广泛性增厚强化,较前程度减轻
目前对MPO-ANCA相关性肥厚性硬脑膜炎的流行病学、临床特点、发病机制、治疗措施等均认识不足。有研究表明,MPO-ANCA相关性肥厚性硬脑膜炎患者脑脊液中属于肿瘤坏死因子超家族成员的B细胞活化因子(BAFF)和诱导增殖配体(APRIL)水平升高,在MPO-ANCA相关性肥厚性硬脑膜炎的病理生理中起重要作用[13]。结合文献,总结MPO-ANCA相关性肥厚性硬脑膜炎临床特点如下[2,4,5,12]:(1)多为亚急性起病,最常见的临床表现为头痛,其次为脑神经损伤,12对脑神经均可受累,Ⅷ最多见,其次为Ⅱ。还可出现癫痫、小脑性共济失调及肢体瘫痪等症状及体征。伴慢性鼻窦炎、中耳炎或乳突炎的患者频率较高。相对于PR3-ANCA阳性的肥厚性硬脑膜炎患者神经功能受损较轻,出现意识障碍和出现累及整个上下呼吸道和肾脏的典型的GPA或进展为全身性疾病的发生率较低。(2)实验室检查可见血清MPO-ANCA阳性,并可伴有抗核抗体或类风湿因子阳性,红细胞沉降率常明显增快,C反应蛋白也可明显升高。颅压可正常也可轻度升高,蛋白多呈不同程度的升高。另外,部分患者脑脊液中还可检测到异于外周血的IgG寡克隆带。(3)影像学检查:头部MRI增强扫描敏感度高,可见硬脑膜呈线状、条带状或结节状增厚并明显强化。小脑幕、颅窝、海绵窦、大脑镰、凸面硬脑膜和脊柱硬膜均可累及。强化的模式和部位分布无明显特异性,需要进一步研究。(4)病理:硬脑膜增厚伴纤维化,可见坏死性肉芽肿性炎症和血管炎表现,可见CD4+/CD8+ T细胞、CD20+ B细胞、中性粒细胞、嗜酸性粒细胞、浆细胞、单核细胞和巨噬细胞等炎性细胞浸润,与GPA的肺或肾损伤相似。
MPO-ANCA相关性肥厚性硬脑膜炎的治疗主要是激素,用法无统一标准。可以加用免疫抑制剂预防复发,其中首选环磷酰胺或硫唑嘌呤。研究显示,在MPO-ANCA阳性肥厚性硬脑膜炎中,仅使用强的松龙治疗的患者和初次入院时使用强的松龙和环磷酰胺治疗的患者在1000 d时无复发的比例分别为16%和75%[12]。甲氨喋呤虽然对GPA患者诱导缓解的效果稍差,但可作为替代疗法用于MPO-ANCA相关性肥厚性硬脑膜炎[14]。对于激素和免疫抑制剂反应差的病例,利妥昔单抗可能有一定疗效[15]。
综上所述,对亚急性或慢性头痛患者要注意是否有硬脑膜肥厚,必要时可行增强核磁检查,对MPO-ANCA相关性肥厚性硬脑膜炎后续深入的随访研究,可以帮助我们更好的认识硬脑膜肥厚与AAV的关系,提高我们对AAV的理解,值得神经科和免疫风湿科医师去共同努力。

