麻醉意识指数与血流动力学变化的相关性研究
闫琪, 贾谜谜, 马尚文, 冯晓雪, 阎文军,
(1甘肃中医药大学研究生院, 甘肃 兰州 730000; 2宁夏医科大学研究生院, 宁夏 银川 750000; 3甘肃省人民医院麻醉手术科, 甘肃 兰州 730000)
监测麻醉深度是临床麻醉中的重要内容, 也是麻醉领域的研究热点[1-2], 精准的麻醉深度监测对指导麻醉药物用量、 预防术中知晓、 改善围术期转归和提高麻醉安全质量至关重要[3]。 临床上判断麻醉深度的体征包括血压(BP)、 心率(HR)、 瞳孔对光反射、 眼部体征和体动反应等[4], 近年来, 通过脑电波参数监测麻醉深度的方法逐渐增多, 但以麻醉深度监测与血流动力学变化之间的关系研究甚少。 本研究拟应用国产麻醉深度监测仪监测麻醉意识指数(Ai), 监测人脑在麻醉镇静药物下的意识状态, 记录和显示脑电信号, 指导并调节麻醉剂和镇静剂用量, 比较全凭静脉麻醉手术中Ai与血流动力学变化的相关性。
1 资料和方法
1.1 一般资料
本研究经甘肃省人民医院伦理委员会批准, 与家属签署知情同意书。 选取我院2018年6~12月择期全麻手术患者120例。 纳入标准: 年龄18~65岁, ASA分级Ⅰ或Ⅱ级, 预计手术时间1~3 h。 排除标准: 合并有下列一项疾病者, 听力障碍或交流障碍、 原发性癫痫、 脑电图异常、 脑梗死或脑血管疾病、 心血管疾病、 糖尿病、 近1个月内曾使用镇静药或阿片类药物、 近3个月头部外伤、 脑出血、 脑肿瘤等中枢神经系统病变。
1.2 麻醉方法
患者均无术前用药, 入室后常规监测心电图(ECG)、 无创血压(NIBP)、 HR和脉搏血氧饱和度(SpO2), 同时使用国产麻醉深度监测仪(ConView YY-105, 浙江普可医疗科技有限公司), 清洁患者额面部皮肤将Ai电极片置于患者左太阳穴处和前额处。 建立静脉通路, 面罩吸氧, 待生命体征平稳后记录患者的各项指标。 诱导时靶控输注丙泊酚血浆靶浓度3~4 μg/mL, 瑞芬太尼血浆靶浓度1~3 ng/mL, 静脉注射咪达唑仑0.05~0.15 mg/kg, 顺式阿曲库铵0.15 mg/kg。 待Ai数值稳定在适宜麻醉深度区间40~60 1 min后行气管插管, 完成气管插管后行机械通气, 调整呼吸参数, 呼吸频率(RR) 10~14次/min, 潮气量(VT)为6~10 mL/kg, 呼气末二氧化碳分压(PETCO2)维持在35~45 mmHg。 麻醉维持以靶控输注血浆靶浓度丙泊酚2~4 μg/mL、 瑞芬太尼3~5 ng/mL经微量泵持续输注, 间断按需追加顺式阿曲库铵维持肌松, 麻醉维持期间以Ai 40~60为标准并结合BP、 HR调整丙泊酚、 瑞芬太尼用量。 术中BP、 HR控制在术前±20%。 手术结束前30 min停止追加肌松药, 麻醉结束时停止输注瑞芬太尼和丙泊酚。
1.3 观察指标
记录患者麻醉诱导前(T0), 气管插管前1 min(T1), 气管插管时(T2), 切皮时(T3), 手术结束时(T4), 拔管前(T5)平均动脉压(MAP)、 HR和Ai。 术后随访询问患者有无术中知晓发生。
1.4 统计学处理

2 结果
2.1 不同时刻MAP、 HR和Ai的比较
与T1比较, 患者MAP和Ai在T0、 T2、 T3、 T4、 T5升高, HR在T0、 T2增快, 差异有统计学意义(P<0.05); 与T3比较, 患者的MAP和Ai在T0、 T4、 T5升高, HR在T0、 T2增快, 差异有统计学意义(P<0.05, 表1)。

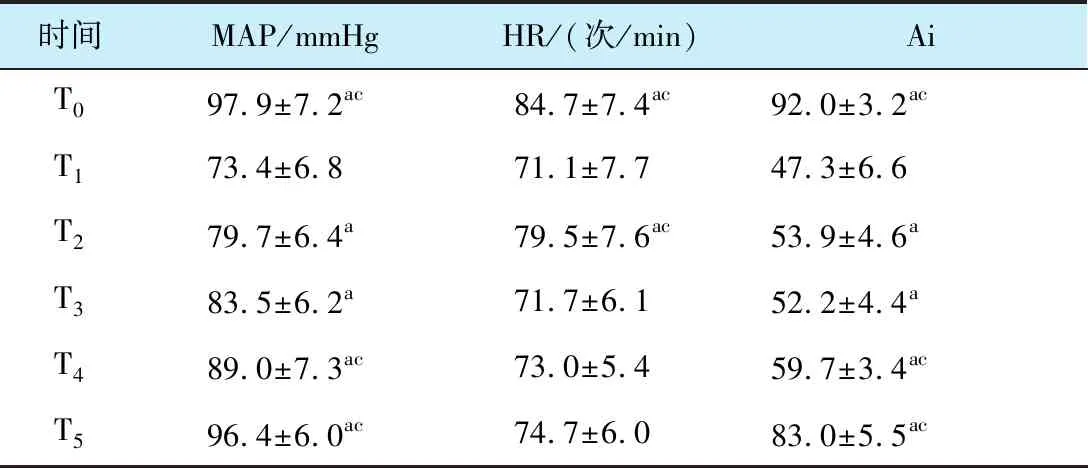
时间MAP/mmHgHR/(次/min)AiT097.9±7.2ac84.7±7.4ac92.0±3.2acT173.4±6.871.1±7.747.3±6.6T279.7±6.4a79.5±7.6ac53.9±4.6aT383.5±6.2a71.7±6.152.2±4.4aT489.0±7.3ac73.0±5.459.7±3.4acT596.4±6.0ac74.7±6.083.0±5.5ac
aP<0.05vsT1;cP<0.05vsT3.
2.2 Ai与MAP和HR相关性分析
Ai和MAP的相关系数在显著性0.05(双侧)水平上显著,r为0.710, 呈正相关, Ai随MAP的升高而增大(图1A); Ai和HR的相关系数在显著性0.05(双侧)水平上显著,r为 0.333, 呈正相关, Ai随HR的加快而增大(图1B)。
2.3 术中知晓发生情况
入组患者共120例, 其中发生术中知晓1例, 知晓率为0.83%。
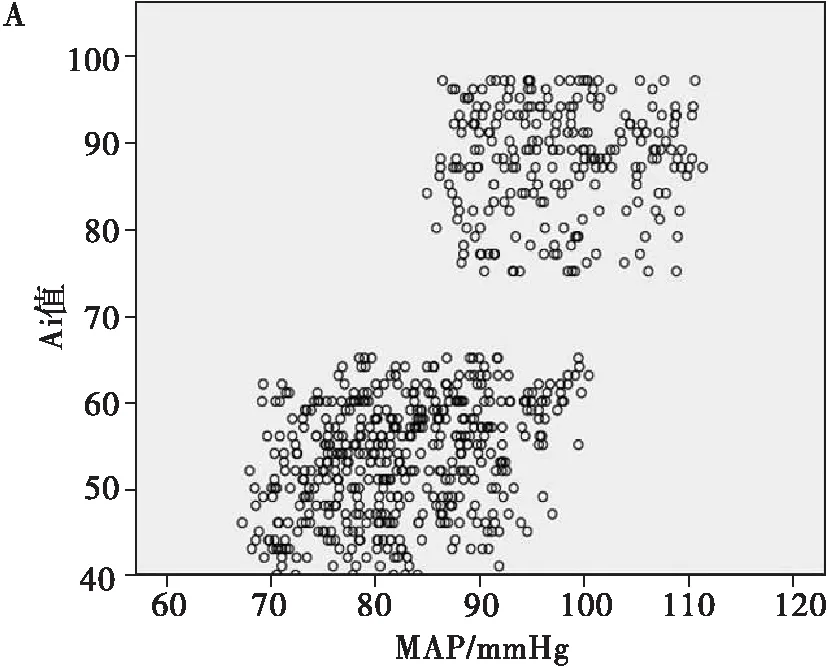
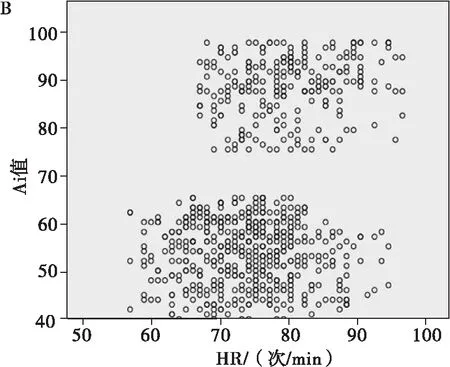
A: Ai和MAP散点图; B: Ai和HR散点图.
图1 Ai与MAP、 HR的相关性分析
3 讨论
麻醉深度受麻醉药物浓度、 意识及镇静水平、 伤害刺激强度影响。 一项数据分析显示全麻中意识的发生率从0.017%~4%[5], 近年来, 有关意识的监测手段发展迅速, 意识监测麻醉深度已在临床上广泛应用[6]。 全麻过程中脑电波能够反应患者镇静水平, 判断麻醉深度, 根据脑电活动变化与麻醉药物之间的变化规律得出判断麻醉深度的方法如脑电双频谱指数(BIS)、 听觉诱发电位(AEPindex), 熵指数等。 Ai选取爆发抑制比、 边缘频率以及样本熵等脑电波参数进行加权求和, 得到0~99的无量纲数值反映麻醉深度, 适宜麻醉深度区间为40~60, 数值越低说明麻醉越深, 0表示最深麻醉。
通过观察患者麻醉过程中BP、 HR和Ai调整麻醉药物剂量, 维持适宜的麻醉深度, 术中患者均未出现体动、 流泪等不良反应。 观察患者不同时刻BP、 HR和Ai的变化, 与插管前比较, 患者HR、 MAP和Ai在气管插管后升高; 与切皮前比较, 患者MAP和Ai在切皮后升高, 说明当患者接受插管、 切皮等刺激时, HR和BP升高同时Ai升高, 麻醉深度发生改变。 Ai与MAP呈强相关, 与HR呈中等相关, 随MAP和HR的升高而增大, 进一步提示与HR相比, BP的变化能够更好地反映患者麻醉深度的改变, 这与王天海等[7]研究结果一致, 即BP与麻醉深度指数相关性强于HR与麻醉深度指数相关性。 本研究纳入的120例患者中发生术中知晓1例, 知晓率为0.83%, 有研究报道, 由于患者年龄、 性别、 既往史、 麻醉药物的用量、 药物配伍和追加时间等多种复杂因素的影响[8], 术中知晓不能完全避免。 麻醉医生通过生命体征判断麻醉药物用量, 易出现药物用量不足或药物使用过量, 而通过Ai监测麻醉深度, 可以动态反映患者麻醉深度, 指导用药, 避免麻醉过浅所致术中知晓的发生。
陶守君等[9]研究结果显示, Ai与BIS监测麻醉深度在不同时刻的变化趋势有良好的相关性, 但在苏醒过程中, Ai与BIS值间存在差异, 睁眼时Ai显示90, 而BIS值仍小于70, 这是由于2种监测仪器计算方式不同, Ai更新速率为1 s, 趋势响应时间为10 s, 而BIS计算速度为30~60 s。 且制造过程中临床适用人群不同, Ai数据库参数来源于亚洲人群, 符合国人脑电信号特征, 而BIS值数据库来源于欧美地区人群。 试验中观察插管时和切皮时脑电图波形基本稳定, 可能与其采用无屏蔽技术功能、 电刀状态确认等技术有关, 可滤除干扰信号。 同时Ai具有针对性强、 敏感性高、 特异性好且可回放历史数据等优点。
本研究手术患者均选用全凭静脉麻醉, MAP和HR与Ai有相关关系, 且MAP与Ai之间呈强相关性, 手术过程患者未采用吸入麻醉, 有研究报道[10]BIS与异氟醚吸入浓度无相关性, 不能监测异氟醚吸入的麻醉深度; 另有研究表明, 由于七氟醚抑制中脑网状结构神经元活动, 呈剂量依赖性, 随麻醉深度增加慢波逐渐减少, 高浓度七氟醚与麻醉深度相关性较弱。 因此, 使用吸入麻醉后Ai与血流动力学之间的相关关系有待进一步研究。
综上所述, 在全凭静脉麻醉手术中Ai与血流动力学变化呈正相关关系, MAP能更好地反映麻醉深度, 从根本上做到个体化麻醉诱导和维持。

