系统评价地佐辛不同给药方式在神经阻滞麻醉中临床应用效果
吴佑蕾 李永庆(通讯作者) 朱民强 陈丽丽
(上海市普陀区利群医院麻醉科 上海 200333)
周围神经阻滞是临床麻醉中常用方法,具有对生理功能干扰小的优点,缺点是神经阻滞麻醉不全发生率高[1]。临床麻醉中的神经阻滞麻醉不全时常需要经静脉辅助给予阿片类镇痛药物,提高患者舒适度。然而阿片药物会出现恶心、呕吐、头晕、嗜睡、皮肤瘙痒、呼吸抑制等不良反应。近几年局麻药复合地佐辛用于神经阻滞的研究文献较多,但是结论不一,缺乏统一标准和系统性评价。本研究将局麻药复合地佐辛用于神经阻滞的随机对照试验文献进行系统评价。
1.资料与方法
1.1 文献检索
计算机检索Cochrane Library、Embase、PubMed、大医医学搜索、维普、中国知网和万方数据库,文献检索起止时间均从建库至2020 年1 月。同时,手检纳入研究的参考文献。
以Cochrane Library 为例,英文检索词为:
#l Dezocine → #2 Brachial plexus block → #3 Ropivacaine → #4 #1AND#2AND#3 → #5 randomized controlled trials → #6 #5AND#4
以维普为例,中文检索词为:
#l 地佐辛 → #2 臂丛神经阻滞 → #3 罗哌卡因 → #4 #1AND#2AND#3 → #5 随机对照试验 → #6 #4AND#5
1.2 资料提取
提取文献基本资料包括:姓名、年份、研究设计的信息、病例数、干预措施、对照措施、神经阻滞部位、随访时间、结局指标、目标事件及总体样本数目。由两位研究者独立按设计表格要求提取资料并交叉核对提取的文献资料,如遇分歧,通过讨论或根据第三位研究人员的意见解决。
1.3 纳入与排除标准
遵照“PICOS”原则[2],本Meta 分析的纳入标准为:(1)研究设计类型为随机对照试验(RCT);(2)以局部麻醉复合地佐辛溶液作为神经阻滞药作为观察组;(3)以单纯局部麻醉药溶液作为神经阻滞药并静脉注射地佐辛作为对照组;(4)主要结局指标:①感觉阻滞起效时间(是指臂丛神经阻滞完成至感觉开始消退的时间),②麻醉起效时间(是指臂丛神经阻滞完成至镇痛完善可进行手术的时间),③镇痛持续时间(是指痛觉完全消失至患者术后疼痛出现的时间或者要求镇痛药的时间),④运动阻滞起效时间,⑤运动阻滞持续时间;⑥术后VAS 评分;⑦次要结局指标为:恶心呕吐、头晕、嗜睡、皮肤瘙痒、呼吸抑制等。排除标准为:(1)质量较差、数据不完整及重复报道的文献;(2)观察组或对照组的样本数量<20 的文献;(3)非随机对照试验。
1.4 方法学质量评价
由两位研究者独立进行文献质量评价,并通过讨论解决分歧。纳入研究的方法学质量评价采用Cochrane 风险偏倚评估工具[3]。采用Jadad 量表[4]进行方法学质量评分,评分内容:①随机方法,只表明使用随机方式为1 分,描述正确的随机方式为2 分;②分配隐藏,分配不清为1 分,分配恰当为2 分;③盲法,只叙述使用盲法为1 分,叙述正确使用双盲为2 分;④失访及失访的原因,详细叙述原因为1 分,满分共7分,1 ~3 分为低质量文献,4 ~7 分为高质量文献;
1.5 统计学方法
统计学分析用Cochrane 协作网提供的RevMan5.3 软件进行数据分析。连续变量数据用均数差(MD)或标准均数差(SMD)及其95%CI 表示。依据异质性的因素,当各研究之间异质性较低的情况(I2<50%)时,用固定效应模型进行Meta 分析;当各研究之间存在异质性较高(I2>50%)时,用随机效应模型对进行Meta 分析,不完整数据的处理采用描述性分析。发表偏倚使用Revman5.3 软件提供的漏斗图进行定性分析。计数资料用卡方检验和I2检验方法检验异质性,若异质性显著(P<0.1,且I2>50%),用随机效应模型分析,不存在异质性(P>0.1 且I2<50%)时,用固定效应模型分析。Meta 分析的检验水准为ɑ=0.05,发表偏倚情况使用Revman5.3 软件提供的漏斗图进行定性分析。
2.结果
2.1 文献检索及纳入研究基本特征
根据检索策略共检出169 篇文献,最终纳入10 篇RCT,均为中文,纳入研究流程图(见图1)。纳入研究的基本特征(见表1)。纳入研究方法学质量评价和结局指标(见表2)。
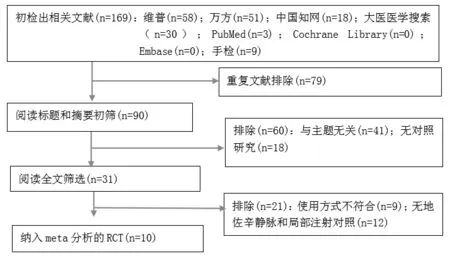
图1 研究筛选流程图

表1 纳入研究的基本特征
2.2 Meta 分析结果
2.2.1 感觉阻滞起效时间
7 篇随机对照研究文献[5,6,7,9,11,12,13]比较研究了感觉阻滞起效时间,观察组与对照组患者各165 例,各研究间有异质性(P<0.00001,I2=87%),故选择随机效应模型行Meta 分析。结果表明与对照组相比较,观察组感觉阻滞完善时间的Meta分析差异无统计学意义[SMD95%CI 为-0.53(-1.18,0.11),P=0.10](见图2)。

图2 观察组与对照组神经阻滞操作后感觉阻滞起效时间的Meta 分析
2.2.2 麻醉起效时间
3 篇文献研究[8,10,14]比较研究了麻醉起效时间,观察组与对照组患者各105 例,各研究间无异质性(P=0.95,I2=0%),故选择固定效应模型行Meta 分析。结果表明观察组和对照组麻醉起效时间无统计学差异[SMD=-0.22,95%CI=(-0.49,0.05),P=0.11](见图3)。
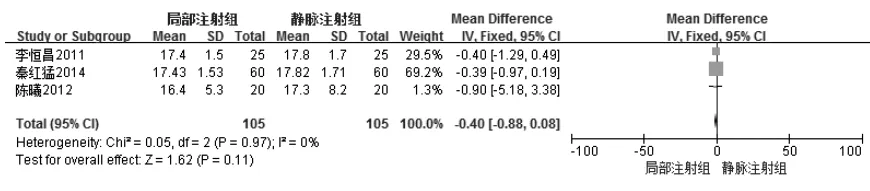
图3 观察组与对照组神经阻滞操作后术后麻醉起效时间比较的Meta 分析
2.2.3 镇痛维持时间
10 篇文献研究[5-14]比较研究镇痛维持时间,观察组与对照组患者各270 例,研究结果间有异质性(P<0.00001,I2=96%),故选择随机效应模型行Meta 分析。敏感性分析:在逐个排除9 个文献后重新对文献进行Meta 分析,结果均较稳定,文献之间来自同一总体。Meta 分析结果显示:局部注射地佐辛组镇痛持续时间更长,两组差异有统计学意义[SMD=1.75,95%CI=(0.71,2.78),P=0.0009](见图4)。
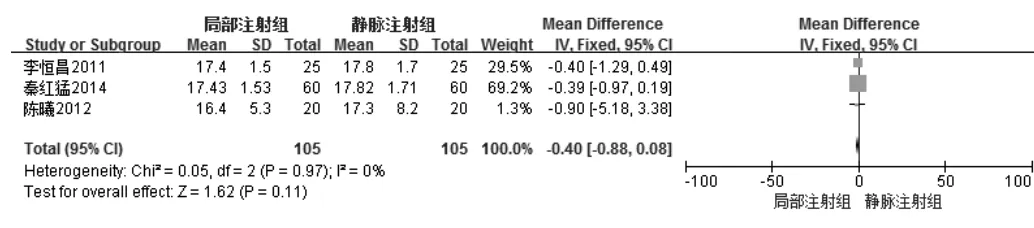
图4 观察组与对照组神经阻滞感觉维持时间比较的Meta 分析
2.2.4 运动起效、维持时间
4 篇文献研究[6,9,11,14]比较研究了运动起效时间,观察组与对照组患者各100 例,研究结果间有异质性(P<0.005,I2=76%),故选择随机效应模型行Meta 分析。敏感性分析:在逐个排除4 个文献后重新对文献进行Meta 分析,结果均较稳定,文献之间来自同一总体。Meta 分析结果显示:局部注射地佐辛组运动起效时间短,两组差异有统计学意义[SMD=-1.08,95%CI=(-1.71,-0.45),P=0.0007](见图5)。
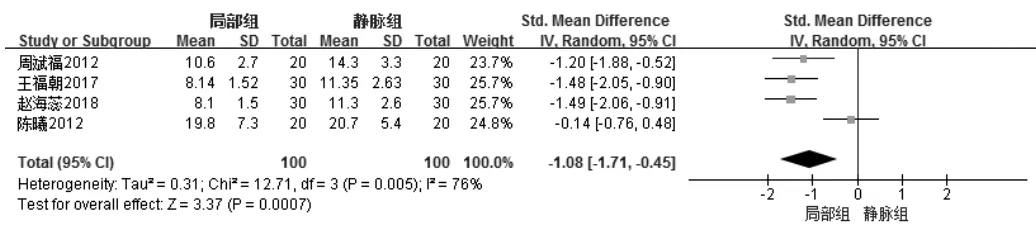
图5 观察组与对照组运动起效时间的Meta 分析
4 篇文献研究[6,9,11,14]比较研究了运动维持时间,观察组与对照组患者各100 例,研究结果间有异质性(P<0.00001,I2=93%),故选择随机效应模型行Meta 分析。敏感性分析:在逐个排除4 个文献后重新对文献进行Meta 分析,结果均较稳定,文献之间来自同一总体。Meta 分析结果显示:局部注射地佐辛组运动持续时间差异无统计学意义[SMD=1.11,95%CI=(-0.06, 2.28),P=0.06](见图6)。
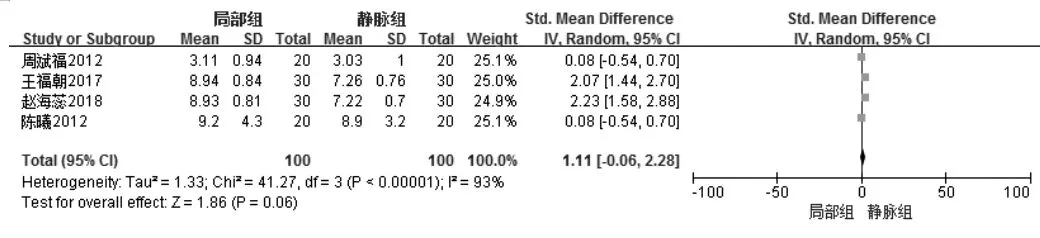
图6 观察组与对照组运动维持时间的Meta 分析
2.2.5 术后VAS 评分
6 篇随机对照研究文献[5,6,7,10,12,14]提供了术后不同时间点VAS 评分数据。
2 篇随机对照研究文献[5,13]提供了术后4h 的VAS 评分的详细数据,观察组与对照组患者各40 例,各研究间无异质性(P=0.54,I2=0%),故选择固定效应模型行Meta 分析。分析结果显示:4h 的观察组VAS 评分低于对对照组,分析有统计学意义[SMD=-2.10,95%CI(-2.66,-1.54),P=0.00001](见图7)。
3 篇随机对照研究文献[5,6,10]提供了术后24h 的VAS 评分的详细数据,观察组与对照组患者各100 例,各研究间无异质性(P=0.15,I2=48%),故选择固定效应模型行Meta 分析。敏感性分析:在逐个排除2 个文献后重新对文献进行Meta 分析,结果均较稳定,文献之间来自同一总体。分析结果显示:24h 的VAS 评分低于对对照组[SMD=-0.69,95%CI(-0.97,-0.40),P=0.00001](见图7)。

图7 观察组与对照组术后4h、24h 的VAS 评分Meta 分析
5 篇随机对照研究文献[5,7,10,12,13]提供了术后6h 的VAS评分的详细数据,观察组与对照组患者各145 例,各研究间有异质性(P<0.00001,I2=95%),故选择随机效应模型行Meta 分析。敏感性分析:在逐个排除5 个文献后重新对文献进行Meta 分析,结果均较稳定,文献之间来自同一总体。分析结果显示:6h 的VAS 评分低于对对照组[SMD=-1.27,95%CI(-2.48,-0.07),P=0.04](见图8)。
3 篇随机对照研究文献[5,7,13]提供了术后8h 的VAS 评分的详细数据,观察组与对照组患者各65 例,各研究间有异质性(P<0.00001,I2=96%),故选择随机效应模型行Meta 分析。分析结果显示:8h的VAS评分无统计学意义[SMD=-1.18,95%CI(-3.32,0.97),P=0.28](见图8)。
5 篇随机对照研究文献[5,6,7,10,12]提供了术后12h 的VAS评分的详细数据,观察组与对照组患者各145 例,各研究间有异质性(P<0.00001,I2=96%),故选择随机效应模型行Meta 分析。分析结果显示:12h 的VAS 评分无统计学意义[SMD=-0.63,95%CI(-2.00,0.75),P=0.37](见图8)。
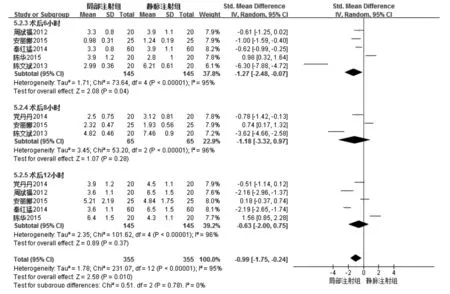
图8 观察组与对照组术后6h、8h、12h 的VAS 评分Meta 分析
2.2.6 不良反应
7 篇随机对照研究文献[5,6,7,8,9,10,14]对观察组与对照组分别对恶心、呕吐发生率进行了研究。观察组200 例患者中发生恶心、呕吐2 例,对照组200 例患者中发生恶心、呕吐19 例,各研究结果间无异质性(P=0.99,I2=0%),采用固定效应模型。结果显示:观察组恶心、呕吐发生率比对照组更低,两组差异有统计学意义[OR=0.19,95%CI=(0.07,0.53),P=0.002](图9)。

图9 观察组与对照组术后恶心、呕吐发生的Meta 分析
7 篇随机对照研究文献[5,6,7,8,9,10,14]对观察组与对照组分别对头晕发生率进行了研究。观察组200 例患者中发生头晕10 例,对照组200 例患者中发生头晕36 例,各研究结果间无异质性(P=1.00,I2=0%),采用固定效应模型。结果显示:观察组头晕的发生率比对照组更低,两组差异有统计学意义[OR=0.24,95%CI=(0.11, 0.49),P=0.0001](图10)。

图10 观察组与对照组术后头晕发生的Meta 分析
2.3 发表偏倚
以出现恶心、呕吐的研究做倒漏斗图进行分析(见图11),所选的文献在图中分布基本对称,表明可能存在的偏倚较小。
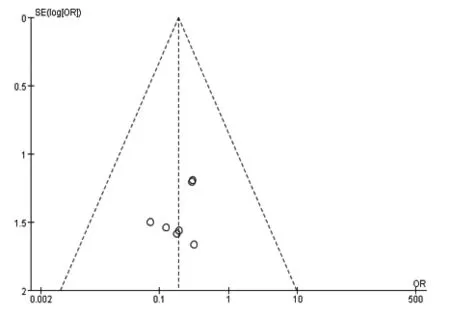
图11 观察组与对照组出现恶心、呕吐的例数比较的漏斗图
3.讨论
地佐辛属于苯吗啡烷类衍生物,是人工合成的混合型µ受体激动-拮抗剂,对κ 受体产生激动作用,属于强效阿片类镇痛药[15];作用于大脑、脑干和脊髓κ 受体产生脊髓镇痛、轻度的呼吸抑制[16]。地佐辛与同类阿片药物相比具有起效快、镇痛作用强,不良反应轻微,药物依赖性极低等特点[17]。有研究提示外周神经元表面存在阿片受体[18],应用局麻药物复合小剂量阿片类药物进行神经阻滞麻醉,能延长感觉及运动神经阻滞时间[19],增强术中、术后镇痛效果[20]。另外,地佐辛注射在外周神经时,药物代谢较静脉注射时缓慢,故可使神经周围浓度长时间维持在一个相对稳定的状态中,故延长了地佐辛的作用时间。
本Meta分析结果显示:与对照组相比较,观察组感觉阻滞起效时间的Meta 分析差异无统计学意义;该结果与党丹丹等[5,6,9,11,12]认为地佐辛局部注射的感觉阻滞起效时间比静脉注射地佐辛短的结果不一致,可能与使用局部麻醉药的种类、神经阻滞部位不一致有关。观察组与对照组麻醉起效时间无统计学差异;该结果与安丽娜等[7,8,13]结果一致。术后8h、12h 的VAS 评分无统计学意义;该结果与党丹丹等[5,13]认为地佐辛局部注射的8h、12h 术后VAS 评分比静脉注射地佐辛的VAS 评分低的结果不一致,可能与使用局部麻醉药的种类、神经阻滞部位不一致有关。观察组镇痛持续时间更长,两组差异有统计学意义;与党丹丹等[5-14]一致。术后4h、6h、24h 的VAS 评分低于对照组;该结果与周斌福等[6,7,10,12,13]的研究结果一致。观察组运动起效时间短,两组差异有统计学意义。观察组恶心、呕吐发生率更低,两组差异有统计学意义。观察组头晕的发生率更低,两组差异有统计学意义。总之,神经周围注射地佐辛在镇痛维持时间,术后镇痛效果方面比静脉使用地佐辛更好,且术后恶心、呕吐、头晕等不良反应更低。

