取消药品加成医疗服务价格调整政策对公立医院的影响
——以山东省J医院为例
孟 楠,董 良,王美霞,崔 波,蒋玲玲,班 博
(1.济宁医学院附属医院,山东 济宁 272029;2.济宁第四人民医院,山东 济宁 272029)
公立医院取消药品加成及医疗服务价格补偿,是深化医药卫生体制综合改革,破除以药养医机制,促进医疗机构合理用药,降低药品费用的重要手段[1]。2016年5月,山东省发改委、省物价局、省卫计委等多个部门联合下发《关于做好省属公立医院综合改革启动有关工作的通知》(鲁卫体改字〔2016〕4号),7月1日起,山东省17个市286家城市公立医院全面启动医院综合改革,取消药品加成(中药饮片除外),执行调增后的医疗服务价格,通过自下而上、分层推进,逐步实现了区域、机构、政策覆盖,比国家提出的2017年底全面推开提前了一年半,走在了全国前列[2]。山东省此项政策开展至今已3年的时间,历程和数据足够充分,运行中的成效与问题完全显现。因此,本研究选取某三甲公立医院作为样本,探讨“取消药品加成医疗服务价格调整”政策的实施效果,分析取消药品加成医疗服务价格调整政策对三甲公立医院运营的影响,探讨其可能的原因并提出相关政策建议,为公立医院的公益性可持续发展提供依据。
1 资料来源与方法
1.1 资料来源
本研究资料来源于山东省某市级三甲公立医院取消药品加成医疗服务价格调整政策前(2015年7月-2016年6月)、后(2017年7月-2018年6月)的相关统计和财务报表运行数据,对比政策实施前后情况。同时搜集某三甲公立医院政策实施前后的出院患者病案首页。采用分层抽样的方法,按ICD-10 分类,提取出院主要诊断为新生儿高胆红素血症、胃息肉、老年白内障、胆囊结石伴慢性胆囊炎的4个病种实施取消药品加成调整医疗服务价格政策前后的病案首页信息,样本量各300例。纳入分析研究的病例还应满足以下质控条件:发病机制清楚、诊断标准明确,治疗差异小且效果良好。
1.2 分析方法
首先运用一般性统计描述对政策实施前后的患者住院、门诊费用结构、医院收支结构进行对比分析,运用卡方检验对典型常见病种费用结构进行差异分析。
2 结果分析
2.1 医疗费用增长及药占比变化情况
某市级三甲公立医院政策实施后,药占比与政策实施前同期相比,由24.7%降至22.5%、22.8%,见表1。政策实施后,门诊人次同比增长7.0%、门诊费用增长10.9%,出院人次增长5.3%、住院费用增长10.4%;政策实施后第二年较第一年门诊人次同比增长10.4%,门诊费用增长8.3%,出院人次增长6.9%、住院费用增长11.3%,见表2。表明政策实施后药费增长得到控制,但总医疗费用仍然在持续增长。
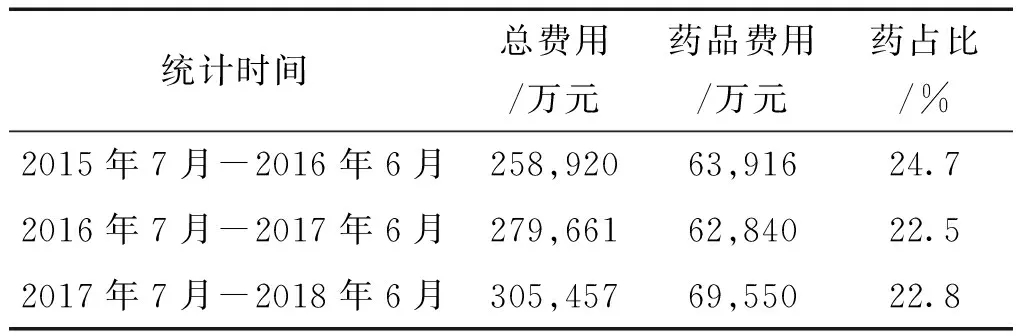
表1 政策实施前后医疗费用情况

表2 政策实施前后工作量及相关费用对比
2.2 次(人)均费用情况
2.2.1 门诊患者次均门诊费用及构成情况
政策实施后,门诊次均费用与政策实施前比较下降幅度不大;药品费用降幅较大,药占比由31.7%降至29.2%,较政策实施前药费下降幅度显著。政策实施后第二年较第一年门诊次均费用增长13.1元,增幅4.4%,药品费用增长4元,增幅4.6%(多考虑是受总体物价水平上涨的影响),药占比维持29.2%。但该院“取消药品加成”政策实施前,门诊次均费用中检查、化验及卫生材料费用占比高达51%,实施后其费用呈增加趋势(52.9%、53.5%),增长率略高于政策实施前;政策实施后次均4项医疗服务费用(诊查费、护理费、手术费和治疗费等4项反映医务人员技术劳务价值的费用)及占比逐步提升,见表3。
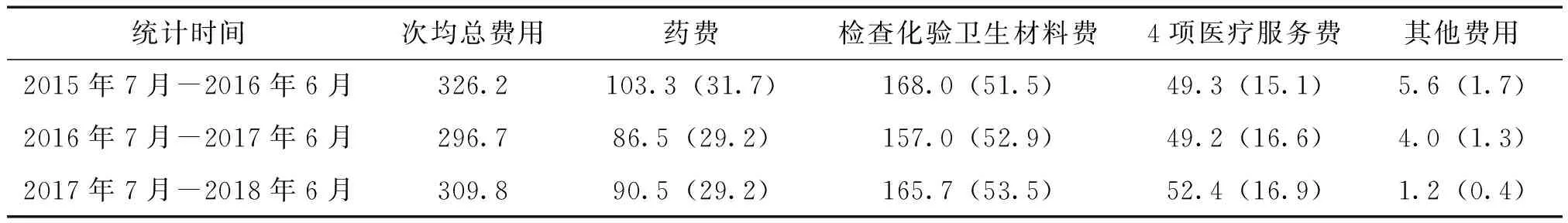
表3 政策实施前后门诊患者次均门诊费用构成情况 元(%)
注:4项医疗服务费包括诊查费、护理费、手术费、治疗费
2.2.2 出院患者人均住院费用及构成情况
从政策实施效果看,人均住院费用略有上涨,但住院人均药费较政策实施前下降明显,见表4。人均住院费用结构显示,住院患者人均住院费用中药占比已经低至18.6%、20.9%;人均4项医疗服务费大幅提升,占比由政策实施前的33.2%上升至38.0%、36.2%。
2.3 收支结构
2.3.1 收入结构
实施取消药品加成调整医疗服务价格政策使该院的收入结构发生改变,政策实施后药品收入占医疗收入的比例大幅下降,由政策实施前的26.69%降至22.7%;医疗收入占总收入的比例稍有增加,收入结构趋于合理,见表5。

表4 政策实施前后住院患者人均住院费用构成情况 元(%)
2.3.2 支出结构
由表5可见,总支出较政策实施前增加,政策实施初期医院收支结余一度出现负增长。此外,政策实施后人员支出占总支出的比例由政策前34.6%上升至36.9%、40.6%,首次超越药品成本占比,跃居成为医院第一大支出。
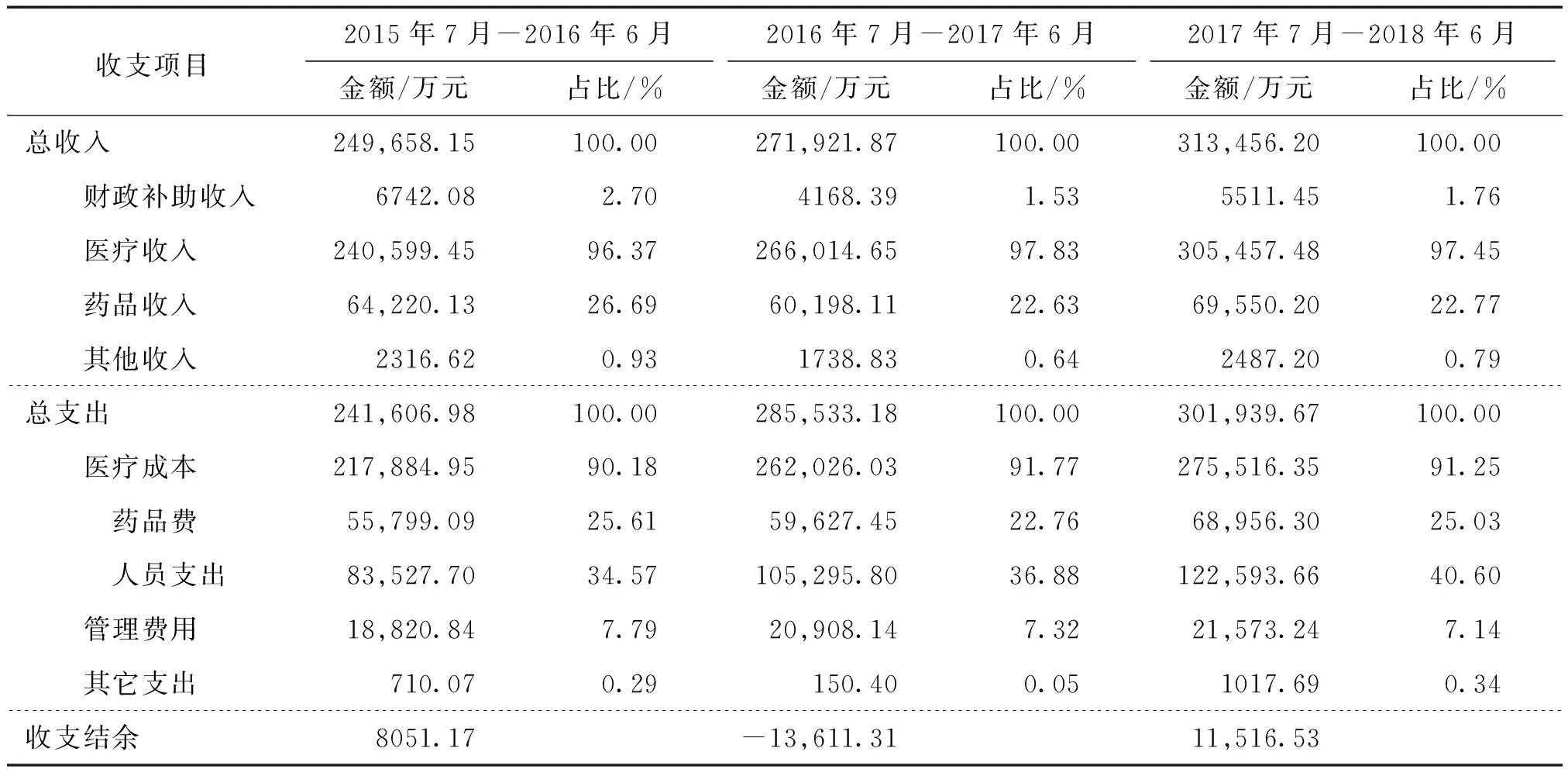
表5 政策实施前后收支结构情况
2.4 科室病种住院人均费用及结构变动情况
通过调取政策实施前后新生儿高胆红素血症、胃息肉、老年白内障、胆囊结石伴慢性胆囊炎患者人均住院费用及构成情况显示,取消药品加成后,药占比均明显下降,见表6。经卡方检验得到,政策实施前后4个病种的费用结构差异均有统计学意义(新生儿高胆红素血症χ2=85.353,P<0.001;胃息肉χ2=105.302,P<0.001;老年白内障χ2=95.943,P<0.001;胆囊结石伴慢性胆囊炎χ2=101.905,P<0.001)。另对这4个病种的综合医疗服务费、手术治疗费、检查费、材料费分别进行t检验,政策实施前后部分病种体现医务人员劳务价值的综合医疗服务费、手术治疗费增长差异有统计学意义(胆囊结石伴慢性胆囊炎t=-11.000,P<0.001;老年白内障t=-17.227,P<0.001)
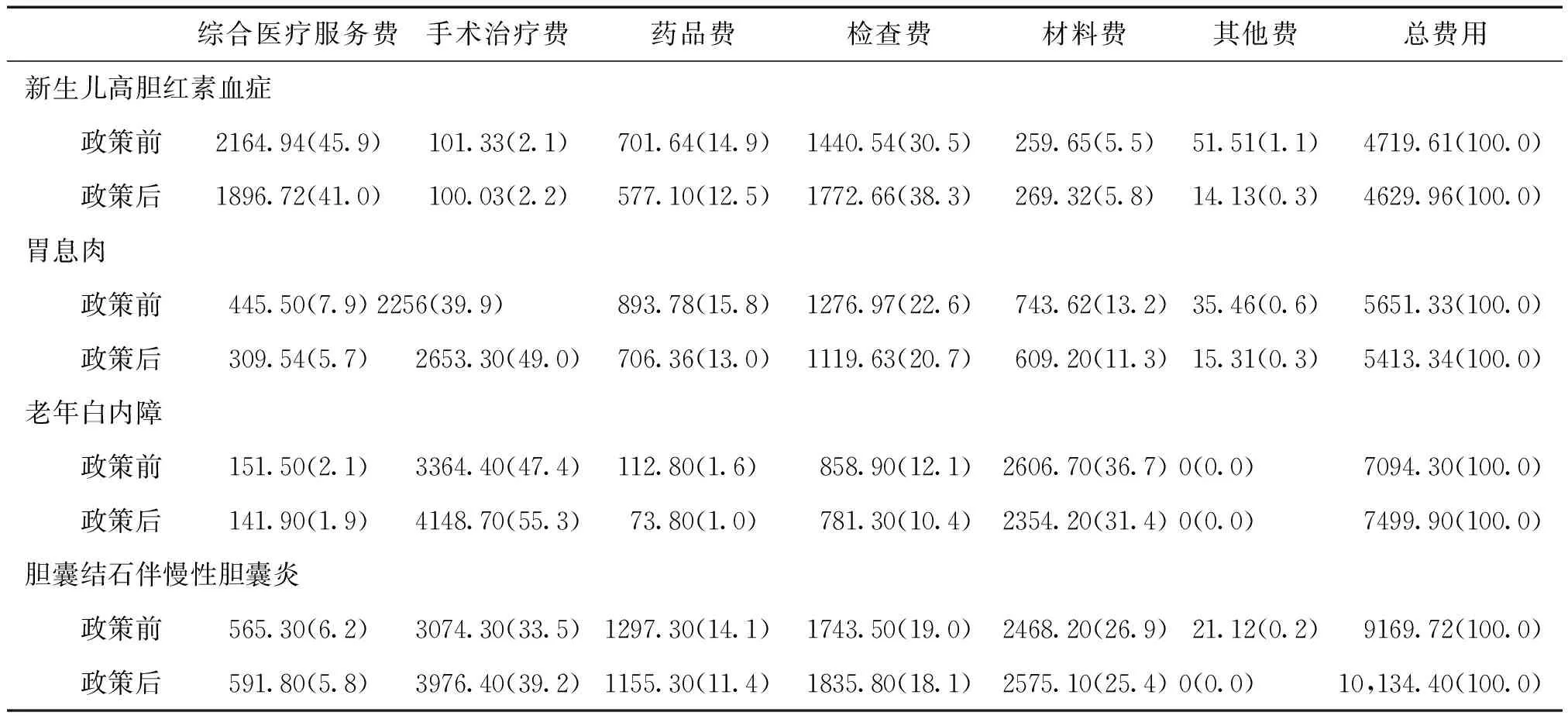
表6 政策实施前后4个病种人均住院费用及结构 元(%)
3 讨论
3.1 药品费用增长得到控制,用药趋于合理
某市级三甲公立医院自“取消药品加成医疗服务价格调整”政策实施以来控制药品费用增长效果明显:住院患者人均药品费用占比从23.9%下降到18.6%、20.9%。本研究结果与李荏苒[3]、张明[4]的结论一致。这得益于医院未雨绸缪,多年来施行控费管理,采取了强有力的措施:要求所有临床使用药品优先选用国家基本药物目录、低价药、新农合目录、医保目录内药品;重点监控抗菌药物、辅助用药、营养药、中药注射剂的使用,加强《处方管理办法》《抗菌药物临床应用指导原则》等法规的贯彻落实;实行院、科两级综合目标管理,在绩效分配方案中加入药占比指标,将医院药品比例控制责任分解到各临床科室,该指标与科室提奖比例挂钩,由职能部门对指标进行监控。费用指标并非单纯性的“经济”指标,而是医院管理重要的质量指标,是调控医院综合管理的有力杠杆。目前医院医疗总费用增幅8.01%,低于控费要求的10%[5],说明医院收支结构趋向合理,费用增长得到有效控制。
3.2 医疗价格调整补偿不达预期
本轮医疗服务价格调整取消药品加成后减少的正常收入是按照8∶1∶1的比例进行补偿的。具体措施为:因取消药品加成减少的收入80%通过提高医事服务价格进行补偿,主要是提高医疗技术劳务收费;10%通过政府增加财政补助进行补偿,10%通过医院加强精细化管理和内控成本等措施自行消化[4]。政策实施后,通过调整医疗服务价格增加的医疗服务收入并未达到弥补损失收入80%的政策目标,医院收支结余在调整后第一年呈现负增长,医院正常运行的资金压力较为明显。本研究结果与陈理[1]、孔香云[2]、李荏苒[3]、王春明[6]、闻庆柱[7]的研究结论一致。另外,医疗服务价格的补偿机制目前来看还是单一维度的按需补偿,还未结合医院诸如单病种绩效、服务满意度以及公益性学科比例等多维度考量。
3.3 收入和病种结构趋向合理
实施取消药品加成医疗服务价格调整后,体现医务人员劳务价值的挂号、诊查费、手术费等医疗服务项目类别收入占比逐步提升,从15.1%上升到16.6%、16.9%;检查、化验和卫生材料收入占医疗收入比重与同期相比略有增加,从51.5%上升到52.9%、53.5%,医疗收入结构合理性得到进一步增强。
3.4 医院人力成本直线上升
实施取消药品加成医疗服务价格调整后,医院人力成本支出占比从34.5%上升至36.88%、40.60%,跃居成为医院第一大支出。主要是因为医务人员取消药品加成前靠开药、开检查的隐性收入减少,为确保不降低医务人员合理收入,激励医生创造价值,改善职工收入结构和水平,增加了单位人力成本的产出。人力成本不是越高越好,也不是越低越好,而是应该结合医院的自身情况去找出最适合于医院发展的人力成本,结合管理学中的“人本原理”“期望理论”“公平理论”“组织扁平化发展”等管理思想定位医院人力成本,使得医院职工提高工作积极性,提升工作满意度,为患者带来更好的服务[8]。
4 建议
4.1 提高合理用药水平
《国务院办公厅关于加强三级公立医院绩效考核工作意见》(国办发〔2019〕 4号)明确指出,“使用合理用药指标取代单一使用药占比进行绩效考核”。控制药占比不是最终目的,通过提高合理用药水平,规范广大医师的诊疗行为,增强安全意识,减轻患者就医负担,实现医疗服务质量、效益的持续发展才是最终的目标。另外药占比的下降并没有带来医疗费用的下降。定制科学的医保药品支付政策,是未来解决药品价格领域诸多问题的关键。要从根本上遏制我国当前医疗费用的不合理增长,只有通过医保支付方式改革。同时,公立医院薪酬制度改革还要配套实施。建立科学规范的薪酬制度,这也是医改进入深水区后,必须触及的实质性问题。科学规范的薪酬制度,一方面有利于调动医务人员的积极性,形成改革红利;同时,转变收入分配方式,也有利于健全激励约束机制,遏制趋利倾向,控制不合理收入。
4.2 促进药学人员职能转变
政策使医院药房从原来医院利润的创造者转变为医院的运营成本,医院努力降低包括药房在内的医院运营成本[8]。使药学人员更专注于药事服务,提升用药安全,增强对患者的药物指导。加强成本管控,减少过度医疗服务,以最少的医疗成本获得最大的医疗价值,体现价值医疗的宗旨、效益最大化的目标。
4.3 建立科学规范的薪酬制度
充分发挥医务人员的主观能动性,提高医务人员的职业价值观,又要控制医疗费用总体不增加,确保公立医院的公益属性。因此,建立合理的薪酬分配制度和科学的绩效考核机制,才是解决医院内控成本与提高医务人员收入之间矛盾的关键[9]。该院绩效分配方案坚持以医疗质量和服务质量为核心,按照优劳优酬,重实绩重贡献、向医生及优秀人才和关键岗位倾斜的原则,在成本控制的基础上经过综合质量考核,实行院科两级分配,方案明确规定:“严禁科室业务收入与个人收入直接挂钩。”
4.4 推进临床路径与精细化成本管理
该院作为国家卫计委第一批临床路径试点单位,经过十余年的探索与发展,临床路径的理论和实践已在医院形成了较完善的体系,规范了医疗行为,保证了医疗服务的同质化;同时提高了医疗服务质量,实现了医院对成本目标的控制,节约了医疗资源,降低了药占比、材料占比、平均住院日及医疗费用,提高了患者满意度,树立了良好的社会形象,实现了医院医疗服务质量、效益的持续发展[10]。

