前哨淋巴结活检与腋窝淋巴结清扫对早期乳腺癌患者术后恢复及并发症的影响
范明江 日斯白克·阿不都卡德尔 阿布都沙塔尔·吐尔地
乳腺癌是1种常见的女性恶性肿瘤,恶性程度较高,且容易发生淋巴结转移[1]。目前流行病学研究发现,乳腺癌已成为女性恶性肿瘤死亡的第二位[2]。每年因乳腺癌死亡的人数占恶性肿瘤死亡人数的15%~20%[3]。乳腺癌的主要治疗手段是外科手术,范围包括区域淋巴结处理及乳腺原发肿瘤处理[4]。因乳腺癌的主要转移途径为腋窝下淋巴结转移,因此传统治疗方式为乳房全切术联合腋窝淋巴结清扫术,腋窝淋巴结清扫不仅可以清扫潜在的转移淋巴结,也能准确的提供腋窝淋巴结分期,但因腋窝淋巴结的网络非常丰富,使得淋巴结清扫时容易引起术后并发症[5],如术后活动患侧上肢障碍、水肿、感觉异常、活动障碍、伤口感染、臂丛神经损伤等[6]。前哨淋巴结活检是最先接受肿瘤转移的淋巴结[7]。目前,有研究发现[8],对于淋巴结阴性的患者可采用前哨淋巴结活检代替传统的腋窝淋巴结清扫,但前哨淋巴结活检与腋窝淋巴结清对早期乳腺癌患者的研究较少,因此本文回顾性分析了二者对早期乳腺癌患者的术后恢复及并发症的影响,以为乳腺癌选择合适的治疗方法提供依据。
1 资料与方法
1.1 资料
回顾性选择我院2015年1月至2017年1月收治的81例早期乳腺癌患者,纳入标准:所有患者均经病理诊断确诊为早期乳腺癌,乳腺癌直径<4 cm,所有患者经超声或钼靶检查为单发病灶;本研究所有患者知情同意,并同意配合本研究。排除标准:排除腋窝淋巴结肿大者、有胸壁乳房放射治疗史或腋窝手术史者、前哨淋巴结活检阳性者、哺乳期或妊娠期乳腺癌者、有肩关节或其他疾病者及对相关失踪剂过敏者。本研究患者年龄为60~78岁,平均年龄为(66.2±2.3)岁,病理分期:Ⅰ期39例,Ⅱ期42例,肿瘤直径为0.6~4 cm,平均直径为(1.8±0.4)cm,左侧乳房45例,右侧乳房36例。根据治疗方法的不同,分为A组及B组,A组为腋窝淋巴结清扫组(43例),B组为前哨淋巴结活检组(38例),两组患者的年龄、病理分期、肿瘤直径、肿瘤部位等对比无统计学意义,P>0.05,见表1。本研究经医院伦理委员会批准同意。

表1 两组患者的一般资料对比
1.2 方法
A组患者给予腋窝淋巴结清扫术+乳房全切术,腋窝淋巴结清扫术:清除胸大小肌间的淋巴组织及脂肪,将胸筋膜切开,分离腋窝后,保护胸背神经及胸长,根据区域淋巴结的转移,将第一站或第一、二站的淋巴结进行清扫,切除腋窝淋巴组织及脂肪。术后,对创腔进行止血,放置一根多孔硅胶引流管,负压下吸引后缝合皮肤。
B组患者给予乳房全切术+前哨淋巴结活检,前哨淋巴结活检术:术前15 min在乳晕区皮内注射2 ml亚甲蓝,按摩局部皮肤,使亚甲蓝进入皮下淋巴管网,通过腺体切口,根据显影淋巴管找到前哨淋巴结,将所有蓝染淋巴管进入的第一个蓝染淋巴结切除,并行腋窝区触诊,对于触诊发现的肿大质硬淋巴结,一并切除。切除的前哨淋巴结送快速病理组织检查。术毕对创腔进行止血,并放置一根多孔硅胶引流管,负压下引流,并缝合皮肤。
1.3 观察指标
①对比两组患者的围术期指标,包括腋窝拔管时间及腋窝引流量;②采用Neer肩关节功能评分表对比两组患者术前、术后一年的肩关节活动度优良率,评分>90分者为优,80~90分为良,70~80分为中,<70分为差;③对比两组患者术前及术后1年的上臂周径(采用卷尺测量)及肩关节最大外展角度(用量角仪测量)及术后1年的上肢功能障碍(定义为术后第2周上肢出现疼痛、麻木症状);④对比两组患者术后1年的并发症情况,包括上肢水肿、皮下组织坏死、皮下积液等。
1.4 统计学方法
应用SPSS 21.0软件,计数资料用n或百分比表示,用卡方检验对比分析,计量资料用±s表示,用t检验对比分析,P<0.05为差异有统计学意义。
2 结果
2.1 两组患者的围术期指标对比
A组的腋窝拔管时间、腋窝引流量明显高于B组,P<0.05,见表2。
表2 两组患者的围术期指标对比(±s)
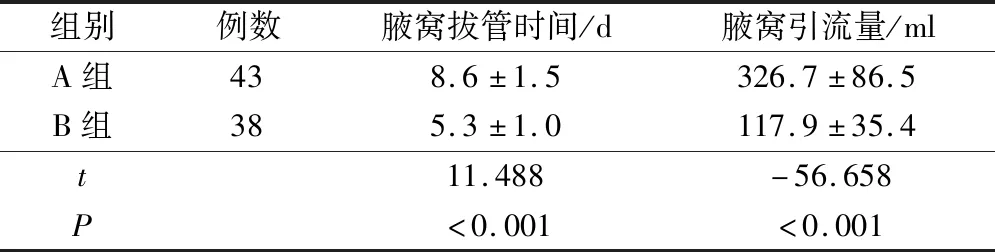
表2 两组患者的围术期指标对比(±s)
组别例数腋窝拔管时间/d腋窝引流量/mlA组438.6±1.5326.7±86.5B组385.3±1.0117.9±35.4t11.488-56.658P<0.001<0.001
2.2 两组患者的肩关节活动度对比
A组的优良率为65.1%,B组的优良率为97.4%,B组的优良率明显高于A组,P<0.05,见表3。

表3 两组患者的肩关节活动度对比/例
2.3 两组患者术前及术后1年的上臂周径、肩关节最大外展角度及术后1年的上肢功能障碍对比
术前两组患者的上臂周径、肩关节最大外展角度对比无统计学意义,P>0.05,术后1年A组的上臂周径及上肢功能障碍明显高于B组,A组的肩关节最大外展角度明显低于B组,P<0.05,见表4。
表4 两组术前及术后1年的上臂周径、肩关节最大外展角度及术后1年的上肢功能障碍对比(±s)
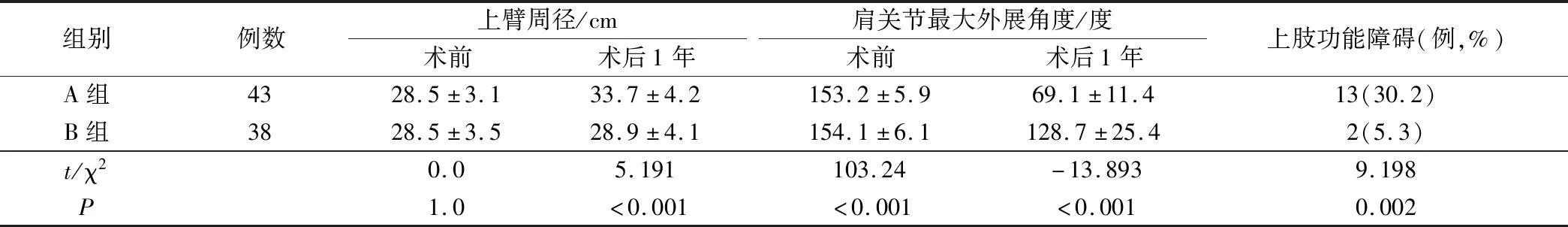
表4 两组术前及术后1年的上臂周径、肩关节最大外展角度及术后1年的上肢功能障碍对比(±s)
组别例数上臂周径/cm术前术后1年肩关节最大外展角度/度术前术后1年上肢功能障碍(例,%)A组4328.5±3.133.7±4.2153.2±5.969.1±11.413(30.2)B组3828.5±3.528.9±4.1154.1±6.1128.7±25.42(5.3)t/χ20.05.191103.24-13.8939.198P1.0<0.001<0.001<0.0010.002
2.4 两组患者术后1年的并发症对比
A组的并发症发生率明显高于B组,P<0.05,见表5。

表5 两组患者术后1年并发症情况比较/例
3 讨论
乳腺癌是1种严重影响患者健康的严重恶性疾病,发生率逐渐升高,病情进展较为迅速,且病死率较高,目前乳腺癌的发病机制及发病原因尚未明确,可能与月经状况、年龄、激素水平、遗传因素、环境影响等多种因素有关[9],治疗以手术治疗为主,乳房全切术是治疗乳腺癌的常见方法[10]。术后患者多需要腋窝淋巴结清扫,腋窝淋巴结清扫术是早期乳腺癌治疗的重要组成部分,可以判断乳腺癌的病情、预后,但患者淋巴结清扫范围较大,术后多会出现上肢麻木、疼痛、水肿等并发症,影响患者的肩关节活动度,对患者的术后恢复造成严重影响[11],前哨淋巴结活检是判断早期乳腺癌患者前哨淋巴结状态的方法,可用于早期乳腺癌的治疗[12],目前关于腋窝淋巴结清扫及前哨淋巴结活检对早期乳腺癌患者术后恢复的分析较少,因此本文回顾性分析了81例患者行乳房全切术分别联合淋巴结清扫及前哨淋巴结活检对早期乳腺癌的术后恢复及并发症的影响,以分析乳房全切术联合前哨淋巴结活检治疗的可行性。
本文结果表明,A组的腋窝拔管时间、腋窝引流量明显高于B组,B组肩关节活动度优良率明显高于A组,表明行前哨淋巴结活检术的患者术后恢复时间较腋窝淋巴结清扫术短,主要是由于行前哨淋巴结活检的患者,可避免行腋窝淋巴结清扫术,减少了对上肢功能的影响[13],从而缩短了患者术后恢复的时间。术后1年,A组的肩关节最大外展角度明显低于B组,表明前哨淋巴结活检术对患者的上肢功能影响小,其不会对患者的神经、组织造成太大影响,术后2~3周患者的上肢功能可恢复至正常水平。前哨淋巴结活检不易引起患者上肢水肿,而腋下淋巴结清扫术容易破坏患者的腋窝神经、肌肉等组织,进而造成上肢肌肉牵拉及上肢水肿等症状,使得患者的肩关节活动范围受到阻碍[14]。术后1年,A组的上肢功能障碍明显高于B组,表明腋下淋巴结清扫对乳腺癌癌患者的上肢功能障碍影响大,主要是由于腋下淋巴结清扫容易损伤乳腺癌患者的肋间壁神经等感觉损伤,从而增加了患者术后疼痛、麻木的发生率,A组的并发症发生率明显高于B组,表明行前哨淋巴结活检的早期乳腺癌患者并发症发生率较低,主要是由于腋下淋巴结清扫可避免对与患者肩关节运动相关的血管、肌肉、神经等组织造成破坏,从而增加了患者并发症的发生率[15]。
综上所述,前哨淋巴结活检术较腋窝淋巴结清扫术并发症发生少,有利于早期乳腺癌患者的术后恢复。本研究病例资料过少,随访时间校对,有待进一步扩大样本量、延长随访时间进行研究。

