椎体侵袭性血管瘤病(Gorham's病)一例及文献复习
陈娅,焦俊,吴玉婷
CHEN Ya1, JIAO Jun2*, WU Yuting3
男,58岁,腰背部、臀部疼痛1+周。查体:腰背部及臀部疼痛,局部皮肤无红肿、畸形、褐色痣或咖啡斑,双下肢肌张力正常,肌力V级,腱反射正常,大小便功能正常。实验室指标正常。CT示L4-L5椎体及其附件见不规则骨质破坏及软组织密度影,骨质破坏区呈膨胀性及蜂窝状改变,边缘见硬化,相邻椎间隙正常,动脉期强化不明显,CT值为50~60 Hu,静脉期逐渐明显强化,CT值为90~120 Hu,呈快进慢出强化表现(图1A~1C)。MRI示L4-L5椎体及其附件骨质破坏,T1WI为低信号,T2WI为混杂稍高信号,增强后呈明显不均匀强化,形态不规则,其内见条状低信号影,边界不清,L4-L5右侧神经根显示不清(图1D~1F)。PET-CT示L4-L5椎体及其附件骨质破坏区FDG摄取不均匀升高,SUV为5.9(图1G)。结合临床体征及影像资料,临床初步诊断:L4-L5椎体骨质破坏原因,考虑多发性骨髓瘤。排除禁忌证后行后路L4-L5椎体及附件肿瘤病灶刮除、灭活、植骨,术中骨质呈囊状,囊内见凝血块样物质,保留送病检。病理示骨组织结构破坏,大量毛细血管增生并出血及浸润周围软组织,伴反应性骨组织及纤维组织增生,病变符合侵袭性血管瘤病(大块骨溶解症)(图1H)。
讨论 Gorham's 病是一种罕见的以骨丢失为特征的疾病,常伴有软组织肿胀或血管瘤样增生,又被称为吸收性骨病、幽灵骨病或进行性大面积骨溶解症。本病由Gorham等[1]于1955年第一次提出。目前病因及发病机制尚不清楚,可能与外伤、血管瘤病及淋巴管瘤病有关,常由单骨向中心发展,并侵犯邻近的骨骼和软组织。Gorham's 病早期以毛细血管或毛细淋巴管瘤样扩张为主要特征,受侵骨小梁减少、髓腔扩大,晚期主要表现为髓腔内纤维组织增生,最后骨质完全消失,仅留下一薄层纤维组织包绕髓腔[2]。此病在组织学上虽呈良性,但有侵袭破坏周围关节或软组织的趋势,故称侵袭性血管瘤病。本例术后病理示骨小梁结构中断,骨小梁间见大量扩张的薄壁毛细血管增生,伴反应性骨组织及纤维组织增生,符合上述病理特点。Gorham's病任何年龄均可发生,主要发生于儿童和青年,可发生于全身骨骼,其中肋骨最常见。临床表现无特异性,可表现为疼痛、肿胀、畸形、隐匿性的软组织萎缩。文献[3-4]报道Gorham's 病X线早期为骨皮质片状骨质疏松,随着病情进展,骨质吸收区范围扩大、融合,并侵犯邻近的软组织,晚期正常骨质结构消失。CT可清晰显示骨质缺损区情况,可表现为大片状“蜂窝状”改变,形态不规则,邻近软组织肿胀或肿块形成。MRI呈T1WI低或高信号,T2WI呈高信号,T2WI高信号反映本病的血管瘤或淋巴管瘤组织特征,信号不均,可能与血管瘤组织、纤维化或出血有关。本例椎体大片状不规则骨质缺损区并软组织肿块形成,呈蜂窝状及膨胀性改变,T1WI为低信号,T2WI为混杂稍高信号,其内见条状低信号,增强明显不均匀强化,PET-CT代谢摄取增高,提示血管丰富,符合侵袭性血管瘤病影像表现。
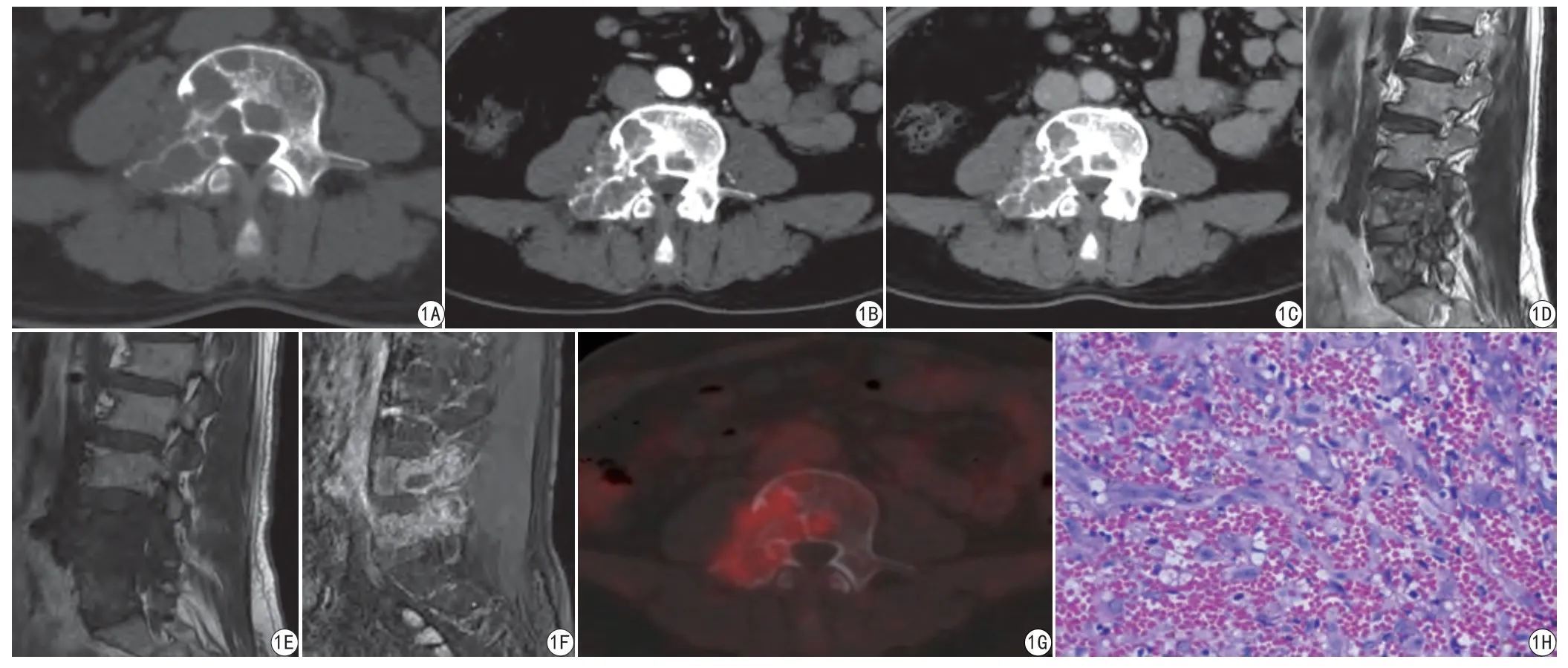
图1 患者,男,58岁。A~C:CT示L4-L5椎体及其附件见不规则溶骨性骨质破坏及软组织密度影,骨质破坏区呈膨胀性及蜂窝状,边缘见硬化,相邻椎间隙正常,动脉期强化不明显,静脉期逐渐明显强化,呈快进慢出强化表现;D~F:MRI示L4-L5椎体及其附件不规则骨质破坏,T1WI为低信号,T2WI为混杂稍高信号,其内见条状低信号影,增强后呈明显不均匀强化,L4-L5右侧神经根显示不清;G:PET-CT示骨质破坏区FDG摄取不均匀升高,SUV为5.9;H:病理图像示大量毛细血管增生并出血及浸润周围软组织,伴反应性骨组织及纤维组织增生(HE ×40)Fig.1 Patient, male, 58 years old. A—C: The CT image showed irregular osteolytic bone destruction and soft tissue density in L4-5 vertebral body and its annexes. The area of bone destruction showed swelling and honeycomb shape, the margin showed sclerosing edge, the adjacent intervertebral space was normal, and the enhancement of arterial phase was not obvious. During the venous phase, the enhancement was gradually obvious, showing fast-in and slow-out enhancement; D—F: Irregular bone destruction was low signal in T1WI and was mixed with slightly high signal in T2WI. After enhancement, it showed obvious uneven enhancement, unclear right nerve root; G: PET-CT showed non-uniform uptake of FDG uptake in the bone destruction area, and the SUV was 5.9; H: Pathological images showed a large number of capillary hyperplasia with hemorrhage and infiltration of surrounding soft tissue, with reactive bone and fibrous hyperplasia.
椎体骨质破坏常见于血管瘤、转移瘤、骨髓瘤、骨巨细胞瘤、嗜酸性肉芽肿。血管瘤好发于脊柱及颅骨,病理上以海绵状血管瘤多见,以大量薄壁血管、管腔扩大及血窦形成为特点。肿瘤穿行于骨小梁间,骨小梁受压吸收破坏,残留的骨小梁代偿性增粗,呈纵行排列或网眼状。因此,X线呈栅栏状改变,其内见斑点状高密度影,是脊柱血管瘤X线的典型表现;CT表现为椎体骨质疏松呈粗大网眼状或小蜂窝状改变,残留骨小梁呈疏松排列的斑点状高密度影;MRI表现为纵形排列的栅栏状异常信号区,低信号的骨小梁与高信号脂肪平行相隔。与血管瘤主要鉴别在于本病骨质缺损区范围较大,呈大“蜂窝状”改变,边缘见硬化,增强明显不均匀强化,伴软组织肿块,病理以血管、淋巴管及纤维组织增生为主。转移瘤老年人多见,原发肿瘤病史,溶骨性骨质破坏为主,T2WI为稍高信号,增强轻中度强化。骨髓瘤本-周蛋白增高,椎体广泛骨质疏松并穿凿样骨质破坏,T1WI特征性的“椒盐状”改变。骨巨细胞瘤好发于青中年,常发生于干骺愈合的骨端,呈膨胀性、偏心性骨质破坏,完整的骨包壳,边缘无硬化边。嗜酸性肉芽肿婴幼儿多见,多器官受累,呈单囊或多囊骨质破坏,后期椎体呈“钱币征”。
总之,Gorham's病病理早期以血管或淋巴管增生为主,晚期纤维组织增生,骨质大片状溶解吸收,细胞无异型性;影像上为大片状不规则骨质缺损区,呈“蜂窝状”改变,无骨膜反应及新生骨形成;排除骨血管肉瘤、遗传性骨溶解和代谢性、肿瘤性、感染性和免疫学病因继发的骨溶解等其他原因后,才能诊断本病。
利益冲突:无。

