老年股骨粗隆间骨折患者围手术期失血的特征分析
张文超,王 佳,郗 扬,种 皓,周 雁,周海滨,杨庆国,杨明辉,王 庚※
(北京积水潭医院a.麻醉科,b.创伤骨科,北京 100035)
随着人类平均寿命的逐渐延长,我国人口老龄化形势严峻,老年髋部骨折患者逐年增加。老年髋部骨折患者接受手术治疗有助于改善预后,提高生活质量,目前多学科协作的手术治疗成为老年髋部骨折患者的主要治疗方法[1]。但老年患者常合并复杂的基础疾病,如心脑血管疾病、高血压、糖尿病等,围手术期并发症风险高,且对围手术期失血的耐受也较差。髋部骨折主要包括股骨颈骨折、股骨粗隆间骨折及股骨粗隆下骨折,而老年髋部骨折以股骨粗隆间骨折最为常见,占50%以上,常用的手术方式为闭合复位髓内针内固定术[2]。股骨粗隆间骨折髓内针内固定术具有手术创伤小、固定力臂短、抗旋转能力强等优势,但老年粗隆间骨折患者由于围手术期失血明显,且非显性失血比例高,异体输血需求大[3]。快速血栓弹力图(rapid thromboelastography,rTEG)作为凝血功能检测的重要项目,越来越广泛地应用于临床。其通过测定血凝块形成的速度、强度及溶解过程反映了凝血及纤维蛋白溶解的全过程,在高凝栓塞、低凝出血及原发和继发性纤维蛋白溶解的诊断中具有广泛应用[4]。但rTEG能否用于预测股骨粗隆间骨折髓内针内固定术患者围手术期失血尚无定论。本研究旨在分析老年股骨粗隆间骨折患者髓内针内固定术围手术期失血的特征。
1 资料与方法
1.1一般资料 选取2016年10—12月就诊于北京积水潭医院的153例65岁以上老年股骨粗隆间骨折患者作为研究对象,其中男46例,女107例,年龄65~95岁,平均(79.8±6.6)岁。根据围手术期是否存在大量失血分为两组,大量失血组67例,非大量失血组86例。所有患者根据美国麻醉医师协会麻醉风险分级为Ⅰ~Ⅳ级,均接受髓内针内固定术。排除标准:入院时血红蛋白<100 g/L;术前长期口服抗凝及抗血小板药物;存在严重肝肾功能异常;术前血液系统疾病者;急性心脑血管疾病者;拒绝参加此研究者。本研究经北京积水潭医院伦理委员会批准,患者均签署知情同意书。
1.2麻醉方法 所有患者均于急诊入院,完善血常规、凝血、肝肾功能、心肺功能评估。入院后常规术前准备,并给予低分子肝素预防血栓栓塞性疾病。患者进入手术室后开放静脉通道,常规吸氧,监测心电图及血氧饱和度。常规留置动脉导管监测动脉压,并留取动脉血进行rTEG检测。
所有患者麻醉前采用超声引导髂筋膜间隙阻滞[4],患者取仰卧位,将髂前上棘与耻骨结节连线中外1/3交界点向尾侧2 cm处作为穿刺点,当神经阻滞针到达髂筋膜间隙后,注入0.4%罗哌卡因20 mL。神经阻滞操作测试后患者进入手术室,由麻醉医师根据患者情况选择全身麻醉或椎管内麻醉。接受椎管内麻醉的患者于侧卧位行单次蛛网膜下腔阻滞,穿刺点选择L3~4间隙,确认穿刺成功后于蛛网膜下腔给予0.5%罗哌卡因12 mg。接受全身麻醉的患者在给予依托咪酯0.4 mg/kg、舒芬太尼 0.2 μg/kg、罗库溴氨 0.8 mg/kg诱导后插入喉罩,当脑电双频指数达40~60时行喉罩置入。麻醉期间持续静脉注射瑞芬太尼 0.2 μg/(kg·min)和丙泊酚 (根据脑电双频指数调整血浆靶浓度,保持脑电双频指数为40~60维持麻醉)。术中酌情应用去甲肾上腺素、多巴胺等血管活性药物维持患者血压平稳。
1.3观察指标 记录患者急诊就诊时的凝血指标[凝血酶原时间(prothrombin time,PT)、活化部分凝血活酶时间(activated partial thromboplastin time,APTT)、纤维蛋白原(fibrinogen,FIB)、D-二聚体(D-Dimer,DD)和血小板计数(blood platelet,PLT)]、术前rTEG指标[激活凝血时间(activation hemoglutination time,ACT)、血凝块形成时间(K)、凝固角(Angle)、最大振幅(maximum amplitude,MA)]、术后血红蛋白及围手术期输血情况。其中,DD>12 mg/L[4]为显著升高。将患者术后血红蛋白较术前降低>20 g/L,或术中及术后24 h内符合输血指征并输血定义为围手术期大量失血[5]。

2 结 果
2.1两组老年股骨粗隆间骨折患者一般资料比较 两组患者的性别、年龄及合并基础疾病比较差异无统计学意义(P>0.05),见表1。

表1 两组老年股骨粗隆间骨折患者一般资料比较
a为t值,余为χ2值
2.2两组老年股骨粗隆间骨折患者的急诊凝血指标比较 两组患者的APTT、PT和PLT比较差异无统计学意义(P>0.05)。与非大量失血组相比,大量失血组患者的FIB水平显著降低,大量失血组DD水平升高的比例显著升高(P<0.05)。见表2。

表2 两组老年股骨粗隆间骨折患者的急诊凝血指标比较
APTT:活化部分凝血活酶时间;PT:凝血酶原时间;FIB:纤维蛋白原;PLT:血小板计数;DD:D-二聚体;a为χ2值,余为t值
2.3两组患者的术后血红蛋白和术前rTEG指标比较 大量失血组患者的术后血红蛋白水平低于非大量失血组(P<0.05)。两组患者的ACT、K、Angle、MA比较差异无统计学意义(P>0.05)。见表3。
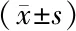

组别例数术后血红蛋白(g/L)术前rTEG指标ACT(s)K(min)Angle(deg)MA(mm)非大量失血组8611.6±1.3112.5±14.61.1±0.576.7±4.065.2±15.4大量失血组6710.1±1.3 116.1±28.91.2±0.675.6±4.765.5±10.3t值6.7550.9261.3651.5670.152P值<0.0010.3570.1740.1190.879
rTEG:快速血栓弹力图;ACT:激活凝血时间;K:血凝块形成时间;Angle:凝固角;MA:最大振幅
3 讨 论
老年髋部骨折患者接受手术治疗能避免患者长期卧床,以及卧床相关的肺部感染、压疮、血栓栓塞性疾病等并发症[6-7]。在医疗条件允许的情况下,及时调整老年髋部骨折患者术前存在的电解质紊乱、心律失常、贫血等短期内可纠正的基础状态,尽早接受手术治疗是该类患者的首选治疗方案[8-10]。老年粗隆间骨折患者常合并多种基础疾病,且对创伤、手术、应激及围手术期大量失血及贫血的耐受能力较差,因此老年粗隆间骨折患者围手术期肺部感染、下肢深静脉血栓、严重电解质紊乱等高达10%~30%,心脏并发症发生率为3.72%[11]。既往研究表明,术前复杂的基础疾病虽然可以增加患者围手术期并发症的发生风险,但不会增加患者围手术期的大量失血风险[8]。已知术前有多种合并症和伤后48 h后接受手术是老年髋部骨折患者术后并发症发生的重要危险因素,围手术期大量失血和贫血会增加围手术期心血管相关风险[8-9]。研究显示,老年股骨粗隆间骨折患者接受髓内针内固定术的围手术期平均失血量约为1 000 mL,平均血红蛋白下降约19.1 g/L,而隐性失血比例高达80%[3]。
APTT和PT是分别反映内源性凝血途径和外源性凝血途径中凝血因子的检查指标[12-13]。本研究中,两组患者急诊就诊时的APTT、PT及PLT均在正常范围内,且组间比较差异无统计学意义(P>0.05);由于所有患者均在围手术期使用了低分子肝素预防血栓,故急诊APTT水平不能直接反映入院后及手术中的外源性凝血因子功能。
FIB和DD是凝血和纤维蛋白溶解系统的两个常用指标。骨折患者由于骨结构受到破坏性挤压,血管内膜损伤,炎症介质释放,血液凝血系统被激活,故使血液处于高凝状态。其中,FIB是由干细胞合成、分泌的一种参与机体内生理性止血过程的急性期反应蛋白,老年患者粗隆间骨折后FIB水平较高的患者,血液黏稠度增加,血栓风险升高,而失血风险降低[14]。因此,急诊FIB不仅可作为下肢深静脉血栓的预测因素,还可作为预测围手术期失血的参考因素。DD水平可用来预测血栓风险。前期研究提示,对于老年髋部骨折患者,DD用于预测血栓的临界值为骨折3 d内为12.13 mg/L,3 d后的临界值为2.79 mg/L[5]。
本研究结果显示,大量失血组患者的FIB水平较非大量失血组显著降低,大量失血组DD水平升高的比例显著高于非大量失血组(P<0.05),提示急诊入院时FIB水平降低、DD水平显著升高是老年股骨粗隆间骨折患者接受髓内针术围手术期大量失血的危险因素。本研究中,所有患者的DD水平均升高,这可能与急性骨折创伤患者伤情较重,体内应激反应较为剧烈,血栓的形成与溶解过程较为剧烈有关。以往有研究根据DD水平高低将患者分为血栓高危和血栓低危患者发现,DD水平与围手术期大量失血显著相关[5]。DD水平显著升高(>12 mg/L)的血栓高危患者由于在病程早期已出现血栓栓塞性疾病,已表现出明显的凝血功能紊乱,凝血物质已大量消耗,所以围手术期大量失血风险较高。
血栓弹力图是反映血液凝固动态变化的指标[14-15]。rTEG是血栓弹力图的一种,其采用高岭土和组织因子作为激活剂,可更加快速地检测凝血功能,指导输血和血栓预防[16-17]。前期研究显示,急诊严重创伤患者行rTEG检查,其ACT、K和Angle可以很好地预测输血需求[16,18]。其中,ACT>128 s,预示6 h内需大量输血(超过10个单位),ACT<105 s,预示24 h内不需要接受输血[18]。与传统凝血检查比较,ACT较PT/APTT更能预测患者的失血和红细胞输注,Angle较FIB更能预测血浆的输注,MA较PLT更能预测血小板的输注[18]。本研究结果显示,两组患者的术前rTEG指标(ACT、K、Angle、MA)比较差异无统计学意义(P>0.05),其原因可能为所有患者在急诊就诊后、术前均接受了低分子肝素治疗。
国外研究发现,髋部骨折患者接受全身麻醉,其围手术期输血风险、深静脉血栓风险、泌尿系感染风险和总体风险均显著升高[19]。国内针对老年髋部骨折的研究也得到了相同结论[11,20]。然而,本研究存在一定的局限性:①未纳入老年股骨粗隆间骨折患者围手术期远期并发症情况,不能对围手术期大量失血的后果进行深入分析。②为了控制偏移,排除急诊就诊时血红蛋白低于100 g/L的患者,以避免因患者贫血造成的干扰。③老年患者发生髋部骨折后,常因为术前输液、输血不足、卧床、急性应激等改变,导致患者血液处于高凝状态,极易发生血栓,且临床上在手术前常规给予抗凝治疗,亦是患者围手术期失血的危险因素之一。④本研究中传统凝血指标与rTEG检测时间不一致,无法直接比较两者对围手术期大量失血的预测效价。
综上可知,老年股骨粗隆间骨折患者接受髓内针内固定术,围手术期失血风险高。故临床应重视老年粗隆间骨折患者围手术期凝血指标的筛查与术后血红蛋白监测,特别是FIB、术后血红蛋白水平显著降低,DD水平显著升高的老年粗隆间骨折患者。对于FIB水平显著降低或DD水平显著升高的患者,需高度警惕围手术期大失血,积极调配及准备配血,避免术后中重度贫血,从而改善患者预后。

