对胃肠肿瘤患者实施外科手术治疗的效果评价
王卫华 龚敬华
(青岛市市北区人民医院外科 山东 青岛 266033)
胃肠肿瘤是常见的恶性肿瘤疾病,早期无显著症状,确诊时已发展为中晚期,常规的治疗方法是通过外科手术进行切除,中年男性为高发人群[1]。随着医疗水平的进步,胃肠肿瘤的治疗方法也在不断提高,主要有腹腔镜和开腹手术两种。为了探究外科手术对胃肠肿瘤患者的效果,笔者对我院收治的80例胃肠手术患者进行回顾性分析,现报告如下。
1.资料和方法
1.1 一般资料
研究资料为2017年1月-2019年5月我院收治的80例胃肠肿瘤手术患者。男性49例,女性31例,平均年龄(52.69±7.72)岁,胃部肿瘤34例,肠道肿瘤46例,肿瘤直径1.3~20.4cm,为扁圆形和长形,位于胃肠黏膜、肌下层和浆膜下层,呈现不均匀分布,并伴有不同程度的溃疡。患者临床表征是胃酸、咳血、体重下降、大便颜色黑、上腹有肿块等。
1.2 方法
手术前对患者进行全面体检,确定肿瘤大小、形态以及位置,了解肝脏等远处是否有转移,检查后腹膜、肠系膜淋巴的情况;改善患者体征至稳定状态,例如贫血、低蛋白血症以及水电解质酸碱代谢等。80例胃肠肿瘤患者,接受远端胃大部分切除术共19例,接受近端胃肿瘤切除术共15例;肠系膜肿瘤切除术共9例;胰十二指肠切除术共11例;肠段切除术共26例。行开腹手术患者包括远端胃大部分切除和肠段切除术两种;行腹腔镜切除术患者包括近端位肿瘤切除术、肠系膜肿瘤切除术、胰十二指肠切除术三种。以下为手术具体方法:
①对患者进行气管插管和全身麻醉,远端胃大部分切除患者术中处于平卧,肠段切除术患者使其处于截石位。
②建立CO2气腹并将其压力调整至10~14mmHg。
③远端胃切除选择“5孔法”,分别是脐孔9.0mm处、左侧肋缘下腋前线9.0mm处、右侧脐平线与右锁中线交点5.0mm处、左侧脐平线与左锁中线交点5.0mm处、右侧缘下腋前线5.0mm处[2]。大肠癌切除术行脐孔穿刺并建立CO2气腹,腹腔下探查病变位置、淋巴结及腹腔是否有转移;切除时使结肠切缘与肿瘤相距不低于10cm,与直肠远切端相距不低于2cm,将原发灶、肠系膜及区域淋巴结均切除干净,避免后期复发;尽可能采用锐性分离,避免接触肿瘤。保护好患者输尿管,切除后将伤口缝合。
④监测患者各项生命体征、引流物的性质和数量,给予抗生素预防感染,适当给与营养,为患者建档并进行跟踪。
1.3 指标观察
统计患者住院时间、手术总有效率(痊愈率)、复发率、病死率以及不良反应发生率。
治愈:术后患者临床症状与不良体征均消失,创口愈合良好;复发:治愈后在住院期间或出院1年后出现复发;死亡:患者术中或术后出现恶化,经抢救后死亡。
2.结果
2.1 治疗效果
80例胃肠肿瘤患者手术总有效率为83.75%,病死率为3.75%,复发率为12.5%。
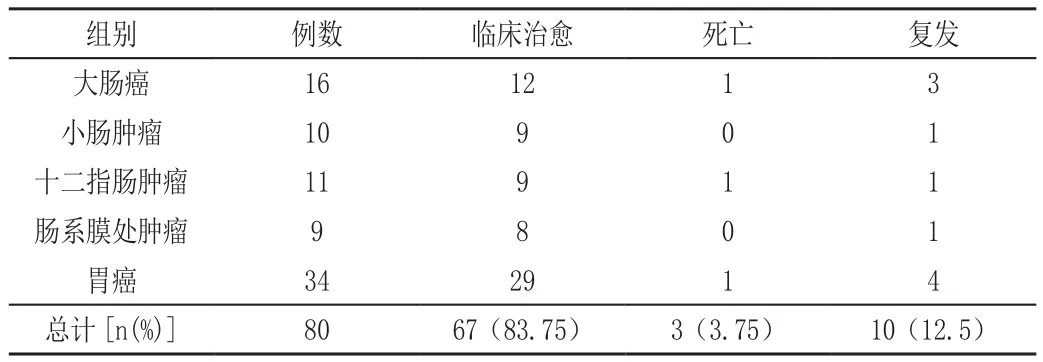
表1 护理风险发生率统计
2.2 不良反应
不良反应发生率为12.5%(10例),其中呕吐3例,腹泻1例,消化不良4例,多发性结节2例,见表2。

表2 不良反应
3.讨论
胃肠肿瘤早期无明显症状,肠胃偶有不适,例如恶心、呕吐、食欲不振、反酸、大便异常、腹痛等往往会被当做肠胃消化不良,忽视了体检和及时治疗,造成肿瘤的恶变,发现时已经为中晚期,加剧了患者的治疗风险。胃肠肿瘤中期症状加重还会出现体型消瘦。随着胃肠肿瘤发病率的逐年上升,呈现出年轻化趋势。
本次研究中发现,我院接诊的80例胃肠肿瘤患者中,平均住院时间为(23.66±4.82)d,手术总有效率为83.75%,病死率为3.75%,复发率为12.5%,不良反应发生率为12.5%。胃肠肿瘤确诊后,会根据患者年龄、身体状况、临床症状、肿瘤位置和大小确定适合的手术类型,腹腔镜以及开腹手术在治疗中应用较广[3]。为了避免患者术后出现并发症或复发,除了进行手术治疗外,还要对患者进行全面的术后护理,观察患者各项生命体征以及引流状态,是否出现转移等等。常见的腹腔镜切除术有“4孔法”、“5孔法”等,手术过程中要保护好患者血管和输尿管,采用无菌操作并做好感染预防措施,如果在行腹腔镜手术中发现肿瘤在腹腔镜下无法切除或肿瘤切缘不充分,要立即中转为开腹手术。术后进行放化疗以及免疫疗法。对直径在5cm以下,且与幽门或胃贲门间隔的胃间质瘤可行胃楔形切除术[4];十二指肠间质瘤瘤体与边缘相距2cm以上要采用局部切除;如果肿瘤属于侵袭性生长,或者质量较大可采用胃大部切除或合并脏器切除术,切缘距离瘤体大于5cm[5];直肠间质瘤切除后保证切缘阴性完整即可。在治疗肿瘤的同时,为了保证患者术后正常排泄功能,要保留肛门括约肌的功能,避免对其造成伤害。此外,为了避免肿瘤的复发和扩散不仅要保护肿瘤的完整性,还要将病灶处和肠系膜以及周围淋巴一起切除。
综上,外科手术对胃肠肿瘤患者效果显著,不良反应发生率和病死率降低,具有较高临床应用价值。

