腹主动脉球囊阻断应用于植入型凶险型前置胎盘剖宫产中的效果
刘善凯,张大忠,殷建林,吴志平
(泰州市人民医院介入科,江苏 泰州 225300)
凶险型前置胎盘是指胎盘附着于既往剖宫产子宫瘢痕处,若合并胎盘植入则称为植入型凶险型前置胎盘[1]。植入型凶险型前置胎盘产妇在剖宫产术中极易出现失血性休克、弥散性血管内凝血(disseminated intravascular coagulation, DIC)甚至死亡等严重并发症。最大程度减少剖宫产术中出血,保障产妇及胎儿安全是治疗植入型凶险型前置胎盘的主要治疗原则。本研究探讨腹主动脉球囊阻断在植入型凶险型前置胎盘产妇剖宫产术中的临床应用效果。
1 资料与方法
1.1 一般资料 回顾性分析2018年1月—2019年2月我院收治的18例经B超[2]确诊为植入型凶险型前置胎盘产妇的临床资料,产妇均接受腹主动脉球囊阻断辅助剖宫产手术(图1A)。产妇年龄24~43岁,平均(32.1±4.4)岁,孕次2~9次、平均(4.39±1.65)次,剖宫产1~2次、平均(1.17±0.38)次,流产清宫0~7次、平均(2.28±1.57)次。产妇接受剖宫产手术时孕周为28~37周,平均(34.61±2.30)周,且均为单胎。
1.2 仪器与方法 采用Philips FD20 DSA机为介入治疗引导设备。产妇接受局部麻醉后,经右侧股动脉穿刺置入8F穿刺鞘,经鞘引入5F猪尾导管至L1椎体水平,行腹主动脉造影(图1B),准确测量预阻断部位(肾动脉开口水平以下,腹主动脉分叉以上)腹主动脉直径。选择并引入大小适宜的腹主动脉球囊(ATLAS PTA Balloon Dilatation Catheter,40 mm×12 mm、40 mm×14 mm、40 mm×16 mm)至预阻断位置,球囊上缘在肾动脉以下,下缘位于腹主动脉分叉以上。以压力泵控制额定压力,以对比剂预充球囊。根据阻断前后下肢第1足趾血氧饱和度变化情况评估球囊阻断有效率,球囊阻断后下肢血氧饱和度无法测出为有效(图1C)。明确额定压力阻断有效后,妥善固定压力泵、股动脉穿刺鞘。于产妇全身麻醉状态下行剖宫产手术。胎儿娩出后,立即充盈球囊至额定压力阻断腹主动脉,产科医师常规剥离胎盘。球囊每阻断15 min,解除阻断2 min,恢复下肢供血并观察出血情况。根据胎盘植入情况及出血情况,确定是否需切除子宫及加行子宫动脉栓塞术。术毕,右侧股动脉封堵。
1.3 相关指标观察 记录术中出血量、输血量、血氧饱和度、球囊总阻断时间、子宫切除情况、子宫动脉栓塞情况,以及胎儿娩出前X线透视时间,新生儿情况及并发症。
2 结果
18例产妇均成功行腹主动脉球囊阻断辅助剖宫产术,技术成功率为100%(18/18)。剖宫产术中平均出血量为(1 276.11±761.59)ml,平均输入悬浮少白红细胞(2.86±1.51)U,无产妇因出血而死亡。18例产妇腹主动脉阻断前下肢第1足趾血氧饱和度均>98%,阻断后血氧饱和度均无法测出,球囊阻断有效率100%(18/18)。术中球囊总阻断时间为(24.06±26.19)min。4例因胎盘植入严重,甚至广泛侵犯宫颈、膀胱等,遂行子宫切除术,子宫切除率为22.22%(4/18)。未行子宫切除的14例产妇中,2例在胎盘剥离后仍有持续性渗血,行子宫动脉栓塞术成功止血。
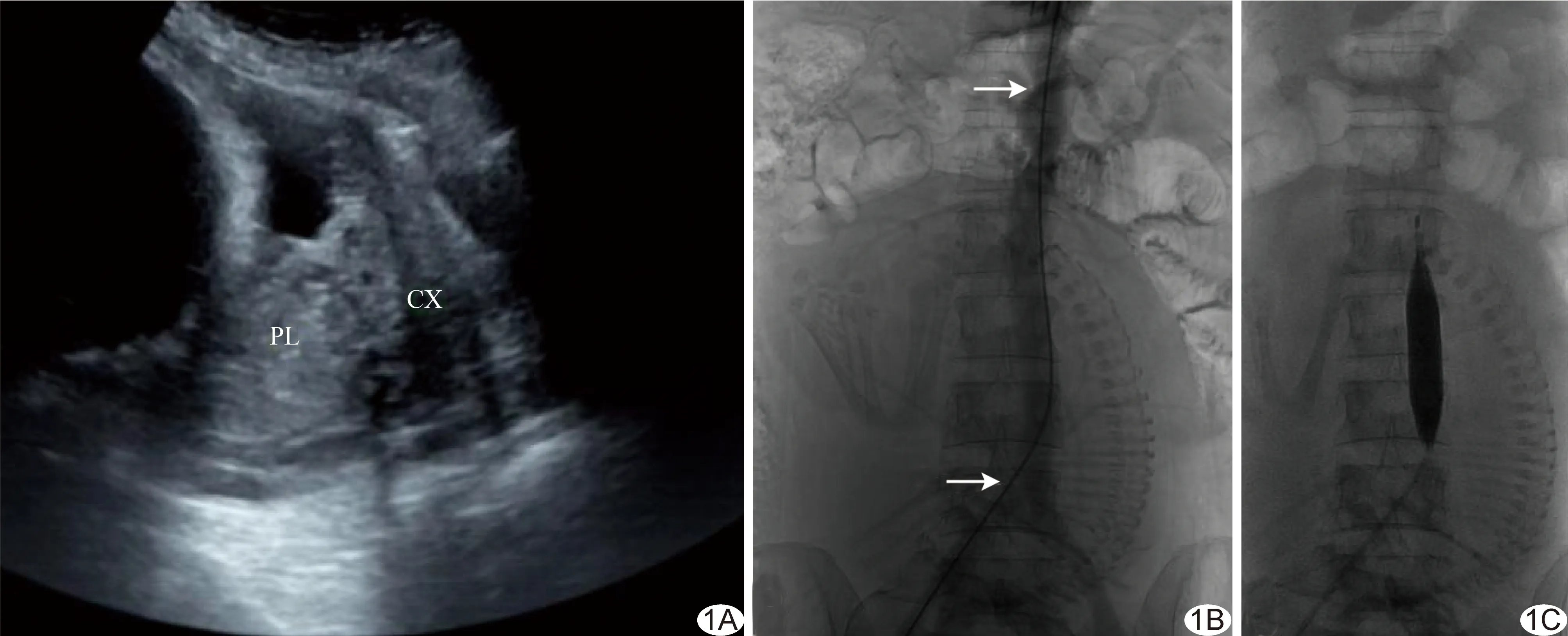
图1 产妇36岁,孕36周,既往孕6产1,植入型凶险型前置胎盘,行腹主动脉球囊阻断辅助剖宫产 A.超声示前置胎盘覆盖宫颈口 (PL:胎盘;CX:宫颈); B.腹主动脉造影确定球囊预置部位为肾动脉开口(上箭)以下至腹主动脉分叉(下箭)以上,测量腹主动脉直径以确定球囊大小; C.以压力泵额定压力预充盈球囊后,足趾血氧饱和度无法测出,表明阻断有效
胎儿娩出前其X线透视时间25~56 s,平均(39.17±8.77)s。18名新生儿出生后5 min Apgar评分4~9分,平均(7.89±1.02)分;其中1名新生儿(孕32周)出生后1 min Apgar 评分0分,5 min时4分,10 min时7分。
所有产妇剖宫产前后均未出现与球囊阻断、介入栓塞相关的严重并发症。
3 讨论
近年来,我国剖宫产率一直处于较高水平。随着二胎政策开放,既往有多次流产清宫史及剖宫产史的产妇数量显著增加,导致植入型凶险型前置胎盘发生率上升[3]。有研究[4-5]显示,剖宫史与前置胎盘发生率呈正相关。本研究中所有产妇均有多次流产清宫史或剖宫产史,其中1例产妇甚至有7次流产清宫史及1次剖宫产史。
凶险型前置胎盘伴胎盘植入剖宫产术中可出现难以控制的出血,最终可导致DIC、休克,甚至危及生命。手术过程中如何有效控制出血,给手术医师充足的时间来处理胎盘植入是提高产妇安全性的关键因素之一。为了达到控制出血的目的,多种介入技术应用于剖宫产手术中,例如双侧子宫动脉预留导管栓塞[6],双侧髂总动脉、髂内动脉球囊预置[7],腹主动脉球囊阻断等。相对于其他介入技术,腹主动脉球囊阻断术仅需单侧穿刺,无需精确超选择血管,可以明显减少透视时间,降低胎儿辐射剂量,降低介入栓塞并发症,且可有效控制出血。本研究中胎儿娩出前X线平均透视时间(39.17±8.77)s,较李炜等[6]研究的透视时间为(53.4±14.4)s明显降低,更加安全。18名新生儿中17名出生后5 min Apgar评分8~9分,1名新生儿(孕32周)出生后1 min Apgar 评分0分,5 min时4分,10 min时7分,考虑原因为出生时孕周仅32周,早产发育不全导致Apgar评分低,与介入相关操作及射线照射无关。
既往研究[8]报道,90%植入型凶险型前置胎盘产妇剖宫产术中出血量超过3 000 ml,10%的产妇出血量甚至超过10 000 ml。龚正等[9]研究发现,腹主动脉球囊阻断可以有效减少术中输血量,降低子宫切除率。本研究中以双下肢足趾血氧饱和度为参考[10]确定球囊阻断有效率,球囊阻断有效率为100%(18/18),球囊有效阻断时间为(24.06±26.19)min。本组剖宫产术中平均出血量为(1 276.11±761.59)ml,与上述报道[8]的植入型凶险型前置胎盘剖宫产术中出血量3 000 ml相比明显减少,提示腹主动脉球囊阻断可有效降低术中出血量。Panici等[11]报道了33例植入型凶险型前置胎盘产妇,其中行腹主动脉球囊阻断产妇的子宫切除率为13.33%(2/15),未行球囊阻断者子宫切除率高达50.00%(9/18)。Meta分析[12]结果进一步提示,植入型凶险型前置胎盘产妇给予腹主动脉球囊阻断辅助剖宫产的效果优于其他介入技术。
双侧髂动脉球囊、子宫动脉预置导管栓塞等虽能减少术中出血量,但并不能降低子宫切除率,而腹主动脉球囊阻断可降低子宫切除率。本研究中4例产妇在胎儿娩出后行子宫切除术,切除率为22.22%(4/18)。此4例产妇均为胎盘植入严重,甚至侵及膀胱、宫颈、肠道等脏器,保留子宫难度大,且行腹主动脉球囊阻断后,显著提高了手术切除的安全性。植入型凶险型前置胎盘产妇行单纯剖宫产手术后子宫切除率高,主要是由于术中剥离胎盘时出血凶猛,手术医师没有足够的时间探查所有出血部位,迫不得已切除子宫。而腹主动脉球囊阻断可显著降低出血速度,为手术医师提供更多的可操作时间及更清晰的手术视野,进而从容找到出血部位顺利止血。对于子宫能否最终保留,更多的是与其胎盘植入侵犯的程度密切相关,与腹主动脉球囊阻断并非直接相关。本组未行子宫切除的14例产妇中,2例胎儿娩出后仍有持续出血,予子宫动脉栓塞术成功止血,无明显严重栓塞并发症发生。
综上所述,对于植入型凶险型前置胎盘产妇,腹主动脉球囊可有效阻断血流,为剖宫产手术提供更多的可操作时间,有利于减少剖宫产术中出血量、输血量,降低子宫切除率及手术风险,但子宫最终切除情况与其胎盘植入、侵犯程度相关。但本研究样本量相对少,且未行对照研究,PTA球囊亦存在损伤血管内皮等风险,研究有待完善。

