有创与无创高频机械通气治疗新生儿气胸的疗效对比分析
郑继峰
(泰安市妇幼保健院<泰安市儿童医院>急诊科 山东 泰安 271000)
新生儿气胸是新生儿科常见的危重病症,具有发病急、病情变化快等特点,若不及时治疗可导致其他并发症发生,严重威胁患者生命安全[1]。传统采取常频机械通气治疗,但效果一般,而随着医疗技术发展有创高频机械通气与无创高频机械通气在该疾病治疗中获得应用,而何种治疗方式更具有优越性为本次研究重点。
1.资料与方法
1.1 一般资料
随机选用泰安市儿童医院NICU科2016年1月—2018年12月所收治的新生儿气胸患儿66例为对象,早产儿21例,足月儿45例,顺产48例,剖宫产15例,3例产钳助产。按照随机原则分为对照组及观察组,每组33例。对照组男女比为18/15,胎龄28~41周,平均(33.2±1.6)周,出生体重1500~3802g,平均(2671±216)g;观察组男女比为15/18,胎龄28~42周,平均(33.8±1.0)周,出生体重1500~3900g,平均(2705±300)g,两组患儿一般资料差异不显著,本次临床治疗干预方式获得家属同意。
1.2 方法
两组患儿入院后均给予监测生命体征,针对原发疾病予温箱保暖、抗感染、维持血压、水电解平衡、镇静、静脉营养等对症支持治疗,并立即给予胸腔穿刺闭式引流,高频机械通气治疗。对照组采取无创高频机械通气治疗:呼吸机初调参数:FiO2:0.5~0.6,呼吸频率(RR):7~12Hz,平均气道压(MAP):5~10cmH2O,振幅(△P):1~10级,以颈部有良好的震动为基础,然后根据血气PaCO2进一步调整或X线胸片示膈肌位于第8~9后肋为宜。观察采取有创高频机械通气治疗:根据患儿体重、胎龄、血气分析选择适宜的初始参数。吸入氧浓度(FiO2)0.6~1.0,尽可能选择低的平均气道压(MAP)8~12cmH2O,振荡频率(RR)8~11Hz、振幅:25~30cmH2O(以看到或触到振荡至腹股沟为宜)。
1.3 观察指标
记录治疗前及治疗24h后患儿的血气指标;记录治愈例数以及临床并发症比如感染等。
1.4 数据分析
2.结果
2.1 治疗前后血气指标比较
治疗后两组患者血气指标均改善,观察组优于对照组,具体结果见表。
表 两组治疗前后血气指标比较(±s)
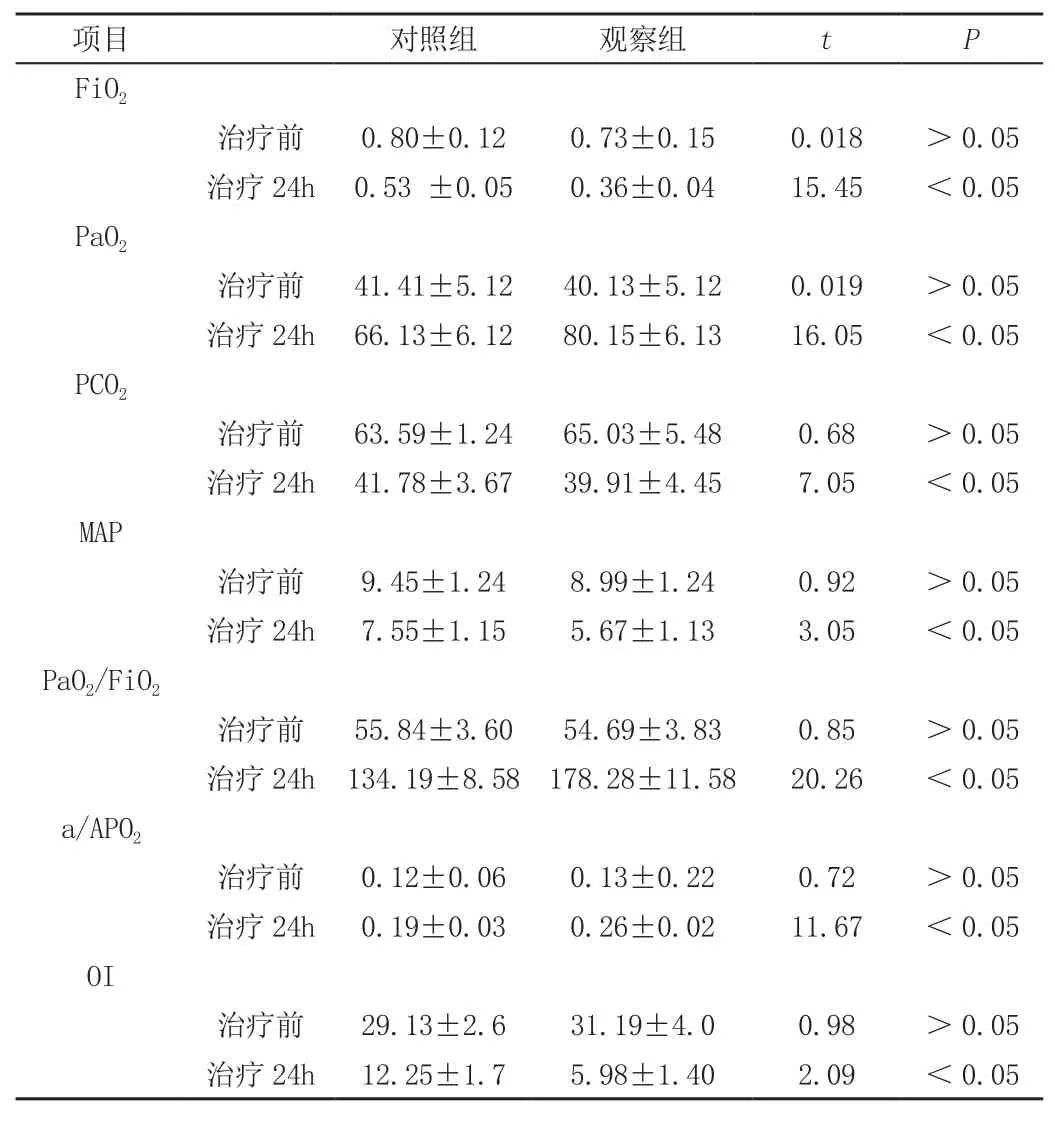
表 两组治疗前后血气指标比较(±s)
项目对照组观察组tP FiO2治疗前0.80±0.120.73±0.150.018>0.05治疗24h0.53 ±0.050.36±0.0415.45<0.05 PaO2治疗前41.41±5.1240.13±5.120.019>0.05治疗24h66.13±6.1280.15±6.1316.05<0.05 PCO2治疗前63.59±1.2465.03±5.480.68>0.05治疗24h41.78±3.6739.91±4.457.05<0.05 MAP治疗前9.45±1.248.99±1.240.92>0.05治疗24h7.55±1.155.67±1.133.05<0.05 PaO2/FiO2治疗前55.84±3.6054.69±3.830.85>0.05治疗24h134.19±8.58178.28±11.5820.26<0.05 a/APO2治疗前0.12±0.060.13±0.220.72>0.05治疗24h0.19±0.030.26±0.0211.67<0.05 OI治疗前29.13±2.631.19±4.00.98>0.05治疗24h12.25±1.75.98±1.402.09<0.05
2.2 治愈率及并发症比较
对照组33例患儿中治愈30例,治愈率为90.9%,观察组治愈29例,治愈率为87.8%(29/33),两组治愈率差异不显著(χ2=0.129,P>0.05);对照组33例患儿中感染1例,并发症发生率为3.0%(1/33);观察组1例肺出血,发生率为3.0%(1/33),并发症发生率差异不显著(χ2=2.750,P>0.05)。
3.讨论
高频机械通气治疗工作模式为高频率、低潮气量、低及稳定的气道压力、超生理通气频率的振荡产生双相压力变化,实现有效的气体交换。该种治疗模式不增加通气压力但能有效改善肺血氧合、增加气体交换,减少再发气漏,改善肺通气/血流比例。可以在相对比较低的吸入氧浓度和气道压下完成有效的气体交换,更有效地改善氧合功能[2]。患儿气道压力在各级气道中衰减很快,在气体交换的终末气道肺泡中,气体保持在低气道压力下进行交换,避免肺泡压力过高,能维持稳定的气道压力,防止肺过度膨胀,减少气压伤,也有利于气胸愈合,避免容量伤的发生。本次临床结果显示有创及无创临床效果均理想,但有创可明显改善血气指数。
综上,新生儿气胸治疗中有创高频机械通气比无创高频机械通气治疗更快改善患儿氧合情况,不增加患儿并发症,临床可根据具体情况优选选择。

