成人可逆性胼胝体压部病变综合征:3例报告及文献回顾
张秋灵,刘瑶,蒋敏,王军
随着影像学技术尤其是磁共振技术的发展,可逆性胼胝体压部病变综合征(reversible splenial lesion syndrome,RESLES)逐渐被临床医生认识,其病因众多,临床表现多样,头颅磁共振成像(magnetic resonance imaging,MRI)表现为可逆性的胼胝体压部病灶,尤其在弥散加权成像(diffusion weighted imaging,DWI)序列最典型,呈现高信号,预后较好,病灶通常在2周内消失[1-2],但发病机制不详。由于RESLES临床表现不典型,加之相对少见,常引起漏诊误诊或过度诊疗。现将2017年8月至2018年12月南京鼓楼医院急诊病区收治的3例成人RESLES病人病例做详细报告,并结合国内已有文献病例,分析总结成人RESLES临床特点,以增强临床医生对本病的认识,减少误诊、漏诊或过度诊疗的发生。
1 资料与方法
1.1 病例报告(1)病例1,男,28岁,因“发热4 d,头痛3 d”于2018年12月10日入院。既往体健。入院查体:体温37.5 ℃,脉搏91次/分,呼吸22次/分,血压95/50 mmHg。神志清,精神一般,脑神经检查阴性,颈软,心肺听诊无异常,腹平软,无压痛反跳痛,肝脾肋下未触及,四肢肌力肌张力正常,生理反射存在,病理反射未引出。辅助检查:血常规白细胞计数15.21×109/L,中性细胞比率89.14%,电解质血钾3.48 mmol/L,纤维蛋白原6.7 g/L,D二聚体1.29 mg/L,超敏C反应蛋白235.8 mg/L。血沉90 mm/h。尿常规、糖化血红蛋白、生化全套、降钙素原、凝血三项、结核抗体、肺炎支原体抗体、抗心磷脂抗体、自身抗体全套、抗中性粒细胞胞质抗体、甲功五项均无异常。脑脊液检查:葡萄糖3.08 mmol/L,氯119.9 mmol/L,无异常,蛋白定量591.7 mg/L,略升高,白细胞计数43.0×106/L,轻度升高,抗酸杆菌涂片、墨汁染色找隐球菌、培养均为阴性。头颅CT平扫、胸部CT平扫、脑电图未见异常。头颅MRI:胼胝体压部异常信号(见图1A,1B,1C)。治疗上予甲泼尼龙抗炎、阿昔洛韦抗病毒、头孢曲松抗感染,并予护胃、纠正电解质紊乱等治疗。病人病情渐好转,体温降至正常,头痛缓解。入院10 d后复查头MRI未见明显异常,胼胝体压部异常信号消失(见图1D,1E,1F),入院15 d后病情稳定出院。出院诊断:病毒性脑炎;RESLES。
(2)病例2,女,15岁,因“发热4 d,一过性性意识障碍1 d”于2018年4月8日入院。既往体健。入院查体:体温39.5℃,脉搏136次/分,呼吸30次/分,血压99/53 mmHg。神志清,精神萎,脑神经检查阴性,颈软,心肺听诊无异常,腹平软,无压痛反跳痛,肝脾肋下未触及,四肢肌力肌张力正常,生理反射存在,病理反射未引出。辅助检查:血常规白细胞计数20.85×109/L,中性细胞比率97.8%,血小板计数40×109/L,谷丙转氨酶121 U/L,谷草转氨酶246 U/L,肌酸激酶171 U/L,活化部分凝血活酶时间35.0 s,凝血酶时间21.8 s,D二聚体3.16 mg/L,超敏C反应蛋白73.4 mg/L,降钙素原13.78 ng/mL,尿常规、糖化血红蛋白、肾功能、电解质、自身抗体、抗中性粒细胞胞质抗体、传染病十项、甲功五项无异常,汉坦病毒抗体阴性,布尼亚病毒核酸定量阴性,巨细胞病毒DNA<500 IU/mL,EB病毒DNA 5.96×103IU/mL,血培养阴性。脑脊液检查:常规、生化(白蛋白、葡萄糖、氯)、抗酸杆菌涂片、墨汁染色找隐球菌、免疫球蛋白、γ干扰素、培养均无异常。脑电图:界线性脑电图。心电图:窦性心动过速。头颅CT未见明显异常,胸部CT示两肺炎症。头颅MRI:胼胝体压部异常信号(见图2A,2B,2C)。入院后治疗上先后予阿昔洛韦抗病毒,头孢曲松、比阿培南、替考拉宁抗细菌,奥美拉唑抑酸护胃及保肝对症等治疗,并使用免疫球蛋白治疗5 d。经治疗,病人症状缓解,体温正常,复查血常规、生化全套、凝血五项、降钙素原、C反应蛋白无异常,12 d后病情稳定出院。出院诊断:EB病毒感染;RESLES;肺部感染;血小板减少。35 d后复查头MRI未见明显异常,胼胝体压部异常信号消失(见图2D,2E,2F)。
(3)病例3,男,25岁,因“发热伴呕吐1 d”于2017年8月8日入院。既往有胆囊切除术史。入院查体:体温39.5 ℃,脉搏102次/分,呼吸20次/分,血压105/66 mmHg。神志清,精神欠佳。脑神经检查阴性,颈软,心肺听诊无异常,腹平软,无肌紧张,肝脾肋下未触及,右上腹有压痛,无反跳痛,四肢肌力肌张力正常,生理反射存在,病理反射未引出。辅助检查:血常规白细胞计数12.95×109/L,中性细胞比率92%,谷丙转氨酶555 U/L,谷草转氨酶326 U/L,总胆红素69 μmol/L,直接胆红素47.6 μmol/L,超敏C反应蛋白149.6 mg/L,降钙素原30.94 ng/mL,血淀粉酶正常。予比阿培南抗感染、奥美拉唑抑酸护胃及保肝降酶等治疗。入院当晚病人出现意识障碍,神志不清,呼之不应,伴有大小便失禁,无抽搐,症状持续约半小时后自行缓解,查头胸腹CT示:①头颅平扫未见明显异常;②两肺渗出性改变,两侧胸腔少量积液;③胆总管明显扩张。磁共振胰胆管水造影示肝门部胆管及胆总管多发结石伴肝内外胆管扩张。头颅MRI示胼胝体压部见异常信号影(见图3A,3B,3C)。脑脊液检查示常规、生化、免疫及培养均无异常。脑电图未见异常。血培养阴性。继续予比阿培南抗感染及保肝降酶等对症治疗。病人体温下降,症状缓解。入院4 d后复查肝功能谷丙转氨酶146 U/L,谷草转氨酶78 U/L,总胆红素16.7 μmol/L,直接胆红素13.7 μmol/L,超敏C反应蛋白30.1 mg/L,降钙素原3.62 ng/mL,较前明显好转。入院8 d后复查肝功能、超敏C反应蛋白、降钙素原、血常规均无异常。入院10 d后病人病情稳定出院,出院诊断:①急性胆管感染;②胆管结石;③RESLES;④胆囊切除术后。16 d后复查头MRI示颅脑平扫未见异常(见图3D,3E,3F)。
1.2 文献复习以“胼胝体压部病变”“可逆性”为关键词,检索中国知网中国医院数字图书馆中文期刊全文数据库、中国科技期刊万方数据库,2009年1月至2018年12月为限,共检索到中文文献40余篇,剔除资料不全病例及不符合要求病例,共搜集44例符合条件的成年RESLES病例(年龄>14岁,有神经系统受损表现,头MRI有可逆性胼胝体压部病变),加上本课题组报告的3例,共47例。对47例RESLES病人的临床资料进行整理,并进行相关数据分析处理。
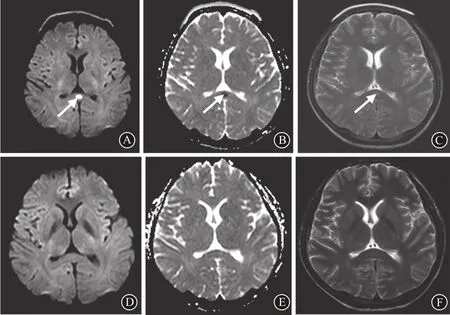
图1 可逆性胼胝体压部病变综合征病例1的头磁共振特点:A示入院时头MRI的弥散加权成像(DWI)序列显示胼胝体压部椭圆形高信号(白色箭头所示),B示表观弥散系数(ADC)序列显示胼胝体压部椭圆形低信号(白色箭头所示),C示T2加权成像(T2WI)序列显示胼胝体压部椭圆形稍高信号(白色箭头所示);10 d后复查头MRI:DWI(D)、ADC(E)、T2WI(F)各序列胼胝体压部异常信号均消失

图2 可逆性胼胝体压部病变综合征病例2的头磁共振特点:A示入院时头MRI的弥散加权成像(DWI)序列显示胼胝体压部椭圆形高信号(白色箭头所示),B示表观弥散系数(ADC)序列显示胼胝体压部椭圆形低信号(白色箭头所示),C示T2加权成像(T2WI)序列显示胼胝体压部椭圆形稍高信号(白色箭头所示);35 d后复查头MRI:DWI(D)、ADC(E)、T2WI(F)各序列胼胝体压部异常信号均消失
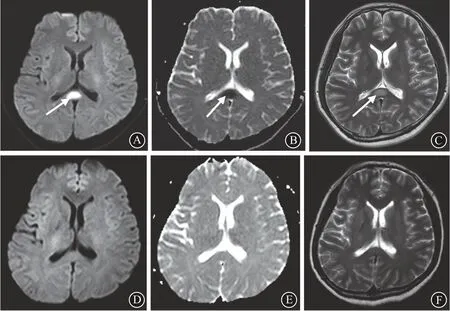
图3 可逆性胼胝体压部病变综合征病例3的头磁共振特点:A示入院时头MRI的弥散加权成像(DWI)序列显示胼胝体压部椭圆形高信号(白色箭头所示),B示表观弥散系数(ADC)序列显示胼胝体压部椭圆形低信号(白色箭头所示),C示T2加权成像(T2WI)序列显示胼胝体压部椭圆形稍高信号(白色箭头所示);16 d后复查头MRI:DWI(D)、ADC(E)、T2WI(F)各序列,胼胝体压部异常信号均消失
2 结果
2.1 病人的基本资料47例RESLES病人,男性34例(72.3%),女性13例(27.7%),男女比例为2.6∶1,年龄范围为15~70岁,年龄(29.7±11.4)岁,年龄中位数27岁,年龄段分布15~30岁30例(63.8%),>30~45岁12例(25.5%),45岁以上5例(10.7%)。
2.2 临床特点47例病人的临床表现,排在前5位的分别为:头痛32例(68.1%)、发热31例(66.0%)、呕吐20例(42.6%)、短暂意识障碍10例(21.3%)、视物模糊或重影7例(14.9%),较少的症状为精神异常3例(6.4%)、抽搐3例(6.4%)、口齿不清2例(4.3%)。详见图4。
47例病人的伴随诊断,即病因,最多的为病毒性脑炎,有28例(59.6%),排在第2位的为高原病,5例(10.6%),除这两个病因以外,其余各种病因均为1~2例,详见图5。所有病因中,按照感染性和非感染性病因,感染性疾病共32例(68.1%),非感染性疾病15例(31.9%)。
47例病人中,有31例行脑脊液检查,其中阳性11例(35.5%)。阳性结果主要为脑脊液常规中白细胞计数升高,有6例白细胞计数在10×106/L~250×106/L,有两例细菌性脑膜炎病人脑脊液白细胞计数4 000×106/L。所有病人均予治疗,多数病人使用甘露醇、阿昔洛韦、甲泼尼龙、头孢曲松等,部分病人仅对症治疗原发病,无神经系统相关用药。47例病人均完善头MRI检查,显示胼胝体压部DWI高信号病灶,复查头MRI胼胝体压部DWI病灶消失,复查头MR时间距第1次头MR(19.9±22.1)d,多在7~35 d之间,少部分病人延长至120 d左右,中位数为14 d(表1)。

图4 可逆性胼胝体压部病变综合征47例主要临床表现
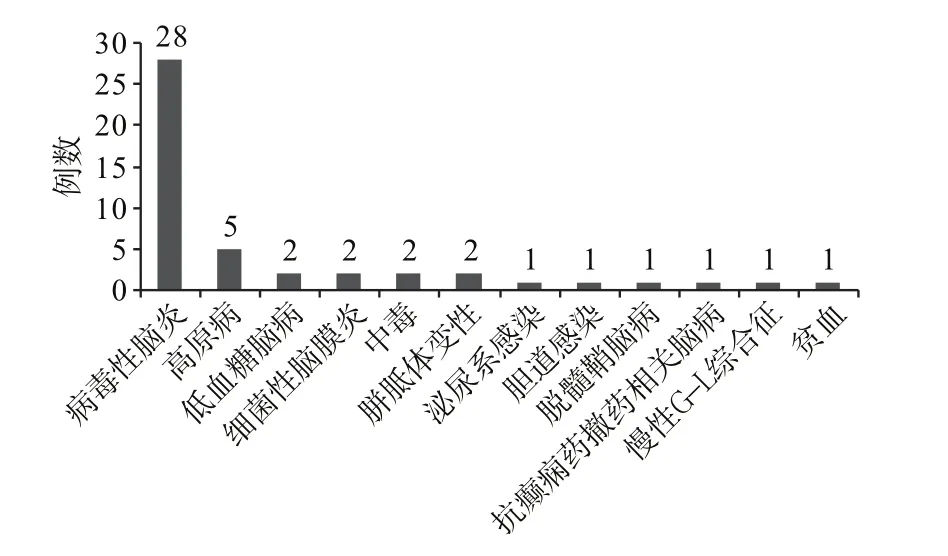
图5 可逆性胼胝体压部病变综合征47例病因
3 讨论
RESLES的概念由Garcia-Monco等[3]于2011年提出,其临床特点为在某些疾病病程中,出现急性脑炎或脑病的症状,临床表现为发热、头痛、呕吐、意识障碍等,头MRI可见胼胝体压部受累,DWI示高信号,头MRI病灶可逆,可完全消失。其名称变迁由来可推至1999年,Kim等[4]报道了一组癫痫病人的胼胝体压部病变,此后,相继有胼胝体压部病变的个案报道。日本学者Tada等[5]于2004年对此类疾病首次进行总结,提出伴有胼胝体压部可逆性病灶的临床症状轻微脑炎/脑病(clinically mild encephalopathy with a reversible splenial lesion,MERS)的概念,2011年Garcia-Monco等[3]认为此类病变影像学表现有一致性,以影像学特征命名更合适,并提出RESLES的概念,沿用至今。

表1 可逆性胼胝体压部病变综合征47例脑脊液、头磁共振检查结果及治疗、预后情况
国外文献[3-5]报道的RESLES病人以儿童病例居多,未提及不同年龄性别发病的差异性,本课题组发现,47例成人病人中,男性34例(72.3%),女性13例(27.7%),男性明显多于女性,男女发病比例达2.6:1。由于本研究例数偏少,性别差异是否有实际意义尚有待进一步观察明确。在发病年龄方面,本研究对象主要为成年病人,虽然年龄在15~70岁之间,跨度较大,但年龄(29.7±11.4)岁,年龄中位数27岁,仍以青年为主。年龄段分布,15~30岁占绝大多数(63.8%),>30~45岁明显减少(25.5%),45岁以上则少见(10.6%)。综上,本课题组认为,成年RESLES病人中,以青年男性最常发病。青年男性总体体格健壮,在受到病毒或其他因素攻击时,可以引起强烈的免疫防护反应,由此提示应激反应可能在RESLES发病机制中起到重要作用。
目前国外文献[3-5]报道的RESLES病人病因多数是总结的儿童病例,以癫痫药撤药和感染因素最多见,其次为代谢因素及各种少见病因。Garcia-Monco等[3]总结报道了1966—2007年间的 113例RESLES病人的病因,包括癫痫及其相关因素(43.3%)、感染因素(33.6%)、代谢因素(5.3%)、高山病(7.0%)及其他各种少见病因(10.6%)。本研究总结的47例成人病例中,最多见的病因为感染性疾病(68.1%,),其次为高原病(10.6%),低血糖、中毒、胼胝体变性、脱髓鞘脑病、癫痫药撤药、慢性格林巴利综合征、贫血等均为少见病因。在感染性病因中,以病毒性脑炎最多见(59.6%),此外还包括细菌性颅内感染、颅外感染等,与文献[3]报道基本一致。
RESLES病人临床症状无特异性,主要为脑炎或脑病的表现,症状多轻微,可仅有发热、头痛、呕吐等非典型症状,也可出现脑实质损害,表现为意识障碍、抽搐、谵妄、视物模糊等,但无论何种症状,均可完全缓解,不遗留后遗症。Takanashi等[1]分析了54例RESLES病人的临床表现,其非特异性症状包括发热、呕吐等,谵妄是最常见的神经系统症状,其次是意识障碍、癫痫。本研究47例病人的临床表现,排在前5位的分别为:头痛(68.1%)、发热(66.0%)、呕吐(42.6%)、短暂意识障碍(21.3%)、视物模糊或重影(14.9%),较少的症状为精神异常(6.4%)、抽搐(6.4%)、口齿不清(4.3%),均为脑炎常见临床症状,即使出现意识障碍、抽搐等相对重的症状,多持续时间短,可自行恢复,与既往报道[1,3-5]基本一致,提示不同年龄RESLES病人的临床表现无明显差异。
虽然RESLES产生的病因各异,但影像学上有相似的表现,在头MRI上均表现为胼胝体压部孤立性、边界清楚的类圆形病灶,T1加权成像(T1WI)呈等或稍低信号,T2加权成像(T2WI)呈稍高信号,DWI呈比T2WI更明显的高信号,ADC呈低信号,增强扫描病灶无明显强化,病灶可逆,多在2周内完全消失[1-2]。本课题组报告的3例病例,病灶在DWI上均呈明显类圆形高信号,边界清晰,在ADC序列呈低信号,在T2WI呈稍高信号,复查头颅MRI显示病灶完全消失。本研究总结的47例病例中,所有病人的胼胝体压部病灶复查时均消失。但复查时间跨度较大,中位数14 d,平均20 d,考虑与临床医师对此类疾病认识不足、随访不及时或病人未遵医嘱按时复查等多方面原因有关。既然复查头MRI时RESLES病灶均已消失,那么该病灶到底持续存在几天?存在时间长短的因素是什么?是否与病因有关?至今未见相关报道,期待更多病例研究。
本研究中,RESLES病人多为年轻男性,无论何种病因,均引起全身相关指标的变化,如C反应蛋白、降钙素原、血糖、高原病的全身反应等等,此类反应在胼胝体压部表现最敏感,应属于全身反应导致的脑病。但是RESLES为什么仅发生在胼胝体压部,其发病机制是什么,尚不清楚,目前普遍认为可能与细胞毒性水肿有关,之所以选择性侵犯胼胝体压部,是因为胼胝体压部的髓鞘中水含量较周围组织多,其调节水电解质失衡的自身调节保护机制可能不足,因此可能比其他部位更容易发生细胞毒性水肿[6-8]。也有研究者认为,RESLES是各种原因导致局部炎症细胞增多的炎症反应,因为有实验表明,RESLES病人脑脊液中细胞炎性因子如IL-6、IL-10等水平升高[9-10]。Azuma J等[11]报告4例RESLES病人尿β2-微球蛋白水平均显著升高,考虑过度免疫反应可能在RESLES发病机制中起到作用。Uygur K等[12]则发现,静脉注射免疫球蛋白治疗格林-巴利综合征时,病人出现意识障碍,并发现RESLES相关病变,他们认为RESLES可能是细胞毒性水肿和/或脑动脉痉挛共同作用的结果。为何RESLES病灶呈现统一的类圆形或椭圆形,目前尚不清楚,期待进一步的解释。
临床上有多种其他疾病可累及胼胝体压部,RESLES需要与胼胝体压部的其他疾病进行鉴别[13-14]:(1)原发性胼胝体变性:病人常有酗酒及营养不良史,急性期头MRI表现为DWI高信号,但慢性期可出现囊变坏死,DWI呈低信号,而RESLES表现为早期DWI高信号,后期异常信号消失。(2)可逆性后部脑病综合征:多为枕叶、颞叶、小脑及基底核区受累,可同时累及胼胝体,多见于高血压、肾功能不全、妊娠病人。(3)多发性硬化:常发生于侧脑室周围及脊髓的白质区域,为脱髓鞘改变,病灶空间多发,急性期常见强化。(4)急性播散性脑脊髓炎:常发生于感染后或疫苗接种后,呈单相病程,病情常进行性加重,病灶常在数周到数月内进展,持续数月,病情重,头MRI可见脑实质内多发点、片状异常信号,可同时累及基底核、丘脑及胼胝体。(5)胼胝体区肿瘤:有明确的局部占位征象,并随时间的延长而增大,多数病例头MRI增强扫描呈明显强化,临床上常有高颅压相应症状。
RESLES治疗无特殊性。国内外报道的病人中,治疗方案各不相同[12-15],有应用糖皮质激素、抗病毒药物、静脉注射人免疫球蛋白等针对脑炎及脑病特异性的治疗,也有部分病人没有应用针对脑炎脑病的治疗,只针对原发病予对症治疗,均取得良好预后,病人临床症状均1个月内缓解。本研究中的病人治疗方案也不尽相同,有糖皮质激素、抗病毒药物,也有只针对原发病如胆管感染的抗生素治疗,无统一的治疗措施,预后都满意,胼胝体压部病灶都能在短期内完全消失,提示RESLES虽然症状类似脑炎表现,但和脑炎预后不同[16],总体预后良好,随着原发病的好转,病变有自限性。
总之,RESLES是一种病因多样但以感染为主、具有特征性影像学表现的临床影像学综合征,无特殊治疗措施,预后良好。虽然国外报道相对多见于儿童,但国内成人的报道也逐渐增多,提示临床上并不罕见。临床医生需要加强对本病的认识,掌握本病的临床特点,既要避免误诊、漏诊,同时也要避免对此类病例的过度重视、夸大影响及过度诊疗。

