糖化血红蛋白水平对行PCI的非ST段抬高型心肌梗死患者远期预后的影响
郝媛媛,马锋,李涛,麻强强,杨国栋,胡佩静,马爱群
冠状动脉粥样硬化性心脏病(冠心病)患者糖代谢异常日益受到关注,糖尿病病史已明确被认为是急性心肌梗死(AMI)患者发生不良心血管事件的危险因素。近几年研究发现急性期应激性血糖水平升高是AMI患者不良心血管事件的独立预测因子[1-5],但入院血糖水平可能受空腹、餐后、食量、昼夜变化及应激状态等因素的影响。糖化血红蛋白(HbA1c)反映患者检测前8~12周的平均血糖水平,不受偶尔一次血糖降低或升高的影响,是判断血糖控制的“金标准”。很多研究表明HbA1c水平与糖尿病并发症及心血管疾病发病率有显著相关性[4-7]。也有研究示,HbA1c可作为非糖尿病患者心血管疾病发生率及死亡率的独立预测因子,但是HbA1c对于心肌梗死患者预后的预测价值仍存在分歧。一些研究显示在非糖尿病心肌梗死患者HbA1c水平与其长期不良心血管事件发生率相关[8,9],Lemesle等研究发现HbA1c与有糖尿病且行冠状动脉(冠脉)支架置入术的心肌梗死患者1年主要不良心血管事件的发生无关[10,11],目前我国关于HbA1c对AMI预后影响的大型临床研究较少,且大多数研究针对ST段抬高型心肌梗死(STEMI)或糖尿病患者,然而STEMI与非ST段抬高型心肌梗死(NSTEMI)在发病机理、合并症及预后方面均有不同。本研究探讨HbA1c对NSTEMI患者行经皮冠状动脉介入术(PCI)后长期预后的影响,现报告如下。
1 资料与方法
1.1 研究对象与分组本研究为多中心、观察性队列研究,在中国临床试验注册中心注册,注册号:ChiCTR-PRN-15007233。连续入选2009年1月至2012年10月于西安交通大学第一附属医院、西安市中心医院及陕西省人民医院确诊为NSTEMI并行PCI的890例患者,其中男性682例,女性208例,年龄34~88(61.8±11.1)岁。纳入标准:明确诊断为NSTEMI并行支架置入术的患者;年龄大于18岁。排除标准:STEMI患者;未接受PCI的患者;缺乏入院血糖的患者;出血史及血小板减少者;1月内行冠状动脉搭桥术(CABG)的患者;药物过敏;凝血功能障碍;血肌酐>2.5 mg/dl;恶性肿瘤;精神疾病不能继续随访;患者或家属拒绝参与研究。所有患者均签署知情同意书。根据是否患有糖尿病及HbA1c水平分成4组:组1:无糖尿病且HbA1c水平<5.7%(n=417);组2:无糖尿病且HbA1c水平在5.7%~6.5%(n=237);组3:有糖尿病且HbA1c水平<7.0%(n=138);组4:有糖尿病且HbA1c水平≥7.0%(n=98)。
1.2 方法
1.2.1 收集患者基线资料记录患者性别、年龄、吸烟史、高血压史、糖尿病史、高脂血症史、既往心肌梗死病史、既往PCI史、既往CABG史、入院心功能分级、血肌酐、血脂、冠脉造影及支架情况、住院期间药物治疗情况。
1.2.2 随访不良心血管事件的发生记录出院后3年时间内的死亡(心血管原因死亡及非心血管原因死亡)、再发非致死性心肌梗死、心力衰竭(心衰)要求再次住院、再次血运重建(再次PCI或CABG)、脑卒中及包括上述事件的联合主要不良心血管事件(MACE)发生情况。
1.3 统计学方法所有数据均采用SPSS 17.0统计学软件分析。正态分布的计量资料用均数±标准差(±s)表示,组间比较用单因素方差分析;偏态分布的计量资料用中位数及四分位间距(IQR)表示,采用非参数分析法;计数资料采用例数(构成比)表示,组间比较采用χ2检验。用多变量COX回归分析3年内死亡及主要不良心血管事件的危险因素,进入多变量回归模型的危险因素包含:年龄、性别、吸烟史、高血压病史、高脂血症、心肌梗死(心梗)史、血肌酐[>1.2 mg/dl(男性)或>1.1 mg/dl(女性)]、左室射血分数(≤40%)、入院时心功能分级(>3级)、三支或左主干病变、不同入院血糖水平分组[≥144 mg/dl(非糖尿病组)或≥180 mg/dl(糖尿病组)]、HbA1c水平分组及住院期间口服β受体阻滞剂与ACEI/ARB类药物,计算HR值及95%可信区间(95%CI)。用Kaplan-Merier法分析不同HbA1c水平对NSTEMI行PCI患者生存率及MACE发生率的影响,应用Log-rank法计算两组之间有无统计学差异。P<0.05为差异有统计学意义。
2 结果
2.1 患者基线特征的比较890例患者的HbA1c均值(5.9±1.2)%。在非糖尿病患者中, HbA1c<5.7%组(组1)有较少的女性患者,较多的吸烟患者,较低的血肌酐浓度,较低的总胆固醇浓度(P均<0.05);组1与组2比较、组3与组4比较在造影及支架置入情况、住院期间药物治疗上均无显著性差异(P均>0.05)(表1)。
2.2 3年内主要不良心血管事件发生情况与组1比较,组2患者MACE、全因死亡、心血管原因死亡、再发非致死性心梗及心衰要求再次住院发生率均显著升高(P均<0.05)。糖尿病患者组3与组4比较,3年主要不良心血管事件均无显著性差异(P均>0.05)(表2)。
2.3 Kaplan-Meier生存分析Kaplan-Meier 3年生存分析显示,在非糖尿病两组患者中 5.7%≤HbA1c<6.5%组(组2)患者的3年主要不良心血管事件(P<0.01)及3年全因死亡风险(P<0.05)均显著升高(图1A、B)。 而在糖尿病患者中,两组主要不良心血管事件及3年全因死亡风险均无显著性差异(P均>0.05)(图2A、B)。说明非糖尿病两组患者中5.7≤HbA1c<6.5%组患者3年主要不良心血管事件及全因死亡风险均显著增加。

表1 患者临床资料基线特征

表2 主要不良心血管事件比较
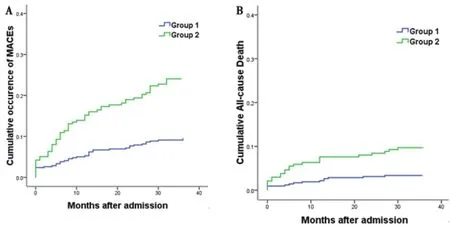
图1 Kaplan-Meler生存曲线对非糖尿病行PCI治疗的NSTEMI不同HbA1c患者3年临床预后的分析
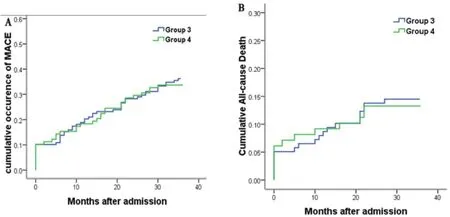
图2 Kaplan-Meler生存曲线对糖尿病行PCI治疗的NSTEMI不同HbA1c患者3年临床预后的分析
2.4 多因素COX回归分析3年主要不良心血管事件多因素回归分析显示:入院血糖水平、三支冠脉血管病变或左主干病变、高血压病史、非糖尿病且HbA1c≥5.7%及既往心肌梗死病史是NSTEMI行PCI非糖尿病患者3年主要不良心血管事件发生率的独立危险因素(P均<0.05);入院血糖水平、既往心肌梗死病史、入院时Killip分级3~4级和血肌酐浓度是NSTEMI行PCI糖尿病患者3年主要不良心血管事件发生率的独立危险因素(P均<0.05)(表3)。
3年死亡率多因素回归分析显示:入院血糖水平、三支冠脉血管病变或左主干病变、高脂血症及非糖尿病且HbA1c≥5.7%是NSTEMI行PCI非糖尿病患者3年死亡率的独立危险因素(P均<0.05);入院血糖水平、既往心肌梗死病史、入院时Killip分级3~4级和血肌酐浓度是NSTEMI行PCI糖尿病患者3年死亡率的独立危险因素(P均<0.05)(表4)。

表3 患者3年主要不良心血管事件多因素回归分析
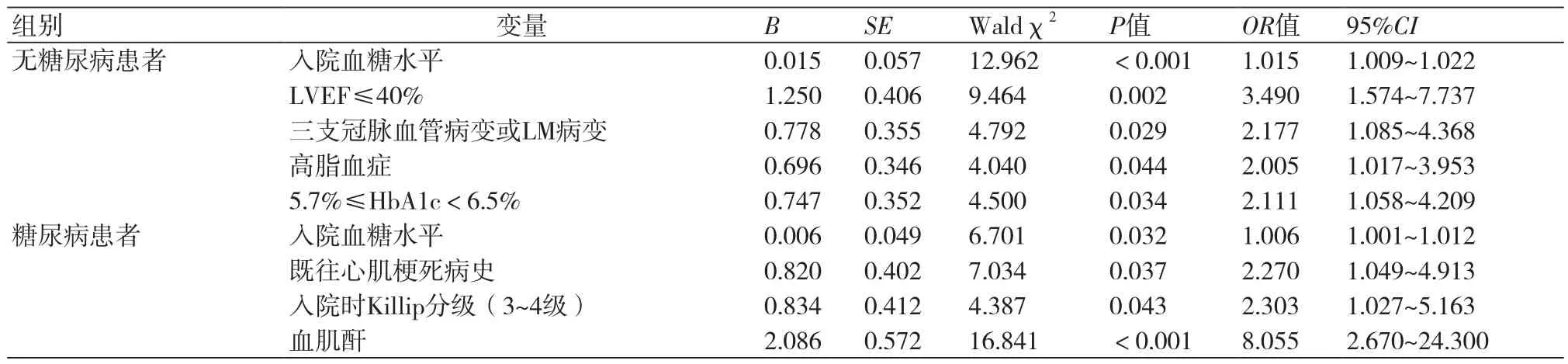
表4 患者3年死亡率多因素回归分析
3 讨论
本研究分析了中国NSTEMI行PCI患者HbA1c水平与长期主要不良心血管事件发生率的关系。结果提示在非糖尿病患者HbA1c≥5.7%与HbA1c<5.7%者3年主要不良心血管事件发生率及死亡率无显著差异,而HbA1c≥5.7%者3年主要不良心血管事件发生率及死亡率均显著高于HbA1c<5.7%者;在糖尿病患者HbA1c≥7.0%不是非STEMI行PCI患者3年主要不良心血管事件发生率及死亡率的独立危险因素。
我国AMI发病率及死亡率呈总体上升趋势,给社会及家庭带来巨大的经济负担。研究显示高血压、高血脂、糖尿病、吸烟、肥胖等均是冠心病的危险因素。糖尿病患者冠心病发病率及死亡率均显著高于非糖尿病患者,考虑可能与高血糖及胰岛素抵抗损害血管内皮功能、加剧炎症反应、影响凝血功能、加剧缺血心肌细胞凋亡、损害缺血预适应、加重心肌再灌注损伤等机制有关。近几年研究显示在AMI患者,无论糖尿病状态如何,入院高血糖均与患者不良预后相关,可作为其不良预后的预测指标,但是,虽然入院血糖水平简单易测,然而其容易受饮食、应激等因素影响,HbA1c水平反应血糖长期控制状况,能否作为AMI患者预后的预测因素仍不清楚,尤其在非糖尿病患者, Timmer等研究显示在非糖尿病急性心肌梗死行PCI患者,随着HbA1c升高患者有较高的心血管死亡率,随访3.3年,且独立于入院血糖水平[11],这与我们的研究结果相似。而Hadjadj等研究显示,HbA1c与AMI后5 d及28 d死亡率无显著相关性[12]。Chan等研究显示在具有急性冠脉综合征的糖尿病患者,随访6个月,HbA1c水平与主要不良心血管事件的发生率无显著相关性[13]。也有研究显示HbA1c水平独立预测长期死亡率[14-16]。
我国目前关于HbA1c水平对AMI患者预后影响的研究有限,且样本量较小,大多集中研究HbA1c水平与死亡率的相关性,分析与主要不良心血管事件发生率相关性的研究较少,且大多没有分别分析对糖尿病患者及非糖尿病患者主要不良心血管事件及死亡率的影响。本研究分别分析了654例非糖尿病NSTEMI行PCI患者及236例糖尿病NSTEMI行PCI患者HbA1c水平与3年主要不良心血管事件发生率及死亡率的相关性。结果显示在非糖尿病NSTEMI行PCI患者,较高水平的HbA1c与长期主要不良心血管事件相关,可能与较高的HbA1c水平患者可能也有较高的心血管风险临床基线特点,这将部分增加非糖尿病患者的长期主要不良心血管事件的发生。此外,长期高血糖通过炎症反应及氧化应激等直接损伤血管内皮,最终导致不良心血管事件的发生[17-19]。
另一方面在对合并有心肌梗死的糖尿病患者其血糖控制标准仍尚无定论,近年关于严格血糖控制对AMI合并糖尿病患者预后影响的研究较多,Selvin等对11 092例有心血管疾病病史的非糖尿病患者随访15年,结果示HbA1c水平与不良心血管事件的发生呈J型曲线相关,HbA1c水平过高或过低均导致全因死亡或主要不良心血管事件发生率增加[5]。Desouza等研究发现,对合并有心血管疾病的糖尿病患者进行连续血糖监测,低血糖水平与心绞痛的发作及动态心电图记录的心肌缺血性改变相关联[20]。总之一系列的研究显示过于严格的控制糖尿病患者的血糖水平可能无助于进一步降低心血管事件的发生率,反而可能因低血糖增加患者死亡率[21-24]。美国心脏病协会(AHA)糖尿病委员会的专家共识指出,正常血糖(4.4~6.1 mmol/L)可以作为参考标值,但可否带来益处尚不明确。本研究发现在糖尿病患者中6.5%≤HbA1c<7.0%组与HbA1c≥7.0%组3年主要不良心血管事件及死亡率无显著统计学差异,这与国内外一些研究一致,可能与①6.5%≤HbA1c<7.0%组低血糖发生率较高,低血糖造成的危害部分抵消了控制血糖可能带来的益处,有研究显示低血糖是危重高血糖患者死亡的独立危险因素[25];②可能与两组血糖控制水平差距较小,持续时间短有关,所以无显著性差异。总之现有研究提示,对于糖尿病患者,避免过于严格的控制血糖导致低血糖及过低的HbA1c水平对心血管系统产生不利影响。

