经内镜鼻胆管引流术与经皮经肝胆管造影引流术用于肝门部胆管癌术前减黄的疗效对比
王小东 王石
胆管癌是胆道系统常见恶性肿瘤,其中约60%~70%为肝门部胆管癌[1],此类患者基础肝功能差,手术危险性高[2]。术前胆管引流是改善围术期肝功能的可靠方案[3],常采用经皮经肝胆管造影引流术(PTCD)或经内镜鼻胆管引流术(ENBD)进行引流,但何种方案更具优势,目前研究结论并不完全一致,如日本研究[4]显示ENBD更具优势,而国内报道[5]显示PTCD具备更高的引流成功率。基于此,本研究拟对比两者用于肝门部胆管癌术前减黄的价值,报告如下。
资料与方法
一、一般资料
纳入2016年1月至2017年12月在内蒙古自治区人民医院接受肝门部胆管癌根治术的120例患者。纳入标准:①手术病理确诊为肝门部胆管癌;②前期行胆管引流术后择期行根治性手术者;③病历资料完整。排除标准:①影像学提示肿瘤远处转移;②术前行经皮脾静脉栓塞等其他处理。
胆管引流术指征[6]:血总胆红素>200 μmol/L;黄疸持续时间>2 周;伴胆道感染;凝血障碍;一般状况较差。
根据术前胆管引流方案,将患者划分为ENBD组(57例)和PTCD组(63例),两组一般资料对比,差异无统计学意义(P>0.05),见表1。
二、手术方案
ENBD:经内镜逆行性胰胆管造影术后,在造影导管引导下插入导丝,退出导管后,经导丝置入鼻胆管至引流位置,出口端暂从口腔引出。另选导管,经鼻腔插入至口腔,在其引导下将鼻胆管从鼻腔引出并固定。
PTCD:B超引导,局麻后经皮经肝穿刺,放置8 F胆道外引流管。引流部位首选预留肝叶单侧引流;对手术方式不确定或单侧引流不充分者,行双侧引流,本研究PTCD组3例行双侧引流。
肝门部胆管癌手术:均应达到根治性切除,即距肿瘤5 mm处切断胆管残端,且病理证实为切缘阴性。
三、观察指标
肝功能指标:分别于胆管引流术前1 d(减黄前)、胆管癌手术前1 d(减黄后)、胆管癌手术后3 d(根治术后)时,检测患者丙氨酸氨基转移酶(ALT)、门冬氨酸氨基转移酶(AST)、总胆红素(TBil)、直接胆红素(DBil)、白蛋白(Alb)水平。
胆管癌根治术效果:观察两组术中效果、并发症、术后住院时间。其中并发症包括胆系感染、胆瘘、肝衰竭、腹腔出血、肺部感染、围术期死亡等。
四、统计学方法

结 果
一、手术情况
两组患者R0切除率、切除范围对比,差异均无统计学意义(P>0.05)。见表2。
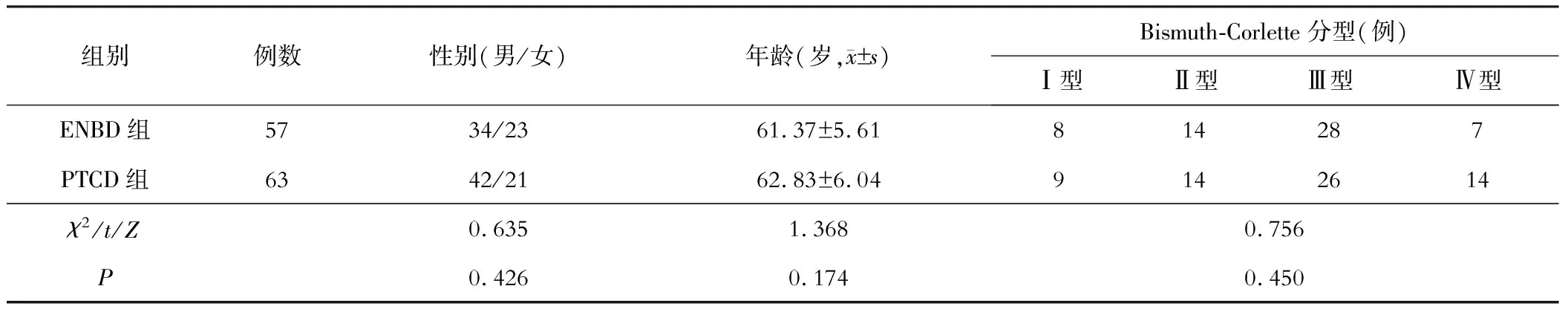
表1 两组患者一般资料对比
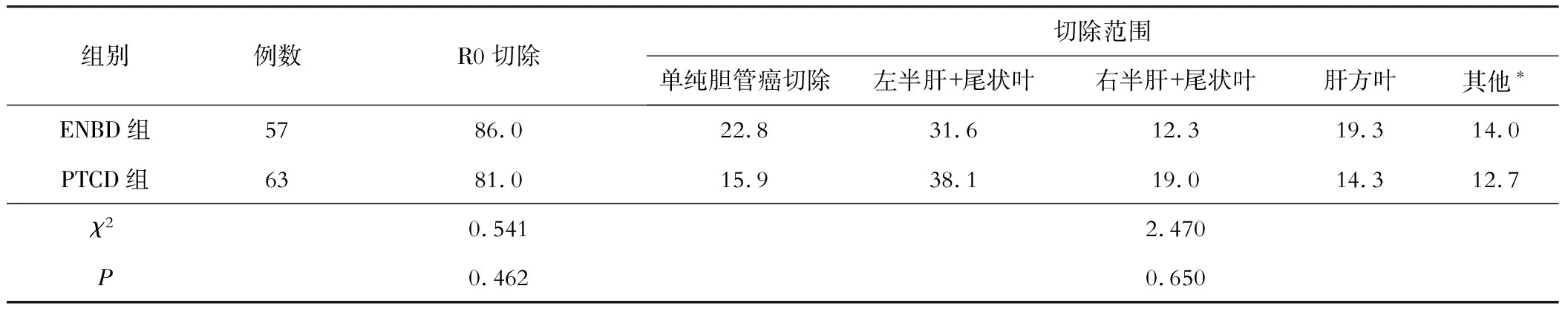
表2 两组手术情况对比(%)
注:*其他包括肝方叶+尾状叶切除(PTCD组5例、ENBD组4例),左三肝+尾状叶切除(PTCD组1例),扩大右半肝+尾状叶切除(PTCD组1例)
二、肝功能指标变化情况
ENBD组胆管持续引流(16.26±5.31) d,PTCD组持续引流(14.32±6.28) d,两组引流时间无明显差异(t=1.817,P=0.072)。
总体对比,患者TBil变化的时间效应、分组效应及时间分组交互效应差异均有统计学意义(F时点=91.245,P<0.001;F组别=12.585,P=0.001;F时点×组别=3.869,P=0.023);DBil变化的时间效应、时间分组交互效应差异均有统计学意义(F时点=173.608,P<0.001;F时点×组别=6.345,P=0.002),分组效应差异无统计学意义(F组别=0.001,P=0.980);ALT变化的时间效应、分组效应差异有统计学意义(F时点=27.393,P<0.001;F组别=8.167,P=0.005),时间分组交互效应差异无统计学意义(F时点×组别=1.952,P=0.145);AST变化的时间效应、分组效应及时间分组交互效应均差异有统计学意义(F时点=80.104,P<0.001;F组别=6.639,P=0.012;F时点×组别=8.916,P<0.001);Alb变化的时间效应差异有统计学意义(F时点=8.584,P<0.001),分组效应及时间分组效应差异无统计学意义(F组别=1.655,P=0.202;F时点×组别=1.819,P=0.165)。
固定时点对比:引流前,两组患者TBil、DBil、ALT、AST、Alb对比,差异无统计学意义(P>0.05);根治术前,ENBD组TBil、DBil、ALT、AST均明显高于PTCD组,差异有统计学意义(P<0.05),两组Alb对比,差异无统计学意义(P>0.05);根治术后,两组TBil、DBil、ALT、AST、Alb对比,差异无统计学意义(P>0.05)。
组内对比:两组患者减黄后,TBil、DBil、ALT、AST均明显下降,差异有统计学意义(P<0.05);根治术后,两组TBil进一步下降,低于减黄前及减黄后,PTCD组DBil明显升高,但仍低于减黄前,两组ALT、AST均明显升高(P<0.05)。
三、两组患者根治性手术效果
两组手术时间、术中出血量、术后住院时间对比,差异均无统计学意义(P>0.05)。见表4。
四、两组围术期并发症情况对比
ENBD组胆系感染发生率明显低于PTCD组,差异有统计学意义(P<0.05)。见表5。
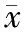
表3 两组患者肝功能指标变化情况(±s)
注:与减黄前对比,*P<0.05;与减黄后对比,#P<0.05

表4 两组患者根治性手术效果
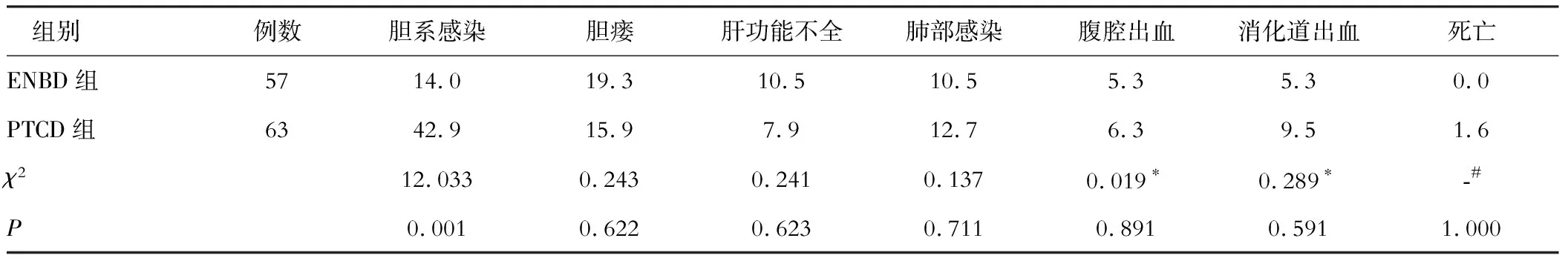
表5 两组患者围术期并发症情况对比(%)
注:*采用连续性校正χ2;#采用Fisher确切概率检验
讨 论
肝门部胆管癌根治术多需要联合肝脏切除,可能造成肝衰竭等并发症,威胁患者生命安全。而患者往往合并梗阻性黄疸,基础肝功能已有明显损伤,不予有效干预,可增加根治性手术风险。胆管引流术能够有效降低胆红素水平、改善围术期肝功能,从而增加根治性手术安全性[7]。
PTCD、ENBD均适用于肝门部胆管癌患者,本研究两组患者经引流手术后,TBil、DBil、ALT、AST均明显下降,说明两种方案均有助于降低胆红素水平,改善围术期肝功能。但何种方案更具优先性,目前尚无一致结论。国外META分析[8-9]认为应该优先选择PTCD术式,并认为其能够获得更好的引流效果,这与本研究结果一致。上述结果的主要机制在于PTCD引流管短粗,方便置管,且便于及时调整,引流更充分,对于左右肝管不连通者,还能够置入多根引流管,以获得更可靠的引流效果。本研究进一步显示,ENBD能够减少胆系感染风险,与部分既往报道一致[10],这可能是因为本研究密切关注ENBD组胆系感染问题,ENBD术中涉及乳头切开、造影剂的反复及过量应用、胰管的机械性损伤等操作,而PTCD术中不需要切开乳头,因此ENBD组潜在的胆系感染风险较高,其胆系感染问题更受关注,这使得实际观察结果中ENBD组胆系感染发生率更低。
本研究对比两种引流方案后患者根治术效果,结果显示两组手术效果无明显差异,说明只要能够有效减黄,两种引流方案对手术安全性的影响并无明显差异,均是安全可靠的。两组患者根治性手术后肝功能酶学指标均明显升高,则是因为手术需要切除部分肝组织,势必影响肝功能。
综上,肝门部胆管癌根治术前进行ENBD或PTCD均能够有效减黄,其中后者减黄效果更可靠,但接受ENBD后胆系感染风险较低。两种方案均有一定的应用价值,需要根据患者实际情况合理选择。

