刺络拔罐联合Bobath技术治疗脑卒中后上肢痉挛48例临床观察
广东省湛江中心人民医院康复医学科,广东 湛江 524045
中国的脑卒中发病率位居世界前列,虽经治疗,仍有许多患者会留下肢体痉挛等后遗症[1]。正常人群中上肢约担负80%以上的日常活动,从神经电生理学角度而言,由于上肢投影在大脑皮质中所占比例较大,脑卒中后对上肢功能损伤更为突出,患者主要临床症状为上肢内侧屈肌肌群占优势的异常屈曲性痉挛,即上肢关节呈现内收、屈曲和内旋状态,使患者不同程度的丧失日常活动能力[2],给患者、家庭及社会带来沉重的疾病负担,目前临床上治疗上肢痉挛状态的方法包括药物、康复疗法、针刺和推拿等,临床实践表明,单独使用一种方法对脑卒中后上肢痉挛状态的治疗效果有限[3],不利于脑卒中后患者的康复,笔者以96例脑卒中后上肢痉挛患者为调查对象,评价刺络拔罐联合Bobath技术的治疗效果。现报告如下。
1 资料与方法
1.1 一般资料 选择2017年1月至2018年4月就诊的脑卒中后上肢痉挛患者96例为研究对象,脑卒中的西医诊断标准按照《中国脑血管病防治指南》[4]进行,中医诊断标准参照国家中医药管理局脑病急症科研组制定的《中风病诊断与疗效评定标准(试行)》[5],痉挛的诊断参考改良的Ashworth痉挛量表[6],患侧上肢痉挛且评级为Ⅰ~Ⅲ级,纳入标准:①年龄≥18岁,性别不限;②意识清楚,能配合治疗及完成随访;③临床资料完整。排除标准:①生命体征不稳定的患者;②因骨折等其他原因导致的运动功能障碍或肌张力异常者;③调查前3个月服用镇静剂或肌肉松弛剂的患者;④精神疾病或语言沟通障碍者。利用SPSS 22.0软件生成随机数字表,随机将96例患者分配至对照组和观察组,每组48例。对照组中男29例,女19例,年龄41~78岁,平均(63.60±9.87)岁,病程22~135 d,平均(86.53±19.20)d;对照组中男27例,女21例,年龄42~77岁,平均(64.19±10.23)岁,病程25~131 d,平均(83.27±21.55)d,两组一般资料比较差异无统计学意义,具有可比性(P>0.05)。该研究方案提交本院伦理委员会,经审查后批准实施,调查对象或其法定代理人签署知情同意书。
1.2 治疗方法 对照组给予常规和对症治疗,针对患者具体情况,参照《中国脑卒中早期康复治疗指南》[7]进行治疗,并进行Bobath康复技术治疗,包括良好肢体体位的摆放、偏瘫肢体的主动和被动活动、体位转移、平衡训练、负重功能训练以及日常生活锻炼等,每次训练约45 min,每周5次,持续3个月。观察组在对照组治疗的基础上给予刺络拔罐治疗,根据患者上肢痉挛的具体情况,使用一次性无菌采血针,对商阳、关冲、少泽穴等穴位进行常规消毒后点刺,每穴挤压出血,出血量为1~2 mL,消毒棉球按压针孔后局部刺络拔罐,使用一次性无菌采血针,选上臂、前臂肌张力增高的屈肌、触诊最硬处和肱二头肌肌腹处由外缘环形向中心针刺,随后给予抽气式拔罐,留罐约5~10 min,起罐后常规消毒,隔天1次,10 d为1个疗程,共治疗3个疗程。
1.3 评价指标 ①改良Ashworth痉挛量表(modified ashworth scale,MAS),用于评价上肢痉挛程度及分级,MAS是目前临床上通用的评测偏瘫痉挛状态的量表,被国内外广泛认可,通过评定被测对象肌张力的变化来判断有无痉挛及其程度,0为无肌张力增加,Ⅰ~Ⅳ肌张力依次增加,Ⅰ为肌张力轻度增加,Ⅳ为挛缩,表示患者受累部分被动屈伸时呈擎缩状态而不能动;②简化Fugl-Meyer运动功能评定量表(Fugl-Meyer upperextremity assessment,FMA)[8],用于评价上肢运动功能,共33个评价项目,得分范围0~66分,得分越高,代表被测对象上肢运动功能越好;③Barthel量表[9]:对患者日常生活行为进行评分,得分范围为0~100分,得分越高,代表被测对象日常生活能力越好。

2 结果
2.1 两组治疗前后MAS痉挛分级的比较 治疗前,对照组中0级、Ⅰ级、Ⅰ+级、Ⅱ级、Ⅲ级和Ⅳ级的例数分别为0、6、12、15、11和4例,观察组中对应级别的例数分别为0、5、14、13、13和3例,两组MAS痉挛分级评定差异无统计学意义(P>0.05)。治疗后,对照组中0级、Ⅰ级、Ⅰ+级、Ⅱ级、Ⅲ级和Ⅳ级的例数分别为3、10、14、11、8和2例,观察组中对应级别的例数分别为9、16、16、4、3和0例,治疗后两组MAS痉挛分级均有改善(P<0.05)。且观察组优于对照组(P<0.05)。见表1。
2.2 两组治疗前后FMA和Barthel得分的比较 治疗前,对照组和观察组的FMA得分分别为(26.75±8.52)和(28.32±9.41),Barthel得分分别为(63.24±17.36)和(61.77±16.50),两组FMA和Barthel得分比较均无统计学差异(P>0.05);治疗后,对照组和观察组的FMA得分分别为(41.97±10.35)和(52.22±11.28),Barthel得分分别为(74.90±17.53)和(82.87±18.59),与治疗前相比,两组FMA和Barthel得分均升高(P<0.05);且观察组高于对照组(P<0.05)。见表2。
2.3 不良反应 观察组在治疗期间出现2例刺络拔罐部位轻微皮下瘀血,约1周后自行缓解,除此之外,两组均未出现过敏反应、胃肠道反应、晕针及其他不良反应。
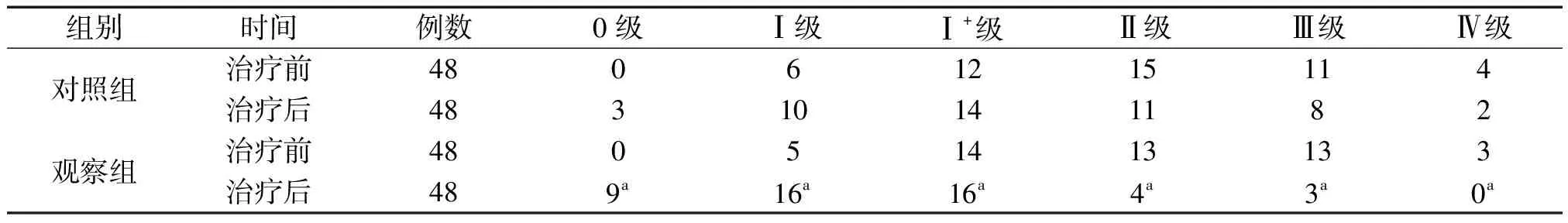
表1 两组治疗前后MAS痉挛分级的比较 (例)
注:与对照组治疗后相比,aP<0.05。
2.3 不良反应 观察组在治疗期间出现2例刺络拔罐部位轻微皮下瘀血,约1周后自行缓解,除此之外,两组均未出现过敏反应、胃肠道反应、晕针及其他不良反应。

表2 两组治疗前后FMA和Barthel得分比较 (分,
注:与同组治疗前相比,aP<0.05;与对照组治疗后比较,bP<0.05。
3 讨论
目前有关脑卒中后上肢痉挛的详细机制尚不明确,一般认为,脑卒中后肢体痉挛性瘫痪可能与大脑皮层损伤后对低级中枢的控制功能降低有关,使脑卒中患者肢体呈高痉挛状态[10]。祖国医学对脑卒中后上肢痉挛有相应描述,属于中医学“痉证”“拘挛”范畴,认为手屈曲而不能伸直,其病位在筋,即认为经筋是痉挛主要病位,并认为气血瘀滞并留滞于筋络,筋络失养,瘀血内结、血行不畅、筋脉失养所致,致脑卒中后患者肢体处于痉挛状态[11]。
本研究结果表明,对照组给予Bobath技术对改善患者上肢痉挛程度、运动功能及日常生活行为能力均有良好作用,Bobath技术又被称为神经发育治疗技术,是临床上治疗神经系统疾患,尤其是中枢神经系统损伤引起的运动障碍等疾病最有效的方法之一[12]。脑卒中后,由于患者中枢神经系统受到损伤,患者感觉到由异常的体位、姿势和动作传入的异常感觉,Bobath技术强调通过关键点的控制及反射抑制模式来抑制痉挛,利用正常的自发性姿势反射和平衡反应来调节肌张力,帮助患者逐步脱离痉挛模式,诱发正常的运动反应。因此,Bobath技术对促进脑卒中后上肢痉挛患者的主动运动,对克服痉挛、积极降低肌张力、减少肢体残疾和促进康复有明显的实用价值[13]。韩振翔等[14]的调查也认为,Bobath技术具有良好的治疗效果,与本研究类似,本研究中观察组给予刺络拔罐联合Bobath技术,治疗后观察组治疗效果优于对照组,且未出现严重不良反应,提示刺络拔罐联合Bobath技术比单一Bobath技术效果更优,安全性可以接受,拔罐古称“角法”,在古籍中即有记载,而刺络放血可以起到通畅气血、调节脏腑的作用,有报道认为刺络拔罐具有祛瘀生新、散结通络之功效[15],加之火罐的吸附力,对患者起温通经脉、通络止痛之功,从而达到治疗疾病的目的[16]。
综上所述,刺络拔罐联合Bobath技术对脑卒中后上肢痉挛具有一定疗效,但由于本研究的调查时间较短,长期的疗效有待将来进行多中心随机对照试验进一步验证。

