300例HPV、TCT及病理检测结果分析
杜洪岩 肖明明
【摘要】 目的 探讨300例妇科就诊患者的人乳头瘤病毒(HPV)、液基细胞学(TCT)检测及阴道镜活检结果, 进一步强调TCT与HPV联合检测在宫颈癌早期筛查中的临床价值。方法 回顾性分析
300例妇科就诊患者的HPV、TCT及病理检测结果。结果 TCT和HPV检测均为阳性患者的低级别鳞状上皮内病变及以上的检出率均最高, TCT和HPV检测均为阴性的患者中无一例病变为浸润性鳞状细胞癌, 且HPV阳性均为高危亚型阳性。本研究中123例患者为HPV16或18亚型阳性, 均接受了阴道镜活检, 结果显示当TCT为阴性时, 正常及良性宫颈炎所占比例为49.15%(29/59);当TCT为阳性时, 高级别鳞状上皮内病变所占比例为53.13%(34/64)。结论 TCT联合HPV检测可以有效提高对高级别宫颈病变的诊断效能。
【关键词】 人乳头瘤病毒;液基细胞学;检测结果
DOI:10.14163/j.cnki.11-5547/r.2019.27.028
在全球, 宫颈癌仍然是当代严重威胁女性健康的恶性肿瘤之一, 且有年轻化趋势, 引起社会各界的重视[1, 2]。据发达国家多年的经验表明, 通过筛查、早期诊断及治疗降低宫颈癌的发病率和死亡率已成为全球的共识, 开展宫颈癌的防治工作已成为国家和地区的公众卫生形象和医疗公平的一个标志。纵观发达国家近百年对宫颈癌的防治史, 人类经历了探索并逐步完善的历程。至今对宫颈癌筛查、诊断和治疗的方法仍在被广大学者不断更新。HPV和TCT检测在宫颈癌前病变及宫颈癌诊断中均具有一定的临床疗效, 但其单独应用所获得的诊断结果并不十分理想[3]。本文对300例妇科就诊患者同时行HPV、TCT检测及阴道镜活检, 明确了HPV和TCT联合检测可有效提高对高级别宫颈病变的诊断效
能[4]。现报告如下。
1 资料与方法
1. 1 一般资料 回顾性分析2017年1月~2018年11月于本院行TCT、HPV检测及阴道镜活检的妇科就诊患者300例的检查结果。患者年龄21~71岁。患者有白带异常、接触性阴道出血等临床症状, 排除经期、有子宫手术史及子宫切除史患者。要求患者在检查前3 d内禁止使用任何阴道内药物, 且不进行阴道冲洗等操作, 24 h内禁房事。
1. 2 检测方法 ①HPV检测:先运用阴道扩张器将宫颈暴露出来, 擦拭掉宫颈口的黏液, 然后向宫颈口放入宫颈刷, 使刷子按顺时针方向旋转3~5圈, 再取出放置于盛有细胞保存液的样本容器中, 并在管口处将多余的刷柄折断, 将刷头留在样本管中, 随后采用导流杂交法进行HPV分型检测。根据美国阴道镜和宫颈病理学会指南, HPV亚型为16或18阳性时, 即可进行阴道镜活检。②TCT检测:脱落细胞采集方法同HPV检测, 之后通过制片机将脱落细胞制成薄片进行染色处理, 随后接受镜检。③阴道镜活检:在阴道镜下选取标本, 对于无异常者行常规性取移行带3、6、9、12点检查, 对于异常者则行异常区域多点取材检查, 以其病理结果作为本次研究的金标准。
1. 3 观察指标 观察并分析TCT和HPV检测、阴道镜活检结果, 分析HPV16或18亚型阳性与TCT检测、阴道镜活检结果。①HPV检测诊断标准:共检测了15种高危亚型及6种
低危亚型, 其中1个型别或>1个型别阳性均判断为阳性。②TCT检测诊断标准:根据2004年阴道细胞学的分类及报告细则(TBS) 系统进行诊断, 包括未见上皮内瘤变及恶性细胞、非典型鳞状上皮细胞——不能明确意义、非典型鳞状上皮细胞——不能除外高度病变、低度鳞状上皮内病变、高度鳞状上皮病变以及原位癌。TCT检测结果为非典型鳞状上皮细胞——不能明确意义及以上为阳性。③阴道活检诊断标准:根据第4版世界卫生组织(WHO)女性生殖器官肿瘤组织学分类, 分为正常及良性宫颈炎、低级别鳞状上皮内病变、高级别鳞状上皮内病变以及浸润性鳞状细胞癌, 低级别鳞状上皮内病变及以上属于阳性。
2 结果
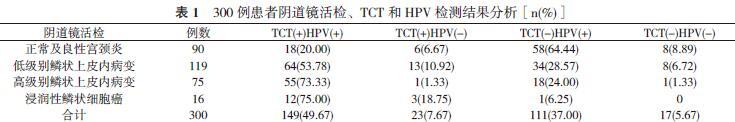
2. 1 阴道镜活检、TCT和HPV检测结果分析 TCT和HPV检测均为阳性患者的低级别鳞状上皮内病变及以上的检出率均最高, TCT和HPV检测均为阴性的患者中无一例病变为浸润性鳞状细胞癌, 且HPV阳性均为高危亚型阳性。见表1。
2. 2 HPV16或18亚型阳性与TCT检测、阴道镜活检结果分析 本研究中123例患者为HPV16或18亚型阳性, 均接受了阴道镜活检, 结果显示当TCT为阴性时, 正常及良性宫颈炎所占比例为49.15%(29/59);当TCT为阳性时, 高级别鳞状上皮内病变所占比例为53.13%(34/64)。
3 讨论
TCT和HPV检测是目前早期宫颈癌及癌前病变筛查的主要方法。因其各有优缺点, 往往联合使用。
本文表1中显示TCT(-)HPV(+)的患者中64.44%为正常及良性宫颈炎, 这是因为HPV检测存在敏感性高、特异性低的缺点[5]。HPV检出阳性本身不是一种疾病, 应该只作为宫颈癌预防计划的一部分才有意义, 而且HPV感染的良性病变非常普遍, 阳性及阴性的预测往往给患者造成很大的心理压力。阳性应该针对高级别鳞状上皮内病变或更严重的病变而设定, 避免给成千上万的女性错误地贴上高危癌变风险的标签[6-8]。表1中TCT(-)HPV(+)的患者中有18例高级别鳞状上皮内病变及1例浸润性鳞状细胞癌检出。究其原因一方面TCT检测的判读结果较依赖病理医师经验, 另一方面由于最初病灶小, TCT检测的筛查方法敏感性相对较低, 再者部分癌靠近宫颈管侧, 所以癌前病变的诊断常常被延误[9, 10]。
HPV16和18为两种最常见的致癌亚型。美国阴道镜和宫颈病理学会指南对≥30岁女性宫颈细胞学阴性而HPV16或18亚型检测阳性的女性, 推荐直接做阴道镜活检。本文研究结果显示, 近半数的患者为正常及良性宫颈炎, 而当TCT结果为阳性时, 高级别鳞状上皮内病变检出率明显升高。因此HPV和TCT联合检测能更好地筛选高级别鳞状上皮内病变, 降低创伤。HPV检测敏感性较高, 在有规律筛查的人群中, 仍有些人在筛查间期发生病变, 这部分人即可通过更加敏感的筛查方法而发现病变, 但特异性较低, 尤其在较年轻女性中因為有较高的瞬时感染;TCT检测以较高特异性、较低敏感性的特点对HPV检测是一个完美补充。再者HPV检测的阴性预测值较高, 使得筛查间隔期能安全地延长, TCT检测阳性预测值较高, 减少了相继阴道镜检查而产生费用。
综上所述, HPV和TCT联合检测应用于早期宫颈癌及癌前病变检测中, 科学准确而又经济高效, 具有较好的临床使用价值。
参考文献
[1] 姜伟丽. 阴道镜下活检、TCT及HPV检测诊断宫颈病变的临床价值. 深圳中西医结合杂志, 2017, 27(18):86-87.
[2] 周晖, 刘昀昀, 林仲秋. 《2017NCCN宫颈癌临床实践指南》解读. 中国实用妇科与产科杂志, 2017, 33(1):100-107.
[3] 高华玲, 尹德娥, 杜杰, 等. TCT和HR-HPV-DNA检测在宫颈癌和癌前病变筛查中的临床价值. 标记免疫分析与临床, 2017, 24(10):1115-1118.
[4] 姚有娣, 程易凡, 王丹凤, 等. 宫颈液基薄层细胞学检测与人乳头瘤病毒检测对宫颈癌诊断的效用评价. 中国性科学, 2016, 25(2):44-47.
[5] 李莉, 陈汶, 杨欢, 等. HPV检测技术在宫颈癌中的研究进展. 癌症进展, 2018, 16(3):278-281.
[6] 周燕. HPV、TCT检查联合阴道镜下活检用于宫颈癌筛查的应用效果分析. 中国实用医药, 2014, 9(2):69-70.
[7] 秦英明, 张秀菊, 王维, 等. TCT、HPV-DNA联合阴道镜检查在宫颈病变诊断中的应用价值. 中国性科学, 2016, 25(7):45-47.
[8] 孟敏, 张林丽, 杨晓东. 妇科HPV、TCT及小组织活检三联合诊断宫颈癌的临床应用分析. 中国医药指南, 2016, 14(3):82-83.
[9] 程丽华. HPV与宫颈病变的相关性及其分型检测与TCT联合筛查宫颈病变的研究. 大连医科大学, 2014.
[10] 高俊丽. TCT联合阴道镜宫颈活检在宫颈癌筛查中的应用. 临床医药文献电子杂志, 2018, 5(86):78.
[收稿日期:2019-02-26]

