踝关节融合术在治疗终末期踝关节创伤性关节炎的临床观察
赵大伟 姚太顺 孟宪杰 穆 岭 郭跃生
(1 河南省洛阳正骨医院——河南省骨科医院足踝外一科,河南 洛阳 471002;2 国家名老中医孟宪杰传承工作室)
踝关节创伤性关节炎患者伴有严重关节疼痛、患肢畸形、功能受限等临床症状,这也是导致患者就诊的重要原因[1]。终末期踝关节炎患者跖屈、背伸活动受限,且常有内、外翻畸形和步态改变,出现明显关节功能障碍。目前关节融合术仍是终末期踝关节疾病的有效治疗方式,它能够有效终止病变、纠正畸形、缓解疼痛、稳定关节及改善功能,从而提高患者生活质量[2]。目前,对终末期踝关节创伤性关节炎主要采用踝关节融合术及关节置换术治疗,2种术式的疗效无明显差异,但关节置换术费用相对较高,且术后会出现一些严重并发症[2]。故踝关节融合仍是终末期踝关节创伤性关节炎的常用的术式。本研究对2012年7月-2017年6月我院收治31例终末期踝关节创伤性关节炎患者采用踝关节融合术治疗,获得良好的疗效,现报告如下。
临床资料
1 一般资料:收集2012年7月-2017年6月我院收治的终末期踝关节创伤性关节炎患者31例。患者选择标准:均有踝关节压痛、肿胀、背伸和跖屈受限;存在行走距离受限;X线、MRI检查可见关节间隙变窄或接近消失,关节面破坏严重并伴有大量骨质增生。排除标准:胫骨或距骨有明显骨缺损者;存在凝血功能障碍者;全关节置换术失败者。31例患者中,男19例,女12例;年龄26-70岁,平均年龄为(44.3±4.2)岁;病变部位:左踝13例,右踝18例;有踝关节骨折或脱位病史21例,继发于距骨骨折6例,有踝关节不稳3例。
2 手术方法:所有患者均采用硬膜外麻醉,健侧卧位或仰卧位,踝关节下垫以沙袋,方便手术,常规消毒、铺巾,根据患踝关节病变和畸形情况选择适宜手术入路及固定方式。内侧无病变或较轻,外侧皮肤条件良好,整体力线尚可者选外侧入路(11例)。外侧无病变或较轻;内侧畸形较重或骨质增生明显,影响力线或融合者选内侧入路和固定(5例)。外侧皮肤条件不理想或内侧、外侧均需手术处理采用前方入路(9例)。前方皮肤条件不理想,或选择双侧微小切口,或内外侧皮肤条件允许且均需手术处理者采用内侧+外侧入路(6例)。术中充分清理关节周围增生骨赘,松解周围软组织,纠正畸形,刮除关节面表层骨质,接骨板或空心钉固定。踝关节均融合在背伸中立位,术毕,留置1根引流条,充分止血后逐层缝合。短腿后托支具或石膏固定。
3 术后处理:术后常规抗生素治疗3-5天,抬高患肢,患肢支具固定4-6周,指导患者进行髋关节、膝关节及足趾等屈伸功能锻炼。术后1,3,6,12个月复查X线片,观察关节融合情况决定负重行走时间。
4 观察指标:观察患者术前、术后半年及12个月时踝关节总活动度(TPM)、疼痛程度、生活质量变化情况。疼痛程度用疼痛视觉模拟评分法(VAS)[3]评定。生活质量采用SF‐36量表[4]进行评定。关节功能变化采用美国矫形足踝协会(AOFAS)评分系统[5]进行评定。
5 疗效评定:随访12个月时进行疗效评定。优:没有疼痛感,无跛行,能正常工作,复查X线提示骨性融合;良:有轻微疼痛感,偶有跛行现象,工作受一定影响,复查X线提示骨性融合;可:有明显疼痛感,但可忍受,跛行现象,正常工作影响较大,X线片显示骨性融合;差:疼痛感难以承受,复查X线提示骨性未融合[6]。

7 结果
7.1 一般情况:本组31例患者手术时间为78-175分钟,平均(124.9±24.1)分钟;术中出血量为22-82ml,平均(51.7±18.2)ml。获得骨性愈合时间为术后7-15周(10.9±2.1)周。无切口感染、下肢深静脉血栓形成等并发症发生。1例术后继发相邻关节关节炎,出现中度疼痛,给予局部封闭、支具鞋等保守治疗得以减轻。
7.2 术后6个月、术后12个月关节功能、疼痛程度及生活质量改善情况:术后6个月、术后12个月TPM、AOFAS评分、SF-36评分均明显高于术前,VAS评分明显低于术前(P<0.05);术后12个月TPM、AOFAS评分、SF-36评分均明显高于术后6个月,VAS评分明显低于术后6个月(P<0.05),见表1。
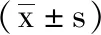
表1 术后6个月、术后12个月关节功能、疼痛程度及生活质量改善情况
注:与术前比较aP<0.05,与术后6个月比较,bP<0.05。
7.3 疗效情况:31例终末期踝关节创伤性关节炎患者经踝关节融合术治疗后,其中优20例,良9例,中2例,优良率为93.5%。
讨 论
踝关节创伤性关节炎因创伤后骨折端对位对线不良,致使关节承重面倾斜或关节面不平整,造成关节面磨损、关节软骨损害等而使软骨下骨质硬化、增生、坏死,同时会引起滑膜及关节囊炎症、滑液渗出而产生疼痛[7]。终末期踝关节创伤性关节炎采用保守治疗的效果并不理想,手术治疗是其首选治疗方法,主要术式为人工踝关节置换术和踝关节融合术[8]。
人工踝关节置换术治疗踝关节创伤关节炎,能有效减轻患者疼痛感,促进其术后运动功能恢复,是终末期踝关节创伤性关节炎的有效方法之一。但人工踝关节置换术有严格的适应证、禁忌证,还会产生骨折、脱位、假体松动、神经损伤等并发症,存在较高的翻修率[9]。有研究表明,踝关节融合手术治疗终末期踝关节创伤性关节炎的疗效与人工踝关节置换术相当[10]。对终末期踝关节创伤性关节炎,踝关节融合术尤其适用于有畸形、下肢严重对位对线不良或年轻患者,其疗效确切,因此是目前此类疾患治疗的首选[11]。踝关节融合术有外固定架固定、髓内钉固定、骨螺钉固定等融合术式。内固定融合术融合率高,并发症少,患者有较好的耐受力[12]。本组31例终末期踝关节创伤性关节炎患者均采用踝关节融合术治疗,因患者踝关节有大量骨质增生及畸形和严重对线不良,故手术入路采用不同切口入路,以便充分清理踝关节,纠正畸形,提高融合率。有学者采用前侧切口入路行踝关节融合术治疗踝关节严重损害患者20例,术后AOFAS 评分为(85.2±6.0)分,明显高于术前的(27.6±17.7)分[13]。张武[14]根据踝关节病变情况,以不同入路对39例创伤性关踝节炎患者行关节融合术治疗,术后12个月时患者AOFAS评分为(82.1±4.5)分,较术前的(52.9±4.3)分明显改善。因此认为,踝关节融合术是踝关节创伤性关节炎的较好的一种术式。本研究结果显示,术后6个月、术后12个月TPM、AOFAS评分、SF-36评分均明显高于术前,VAS评分明显低于术前(P<0.05);术后12个月TPM、AOFAS评分、SF-36评分均明显高于术后6个月,VAS评分明显低于术后6个月(P<0.05),提示踝关节融合术治疗终末期踝关节创伤性关节炎能较好的改善患者的TMP,减轻疼痛程度,改善其踝关节的功能,提高患者的生活质量。对本组踝关节融合术治疗终末期踝关节创伤性关节炎,笔者认为需注意融合的位置,建议为:(1)踝关节背屈中立位;(2)距骨后移0-1cm;(3)外旋5°-10°;(4)外翻0°-5°;(5)尽可能避免内翻。这一融合位置能尽可能的发挥距下关节和跗中关节的代偿功能,使患肢关节功能与正常相近。
总之,踝关节融合术能有效减轻终末期踝关节创伤性关节炎患者的疼痛,提高其活动度,纠正畸形,改善功能,提高其生活质量,因此是目前治疗终末期踝关节创伤性关节炎的良好选择。

