评价后路微创治疗胸腰段脊柱骨折并脊髓损伤的近远期疗效
卢生伟 贺新宁 杜志勇 张水清 郭 伟 罗 璇 袁 赞 廖维峰
( 湖南省株洲市中医伤科医院脊柱科 , 湖南 株洲 412007 )
胸腰段脊柱骨折并脊髓损伤是临床常见的骨科疾病,骨折多发生于胸11-腰2段,由于其易致脊髓、马尾神经损伤,故常伴有脊髓损伤,该病不仅影响患者正常机体功能,还会导致不同程度瘫痪,严重影响患者生活与心理健康[1]。临床治疗胸腰段脊柱骨折伴脊髓损伤主要与纠正畸形、缓解脊髓压迫、保持脊柱稳定性为主,手术为常用治疗手段,可有效降低致残率及致死率[2]。由于该病的主要病因是来自椎管前方的压迫,仅仅采用椎板减压效果并不理想,甚至还会在某种程度上破坏脊柱稳定性,进而加重脊髓神经的损害,因此目前临床尚无统一的手术途径及方法。本研究则主要评估后路微创治疗胸腰段脊柱骨折并脊髓损伤的临床疗效,并以前路治疗为对照,观察2种入路方式治疗胸腰段脊柱骨折并脊髓损伤的效果以及对伤椎高度、Cobb’s角、腰痛症状的影响,现报告如下。
临床资料
1 一般资料:选取我院2014年3月-2018年5月收治的136例胸腰段脊柱骨折并脊髓损伤患者为研究对象,纳入标准:诊断符合《实用骨科学》[3]及《骨与关节损伤》[4]中相关诊断标准;具有明确的外伤史;经X线检查示,胸腰段椎体骨折,活动受限;CT、MRI检查示:椎管狭窄或骨块占位,伴有脊髓神经损伤;依据美国脊髓损伤学会分级标准(ASIA)分级为B、C、D级损伤;单节段脊柱骨折,骨折节段分布于胸11-腰2;受伤至手术时间不超过7天;患者病例资料完整,并同意将病例资料用于本研究。排除标准:病理性骨折;陈旧性骨折;骨质疏松性骨折;强直性脊柱炎伴发的骨折脱位;多节段骨折;未成年病患;心血管、免疫系统等严重系统性疾病;无法耐受手术或手术禁忌证患者;哺乳期或妊娠期妇女;精神疾患;肝、肾功能严重损伤。以手术方式不同将以上研究对象分为前路组和后路组,其中前路组60例,男性40例,女性20例;年龄25-58岁,平均(41.31±6.34)岁;受伤至手术时间2-7天,平均(4.86±1.74)天;ASIA分级:B级14例,C级26例;D级20例;骨折椎体节段:T11段14例;T12段16例,L1段18例,L2段12例。后路组76例,男性42例,女性34例;年龄25-60岁,平均(42.12±7.28)岁;受伤至手术时间2-7天,平均(4.92±1.81)天;ASIA分级:B级19例,C级32例;D级25例;骨折椎体节段:T11段18例;T12段20例,L1段22例,L2段16例。经统计学分析2组在性别、年龄、病程、分型、骨折分布方面比较具有均衡性(P>0.05)。
2 方法:(1)前路微创治疗。患者行气管插管全身麻醉,取右侧卧位。沿12肋走势向下、向前弧形取切口开放至左侧髂前上棘部分,完成12肋骨与深浅筋膜分离并切除,结扎处理12肋间分布的血管、神经组织,适当力度推开胸膜组织,切开腹部切口肌肉,充分暴露腹膜,将膈肌、腹膜、胸膜牵向中线保护,充分显露L1、L2、T12,与上下正常椎间孔连线于伤椎前开一宽度在8-10mm的骨槽,以骨槽为基准,将椎体螺钉从伤椎处打入体内,将椎间盘组织以及干净的碎骨块一并清除彻底,实行前方减压处理。确认无误后自相邻上椎体及下椎体打入椎体螺钉,并安装前路内固定矫形器械,并对脊柱后凸以及侧凸进行矫正,植骨。逐层关闭,置入引流管、缝合。(2)后路微创治疗。患者行气管插管全身麻醉,取俯卧位。借助C型臂X线机在患者体表定位,用记号笔在患者体表标记确定伤椎相邻的上下2个或4个椎体椎弓根的位置,在C型臂X线机透视下沿椎弓根“泪眼”外上缘处插入导针,正侧位透视定位准确,然后经皮微创打入椎弓根螺钉于伤椎相邻的上下2个或4个椎体椎弓根处,以伤椎为中心取腰背正中做一长约3cm小直切口,逐层切开同时小心分离处理,暴露伤椎椎体及上下关节突关节于术野,切除伤椎椎板,将L型推杆放入椎管之内,推顶复位突入椎管内骨折块(根据骨折情况,有时不做小切口减压,而直接装连接棒撑开复位,椎管内骨块带动前后纵韧带及纤维环等组织的充分伸展和牵张,带动了进入椎管的椎体后缘骨块复位,使椎管有效减压),完全解除受压状况,将椎弓根钉与连接棒链接处理,以撑开器撑开辅助复位操作,矫正处理脊柱侧凸以及后凸畸形,再次借助C型臂X线机查看并确认无脊髓受压、内固定牢固且位置正确,冲洗切口并止血、逐层关闭缝合。
3 观察指标:(1)比较2组的术中出血量、手术时间、住院时间等相关手术指标;(2)于手术前及术后3个月通过X线片对2组患者测量伤椎高度、伤椎Cobb’s角;(3)分别于手术前及术后3个月采用ASIA评分标准评价2组患者的触觉评分及运动评分,分值越高表明椎体恢复情况越良好。采用视觉疼痛模拟评分(VAS)评价2组手术前及手术后3个月的腰痛情况,分值越高表明疼痛越严重。(4)术后进行为期3个月的随访,采用电话随访或门诊随访的方式以1次/月的频率进行,比较2组的并发症及复发情况。

5 结果
5.1 2组手术相关指标比较:后路组的术中出血量、手术时间及住院时间均显著短于前路组(P<0.05),见表1。
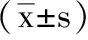
表1 2组手术相关指标比较
5.2 2组伤椎高度、伤椎Cobb’s角比较:手术前,2组的伤椎高度、伤椎Cobb’s角比较无显著差异(P>0.05),手术后3个月,2组的伤椎高度、伤椎Cobb’s角均有增大,但2组比较无显著差异(P>0.05),见表2。
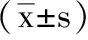
表2 2组伤椎高度、伤椎Cobb’s角比较
5.3 2组触觉、运动评分及VAS评分比较:手术前,2组的触觉、运动评分及VAS评分比较无显著差异(P>0.05),手术后3个月,2组的触觉、运动评分均有升高,VAS评分均有降低,但2组的触觉、运动评分比较无显著差异(P>0.05),后路组的VAS评分显著低于前路组(P<0.05),见表3。
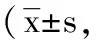
表3 2组触觉、运动评分及VAS评分比较分)
5.4 2组并发症及复发情况比较:截止至随访终点,2组均未有严重并发症及复发患者。
5.5 典型病例分析:见图1-8。




图①-⑧为后路微创手术治疗胸腰段脊柱骨折并脊髓损伤病例
图①②为L1椎爆裂性骨折并脊髓损伤术前腰椎正侧位片,椎体前缘压缩约2/3左右;图③为术前腰椎CT横断位片,椎管Ⅰ-Ⅱ°狭窄;图④ 为术前腰椎MRI矢状位T2抑脂像,脊髓明显受压;图⑤⑥为L1椎爆裂性骨折术后腰椎正侧位片,伤椎高度恢复良好,后缘骨片已基本减压复位;图⑦⑧为术前皮肤体表定位及术后手术缝合切口图片,出血少,损伤小,术后病人恢复快。
讨 论
胸腰椎是人体活动力较为集中的地方,因此极易发生脊柱骨折,同时易出现脊髓损伤等多种并发症,脊髓损伤应及时采取治疗,可有效提高临床效果,并降低相关并发症的产生,恢复患者肢体及神经功能。手术治疗是临床治疗该病的通用手段,能够较好地缓解脊髓压迫、促进骨折愈合,提高患者术后脊髓神经恢复的几率,让患者不完全丧失生活自理能力乃至劳动能力。前路手术是既往临床较为常采用的手术方式,其可直接纠正脊柱畸形、稳定性较高;同时,该方式减压彻底,有助于脊柱脊髓功能的恢复;另外,其通过椎间加压使得承受力分散。但前路手术却依然具有操作复杂、手术时间长、创伤大、出血多、钉棒折断、假关节形成、脊髓损伤加重、术后畸形、肺不张、胸腔积液等并发症及缺点。基于此,后路微创手术则具有操作简单、创伤小、出血量少等优点,虽然既往相关研究表明[5-6],后路手术方式难以清除骨折碎块,因而难以缓解脊髓前方的压力,但随着医学技术的日益进步,后路微创手术可有效完成后路减压、复位及固定。并且,经椎弓根钉杆或钉棒系统真正达到三维复位固定,固定节段短,固定力量强,椎体高度恢复满意,同时带动前后纵韧带及纤维环等组织的充分伸展和牵张,带动了进入椎管的椎体后缘骨块复位,使椎管有效减压[7]。同时由于微创特点,对患者机体损伤较小,利于患者术后康复。
本研究结果显示,后路组的术中出血量、手术时间及住院时间均显著短于前路组,猜测原因是后路手术方式具有手术创伤小、操作简单等优点,因此术中出血量少,利于患者术后康复,缩短住院时间,加快康复进程;手术后3个月2组的伤椎高度、伤椎Cobb’s均有增大,提示2组术后均有明显恢复,且2组比较无显著差异,说明2种手术入路方式具有良好效果,可显著纠正患者的脊柱骨折后凸畸形;同时术后2组的触觉、运动评分均具有显著改善,且改善幅度无明显差异,提示2种入路方式均能有效改善患者的神经功能,有助于术后的活动锻炼与康复;另外,本研究结果还显示,后路组的VAS评分改善明显优于前路组,说明后路微创手术能够有效缓解患者术后的疼痛症状,认为与该手术方式创伤小、出血量少等优势具有一定关系;2组术后均无复发及显著并发症,说明2种入路方式均具有一定安全性及有效性,能够有效改善远期预后。
综上所述,后路微创治疗胸腰段脊柱骨折并脊髓损伤与前路手术方式一样具有较好的近期疗效与远期预后,同时后路微创手术还具有操作简单、创伤小、出血量少等优势,并能有效缓解患者术后疼痛症状。

