CT虚拟结肠镜在筛查结直肠癌中的应用价值分析*
新疆维吾尔族自治区喀什地区第一人民医院医学影像科(新疆 844000)
戴国朝 买合米提江·达莫拉艾比布拉江·木台力甫
阿里木江·阿布都凯尤木
阿布都克尤木江·阿布力孜
相关临床研究显示,对于早期的结直肠癌其病变主要局限于结直肠的黏膜及黏膜下层,且对于早期直肠癌患者而言,缺乏典型的临床症状,故早期主动诊断者少[1-2]。结合以往临床研究可知,既往临床上对于结直肠癌的传统检查手段为常规纤维结肠镜(conventional colonoscopy,CC)和消化道造影检查,但有研究显示,上述检查存在一定的假阳性现象[3-4]。近年来,随着影像学技术的不断进步和发展,有CT虚拟结肠镜(computed tomography virtual colonoscopy,CTVC)在临床上被逐渐引用,为进一步探讨CTVC在结直肠癌中的应用价值[5-6]。本文主要对78例结直肠癌患者的临床病例及影像学资料进行回顾性分析,具体报道内容如下。
1 资料与方法
1.1 一般资料将2016年5月至2018年8月于我院就诊的78例结直肠癌患者作为研究对象,其中男42例,女36例,年龄36~80岁,平均年龄为(54.62±6.30)岁。纳入标准:(1)所有患者入院完善相关准备后均行手术治疗且术后均行病理学检查证实为结直肠癌[7];(2)所有患者入院后均可完成CC、结肠气钡双重对比造影(DCBE)和CTVC检查;(3)所有患者及其家属均知情本研究并签署知情同意书。排除标准:(1)合并心血管及原发性肝肾功能障碍者;(2)存在处结直肠癌外存在其他消化系统疾病者;(3)临床病例及影像学资料不完整或缺乏准确性者。
1.2 检查方法
1.2.1 CC检查:所有受检者均口服硫酸镁或甘露醇,或对受检者进行灌肠清洁,确保患者肠道符合检查要求。随后利用奥林巴斯H260AI电子肠镜进行检查,检查包含直肠指回肠末端,但一些受检者存在肿块过大、肠腔狭窄等情况,导致镜身无法通过,因此只能检查到病变位置。当发现病变后,需要利用钳出3~5块组织,常规经甲醛固定,HE 染色等,利用光学显微镜进行组织病理学检查,明确组织学类型。
1.2.2 DCBE检查:所有患者作气钡双对比检查前三天半流质饮食,检查前一天晚上服泻剂,在无梗阻时也可采用清洁灌肠。检查方法:所有患者取俯卧位,头低足高。插入肛管后注入300~500ml双对比钡剂,当钡首到达脾曲时,改变体位。取右侧卧位,开始注气约800ml,变换体位进行观察。注意对各段结肠采取不同体位,使结肠气钡对比良好。
1.2.3 CTVC检查方法:所有患者检查前将60%泛影葡胺20ml溶解于520ml温开水,配制成3.0%泛影葡胺540ml,均分为6等份,90ml/份。CT检查前1天志愿者低纤维、低残渣饮食,如白粥、面条。早上起床后喝水量300ml,尽量排空大便。9:00早餐、14:00中餐、21:00晚餐后,01:00睡觉前分别口服3.0%泛影葡胺90ml,分4次标记肠内容物。每餐后喝水量300ml,全天喝水量2000ml。CT检查当天早上起床后喝水量300ml,尽量排空大便。9:00早餐后口服3.0%泛影葡胺180ml,第5次标记肠内容物。早餐后喝水量300ml,11:00喝水量600ml。CT扫描:采用Siemens公司SOMATOM Definition Flash双源能谱CT机对全腹进行容积扫描,扫描范围:从膈顶至耻骨联合下缘,扫描参数:管电压为120kV,管电压为400mA,层厚5mm,螺距1.375,球管旋转一周0.5s,扫描过程中患者屏气约5s,重建层厚0.625mm,注气结束后先扫定位片观察注气情况,如肠管充气扩张良好则分别于仰卧与俯卧各扫描一次。所有患者先常规平扫,然后行增强扫描,对比剂用碘克沙醇,采用美国MEDRAD VISTRONCT高压注射器,速率3.5ml/s,经肘静脉注射对比剂后22s开始扫描,以观察病灶的强化及血供情况。应用仿真内镜软件和技术显示病变位置和形态,结合图像综合分析。
1.3 研究内容整理分用影像学资料总结不同检查方法对结直肠癌检出和诊断率,并总结其影像学图像表现。上述所有结果均两名影像诊断学专家以双盲法按统一标准进行诊断,意见不一致时共同讨论后决定。
1.4 统计学方法所有数据均采用SPSS18.0统计软件包处理,计数资料采用χ2检验,以P<0.05有统计学意义。
2 结 果
2.1 78例结直肠癌的具体情况总结78例结直肠癌患者的相关资料可知,78例结直肠癌患者共106个病灶,其中单发病灶56例,多发病灶22例,病灶直径为1.0~8.6cm,平均直径大小为(4.26±0.92)cm。
2.2 不同检查方法对结直肠癌检出及诊断率比较CC、DCBE和CTVC三种方法在病灶检出率比较上无统计学意义(P>0.05),但CTVC检查对结直肠癌的诊断符合率均显著高于CC和DCBE检查(P<0.05),见表1。
2.3 结直肠癌在CC、DCBE和CTVC检查中的图像特征表现整理分析78例结直肠癌患者的相关影像学资料可知,在CC检查中,患者肿块表现主要由为向肠腔内突出的菜花状或结节状和环肠壁浸润生长(见图1),肠腔向心性不规则狭窄,而对于溃疡型肿块,病灶中心可表现为较大形态不规则凹陷,周边不规整伴环形隆起,局部肠壁增厚。在DCBE检查中,肿块型病灶主要可表现为软组织肿块和充盈缺损,而溃疡型病灶儿可显示腔内龛影,对于浸润型病灶而言,肠壁增厚、肠管狭窄疆硬为其主要表现。而在CTVC检查中可示,肿块型病灶可见软组织肿块从一侧肠壁向肠腔内隆起,多为偏心性生长,呈分叶状或不规则形,表面凹凸不平,平扫密度不均匀,边界清楚或不清楚,增强示肿块出现明显强化;浸润型病灶环肠周浸润生长,肠壁不规则增厚、僵硬,黏膜表面凹凸不平,肠腔狭窄,增强示增厚肠壁明显强化;溃疡型病灶中心或周边有较大的凹陷,以不规则形态表现,周缘凹陷不整,呈环形隆起,并伴有肠壁增厚,见图2-3。
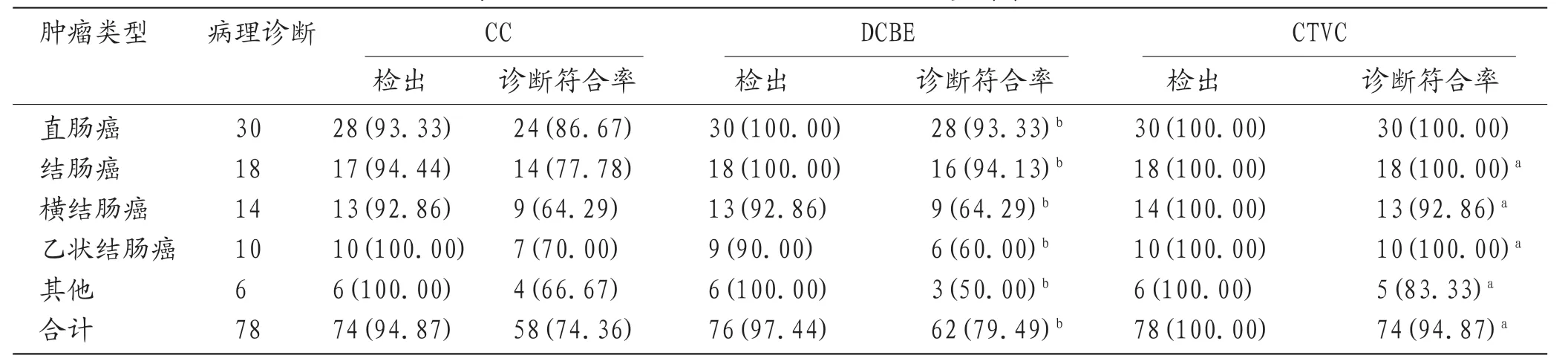
表1 不同检查方法对结直肠癌检出及诊断率比较
3 讨 论
结合以往临床研究病例资料可知,CC和DCBE是目前临床上筛查结直肠癌的常用手段,但随着应用时间的延长,有研究显示CC和DCBE在筛查结直肠癌上由于肿瘤大小和位置的原因常可出现假阳性,进而导致出现漏诊或误诊现象,从而耽误患者治疗[8]。而随着影像学研究的不断深入和相关技术的不断进步和发展,多种新型影像学检查手段逐渐被人们所认识,其中CTVC是近几年临床上一种新型的影像学检查手段,较CC和DCBE而言,CVTC从多角度和多范围显示结直肠病变形态和范围,可更为准确的确定肿瘤浸润情况,其主要通过各层面成像,且通过调整图像透明度及加伪彩色使病变显示得更加逼真,更有利于临床医生进行观察和诊断[9]。且该方式在检查过程中结合参考定位图,即轴位、矢状位、冠状位图像测量病灶大小及准确定位,进而有利于进一步指导临床进行治疗[10]。且与CC和DCBE检查相比较而言,CTVC还可通过狭窄的肠道官腔从近端或远端仔细观察肿瘤病灶特征、表面情况及与其周围组织关系,更为准确的对和肿瘤病灶进行分型。本研究显示,而本研究结果也显示,在CTVC检查中可示,肿块型病灶可见软组织肿块从一侧肠壁向肠腔内隆起,多为偏心性生长,呈分叶状或不规则形,表面凹凸不平,增强示肿块出现明显强化;浸润型病灶环肠周浸润生长,肠壁不规则增厚、僵硬,黏膜表面凹凸不平,肠腔狭窄,增强示增厚肠壁明显强化;溃疡型病灶中心或周边有较大的凹陷,以不规则形态表现,周缘凹陷不整,呈环形隆起,并伴有肠壁增厚。且CC、DBCE和CVTC在对病灶的检出率比较无差异,但CVTC对结直肠癌的诊断符合率均显著较高。由此认为,CVTC较CC和DBCE而言,对结直肠癌的诊断更具有临床价值。
综上所述,较CC和DCBE而言,CTVC可从多角度和多范围显示结直肠病变形态和范围,可更为准确的确定肿瘤浸润情况,更有利于评估病变程度和指导临床治疗。
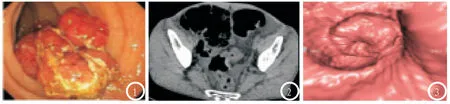
图1 在CC检查中可见肠腔内突出的菜花状或结节状肿块,且环肠壁浸润生长,肠腔明显狭窄。图2 在CTVC的CT平扫中,可见突向肠腔内的软组织肿块,肠腔狭窄,表面凹凸不平,平扫密度不均匀,边界清楚或不清楚。图3 在CTVC虚拟内镜中示肠腔狭窄和隆起病灶。