药师利用信息系统对地高辛血药浓度监测的干预作用
江智明,潘丽芬,王杰聪,林新云,李锋
(广东省英德市人民医院,广东 英德 513000)
地高辛通过抑制Na+/K+-ATP酶,产生正性肌力作用,增强副交感神经活性,减慢房室传导[1],是目前治疗慢性心力衰竭、心房颤动常用的药物。由于地高辛治疗指数低,个体差异大,故应重视用药安全性,定期监测血药浓度。
审核和干预处方(医嘱),是药师工作的重要内容。而合理用药监测系统(prescription automatic screening system,PASS)是一种可以嵌入医院信息系统(HIS),对医院处方(医嘱)进行实时监控,可实现医嘱审查和药物信息查询的数据库软件系统[2]。本研究利用合理用药监测系统、药房管理系统、医院信息系统、检验系统等工具,对使用地高辛的住院患者进行评估和干预,探讨药师在合理用药中的作用。
1 资料与方法
1.1 一般资料
药师利用信息系统收集本院使用地高辛的住院患者2 172例作为研究对象,对血药浓度监测进行干预。其中,2016年10月—2017年9月药师干预前1 017例,2017年10月—2018年9月药师干预后1 155例。纳入标准:符合心力衰竭的诊断标准,纽约心脏病协会(NYHA) 心功能分级Ⅱ级及Ⅱ级以上的患者。符合快速型房颤诊断标准的患者。排除标准:临床资料不全和只作检查的患者。所有病例中,基础疾病包括冠心病、心脏瓣膜病、风湿性心脏病、高血压性心脏病、缺血性心肌病、扩张型心肌病、心律失常等。两组患者一般资料比较差异无统计学意义(P>0.05)。见表1。

表1 两组患者一般资料比较 Table 1 Comparison of general data of two groups of patients
1.2 研究内容与方法
药师通过信息系统,以2 d为1个时间段,查找使用地高辛的住院患者,审核其医嘱。第一,通过PASS系统警示功能对医嘱进行审核分析,重点关注PASS系统标记为黑色、红色警告的潜在不合理用药的信息。第二,通过HIS查阅患者具体信息,包括:地高辛用法用量、疗程、联合用药、患者性别、年龄、疾病等信息;关注特殊人群用药,如:老年人、合并糖尿病、肝肾功能异常等患者。第三,通过检验系统查看实验室检查,如生化8项、肝肾功能、地高辛血药浓度等。最后,药师对患者情况综合分析,对地高辛服用疗程>5 d的患者、医嘱存在有临床意义药物相互作用的患者、特殊人群等需要行血药浓度监测的患者进行干预。
1.3 干预措施
1.3.1 HIS系统设置警示 我院把地高辛列为高警示药品,加强管理。HIS系统在药品名称后设置了“高”字作为高警示药品标识,起到警示作用;HIS系统设定地高辛常规用法用量,避免大剂量给药;药师严格按住院医嘱配发药,剂量半片时切片均匀,确保剂量准确。
1.3.2 加强培训宣教 药师组织合理用药及不良反应培训,向临床介绍合理用药、用药注意事项、药物不良反应的知识。如地高辛给药后从血液向组织中完全分布至少需要6 h[3],监测血药浓度时,建议在服用地高辛达稳态后,在下次给药后6~8 h取血送检(怀疑中毒的患者例外)。药师通过培训宣教,与医生、护士共同规范地高辛的临床应用,关注地高辛的安全性,提高合理用药水平。
1.3.3 强化科室用药干预 药师加强对地高辛用药患者的评估,通过电话把信息反馈给医生进行干预。药师参与心内科等科室查房,对地高辛用药评估,提醒医生监测血药浓度并根据结果调整用药方案。药师指导患者用药,提高患者用药依从性。
1.4 效果评定
通过干预,提高医生对血药浓度监测的认识,监测结果达到有效治疗浓度的例数增加,实现个体化治疗。
1.5 统计方法
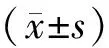
2 结果
2.1 干预前后地高辛血药浓度监测数量
干预前住院使用地高辛病例1 017例,监测血药浓度418例次;干预后住院使用地高辛病例1 155例,监测血药浓度328例次。干预后,平均血药浓度(0.99±0.85) ng/mL较干预前(1.02±0.92) ng/mL有所下降,但差异无统计学意义(P>0.05)。见表2。干预后地高辛血药浓度监测例次较干预前有所减少,原因可能是:患者服药时间较短、患者地高辛中毒风险较小、个别医生没有及时监测、个别患者不愿意抽血送检。
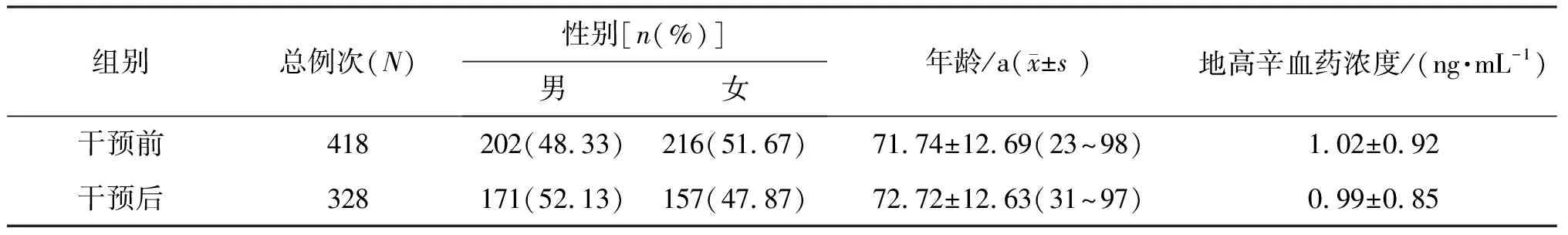
表2 干预前后患者进行地高辛血药浓度监测的情况Table 2 Monitoring of digoxin blood concentration before and after intervention
2.2 干预前后地高辛血药浓度监测结果
地高辛有效血药浓度范围以2015年版《临床用药须知》中的0.5~2.0 ng/mL范围为标准[4]。药师干预后,地高辛浓度在有效血药浓度(0.5~2.0 ng/mL)188例次(占57.32%),较干预前193例次(占46.17%)上升11.15%;血药浓度<0.5 ng/mL 106例次(占32.32%),较干预前170例次(占40.67%)下降8.35%;血药浓度>2.0 ng/mL 34例次(占10.37%),较干预前55例次(占13.16%)下降2.79%。以上3组数据干预前后例次比较,差异有统计学意义(P<0.05)。见表3。
表3 干预前后地高辛血药浓度监测结果比较
Table3Comparison of monitoring results of digoxin blood concentration before and after intervention [n(%)]
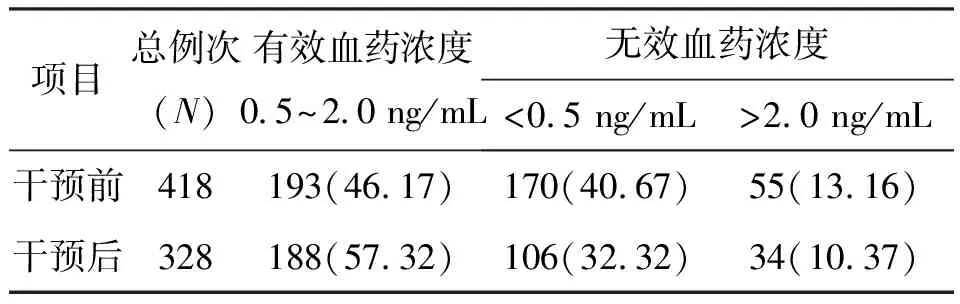
项目总例次(N)有效血药浓度0.5~2.0 ng/mL无效血药浓度<0.5 ng/mL>2.0 ng/mL干预前418193(46.17)170(40.67)55(13.16)干预后328188(57.32)106(32.32)34(10.37)
注:χ2=9.135,P<0.05。
2.3 不同年龄组患者地高辛血药浓度
将328例血药浓度数据按4个年龄段进行统计分析,结果年龄大于70岁的患者有213例,占64.94%,提示住院使用地高辛以老年患者为主。随着年龄增大,地高辛血药浓度在有效治疗浓度之外的比例增加。年龄≤70岁患者的血药浓度为(0.83±0.81) ng/mL,年龄>70岁患者的血药浓度为(1.09±0.86) ng/mL,两组血药浓度差异有统计学意义(P<0.05)。见表4。
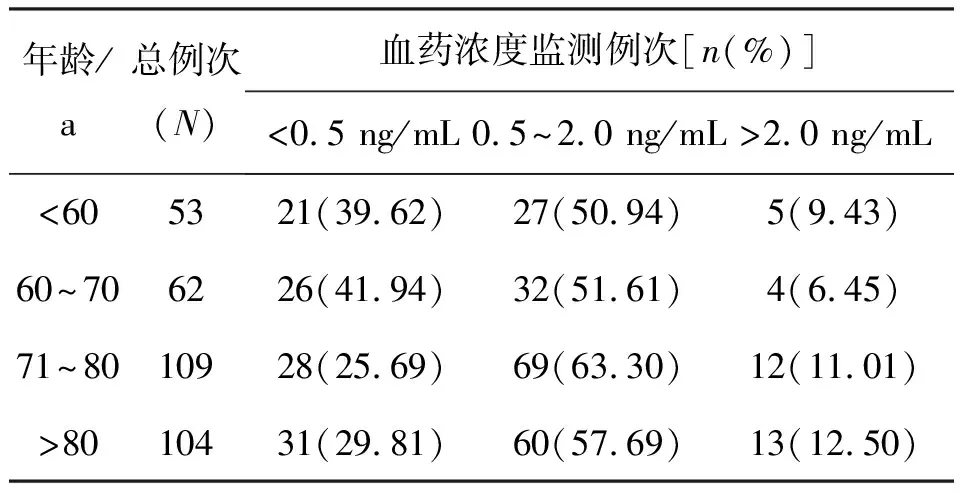
表4 不同年龄组患者地高辛血药浓度Table 4 Digoxin blood concentration in different age groups
2.4 合并疾病和联合药物
药师干预后,地高辛血药浓度>2.0 ng/mL的 34例中,伴有肾功能不全22例,占64.71%,伴有低钾血症3例,糖尿病3例,均占8.82%。药物方面,存在合用与地高辛有相互作用的药物,主要有襻利尿剂31例、螺内酯27例、他汀类药物18例、PPI 17例、去乙酰毛花苷11例,分别占91.18%、79.41%、52.94%、50.00%、32.35%。同时,存在合用1种或多种药物的情况,如合用1种可致地高辛血药浓度升高药物的有1例;合用2种的有6例;合用3种的有13例;合用4种以上的有14例。见表5。
2.5 干预后地高辛不良反应监测上报情况
干预前临床医生未重视和上报地高辛不良反应。通过药师干预和培训,医生重视并上报4份地高辛中毒不良反应,血药浓度>2.0 ng/mL。其中,患者临床表现为恶心、腹泻并心动过缓1例;心悸、胃纳差1例;窦性心动过缓2例。4例患者均是老年患者,均合并肾功能不全。因此,临床应用地高辛需关注药物不良反应,尤其是特殊人群。
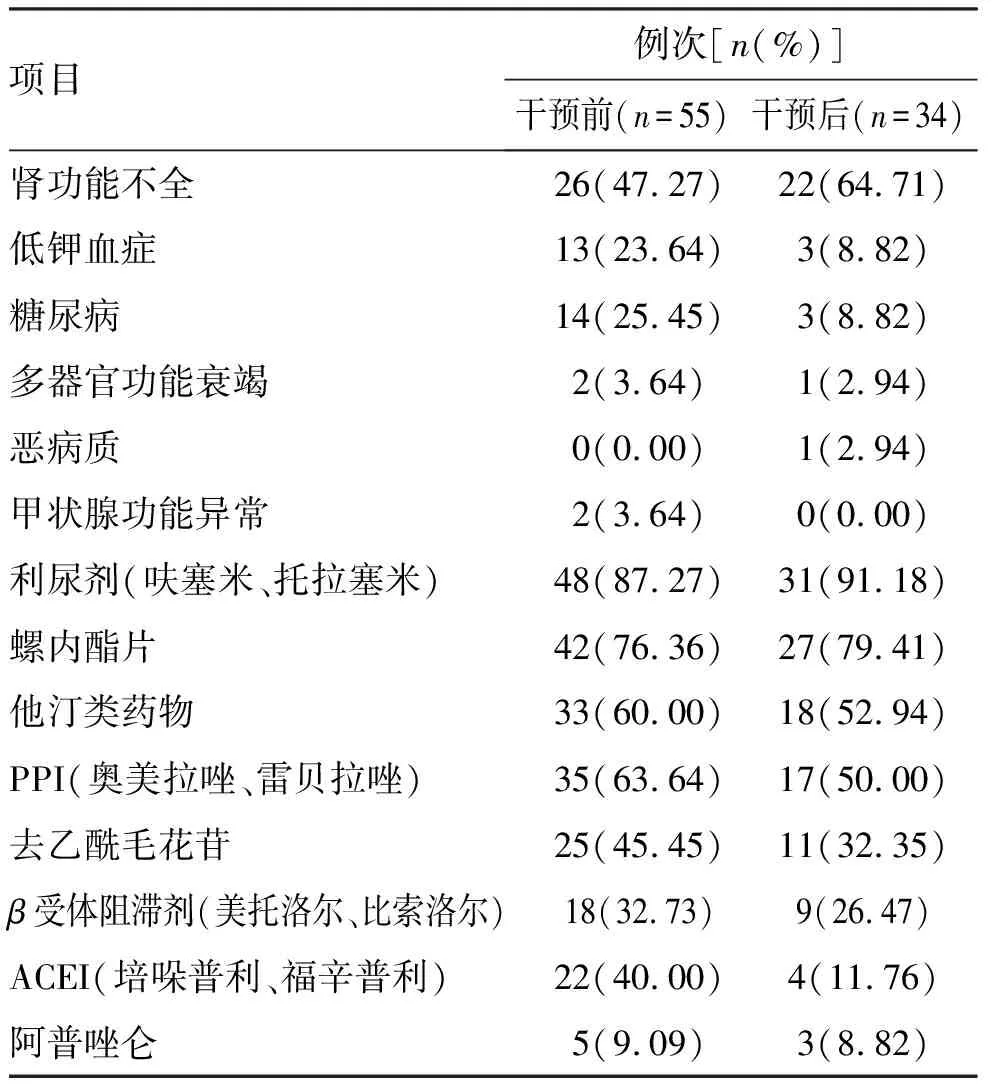
表5 患者合并疾病和联合药物情况Table 5 Patient complications and drug combinations
注:存在同时合用1种和多种致地高辛浓度升高药物的情况。
3 讨论
保障药物安全性,是医院药品管理和医疗质量安全的重要内容。地高辛治疗指数低,属于高警示药品,临床使用应关注血药浓度。本研究干预前地高辛血药浓度达标率较低,只有46.17%。干预后地高辛血药浓度达标率57.32%,较干预前升高。地高辛个体差异大,其血药浓度可能受诸多因素影响。
3.1 地高辛血药浓度影响因素
3.1.1 剂量的影响 我院HIS系统设定地高辛常规剂量,所有查阅的病例中,地高辛片剂量为0.125 mg qd或0.125 mg qod,部分患者联合或单用去乙酰毛花苷0.2 mg qd。患者使用地高辛常规剂量,但血药浓度仍偏低或偏高,导致达不到疗效或中毒,提示地高辛剂量不是影响其血药浓度的唯一因素。相关研究也有类似的结果[5]。
3.1.2 年龄的影响 由表4可知,我院使用地高辛大多数是老年患者,且血药浓度>2.0 ng/mL有34例,其中年龄>70岁患者有25例,占73.53%。考虑这与老年人肾功能生理性降低、肌肉组织减少、细胞Na+/K+-ATP酶活性降低等因素致使血药浓度升高有关[6]。药师干预发现,医生用药时关注更多的是患者症状是否改善,往往忽略老年患者器官功能生理性降低对药物代谢及药效的改变。因此,药师提醒医生高龄患者使用地高辛,应从小剂量开始给药,根据病情调整剂量,医生接受。
3.1.3 病理生理的影响 病理生理对地高辛在体内的效应有一定影响,如肾功能不全、心功能反复受损、低钾血症、糖尿病等易引起地高辛血药浓度升高[3,7],而地高辛仅有5%~10%经肝脏代谢,肝病对其血药浓度则无明显影响[8]。本研究中34例地高辛浓度升高的病例中有22例伴有肾功能不全,考虑原因是地高辛约80%以原形经肾排泄,肾功能不全时地高辛在体内清除速率降低,易蓄积而诱发中毒,当肌酐清除率<60 mL/min时,更易引起地高辛中毒[9]。如有1例心衰合并肾功能不全患者入院使用地高辛0.125 mg qd 疗程9 d,期间有6 d合用去乙酰毛花苷0.2 mg qd,患者出现头晕、胸闷、窦性心动过缓、频发室性早搏,药师考虑地高辛中毒,建议测血药浓度,结果显示3.3 ng/mL。药师建议停用地高辛,积极对症治疗:如利尿加速药物排泄,纠正心律失常等,同时加强护肾,治疗原发病。医生采纳,经治疗,动态复查地高辛血药浓度为2.7 ng/mL、0.5 ng/mL,恢复正常,症状好转。因此,对于肾功能不全者,地高辛必须减少剂量,避免使用肾损害药物,同时关注患者症状、肾功能、地高辛血药浓度。
3.1.4 药物相互作用的影响 查看医嘱发现患者联合用药多,药物相互作用可能影响地高辛血药浓度。如去乙酰毛花苷在体内转化为地高辛发挥治疗作用,可使地高辛血药浓度升高。呋塞米可能引起低钾,而螺内酯能增加地高辛在小肠的吸收,可减少地高辛经肾清除[10],使地高辛血药浓度升高。对于心力衰竭患者,药师建议严格掌握地高辛适应证:应用利尿剂、ACEI/ARB/ARNI、β受体阻滞剂和醛固酮受体拮抗剂,仍持续有症状的HFrEF患者(Ⅱa,B)[1]。另外,他汀类药物、奥美拉唑等也可能影响地高辛浓度。对于有潜在药物相互作用的病例应该密切观察临床症状,而是否需要行地高辛血药浓度监测,则还需要结合患者年龄、病理生理等情况进一步评估。
3.1.5 取样时间的影响 取样时间建议在地高辛达稳态后,在下次给药后6~8 h取血(怀疑中毒的患者例外)。某些患者血药浓度处在有效浓度范围之外,原因可能是:临床怀疑地高辛中毒需尽快取血、地高辛未达稳态浓度时进行监测、护士取血时间过早或过迟等,对血药浓度结果产生一定影响。
3.1.6 患者用药依从性的影响 患者用药依从性对地高辛血药浓度有一定影响。查房发现个别患者有不按时服药的现象,原因包括:对疾病和药物认识不足、记忆力欠佳、错过服药时间等。因此,医护人员应加强对患者及其家属用药教育,以提高患者对疾病和药物的认识,树立长期、按时服药的观念,提高用药依从性。
3.2 药师的作用
3.2.1 干预医疗行为 药师利用信息系统调阅病历资料,对地高辛的使用和血药浓度监测进行干预,告知医生和护士地高辛是高警示药品,应严格掌握适应证及禁忌证,规范用药。在患者入院时应了解地高辛用药史及依从性,使用地高辛时应关注心率、心电图、电解质、肾功能、心功能、地高辛血药浓度,监测血药浓度时应注意取血送检时间。
3.2.2 关注不良反应 药师和医生关注并上报药物不良反应,患者服用地高辛期间如果出现头晕、胃纳差、恶心、腹泻、心动过缓等症状,需鉴别是由于心功能不全加重引起,还是地高辛不良反应所致,建议监测血药浓度。
3.2.3 用药宣教 药师参与查房,对患者进行用药宣教。告知患者地高辛片的作用、用法用量。告知定时定量服药,服用地高辛半片时应均匀切开药片保证剂量准确,不可擅自调整剂量。服药期间如出现厌食、恶心、呕吐、心跳过速或过慢症状应及时告知医生,行地高辛血药浓度、心电图等相关检查。如需要服用其他药物,应咨询医生和药师。服用地高辛时,生活中尽量避免饮用柚子汁等果汁。
综上所述,本研究药师利用信息系统和自身专业,从药物特点和相互作用、患者病理生理等因素进行分析,对地高辛血药浓度监测进行干预,向医生提出合理用药建议,向患者进行用药教育,提高医生对地高辛血药浓度监测的认识,提高患者用药依从性。通过干预,地高辛血药浓度结果达标比例增加,而在监测数量上,今后仍需进一步持续改进。因此,药师利用信息系统对地高辛血药浓度监测进行干预,可促进我院血药浓度监测工作展开,优化个体化治疗,有利于促进临床合理用药。

