经皮与开放椎弓根螺钉内固定治疗脊柱骨折疗效对比
吴 波 房体刚 陈爱国 李华平 李 林 张 鹏
脊柱骨折是临床常见的骨科创伤,包括骨性结构损伤、神经损伤及软组织损伤等[1]。目前,临床常采用保守治疗及椎弓根螺钉内固定术等方法治疗此类疾病,但保守治疗存在痛苦大、制动时间长等缺点。椎弓根螺钉内固定治疗脊柱骨折疗效确切,且可以避免长期卧床导致的并发症,但传统开放椎弓根螺钉内固定存在创伤大、恢复时间长等弊端[2-3],而经皮椎弓根螺钉内固定以创伤小、恢复快等优势在临床中应用越来越广泛[4],故笔者于本研究中应用经皮椎弓根螺钉内固定术治疗了45例脊柱骨折患者,并与开放椎弓根螺钉内固定治疗者进行了对比,现报告如下。
1 临床资料
1.1 一般资料
选取2016年3月至2018年3月贵州水矿控股集团有限责任公司总医院骨科收治的90例脊柱骨折患者作为研究对象,并采用随机数表法将其随机分为观察组 (45例)和对照组 (45例),其中观察组男性 27例、女性18例,年龄 25~71岁[ (36.92±2.15) 岁],创伤至入院时间 (3.51±1.05)h;骨折位于颈部者14例、胸部者8例、腰部者18例、骶尾部者5例,骨折节段为C6者4例、C7者10例、T10者2例、T11者3例、T12者3例、L1者7例、L2者6例、L3者5例、S4者3例、S5者2例,骨折分型为爆裂型者23例、压缩屈曲型者20例、分离屈曲型者2例;对照组男性29例、女性16例,年龄23~71岁 [ (37.10±2.27)岁],创伤至入院时间 (3.45±1.08)h,骨折位于颈部者16例、胸部者7例、腰部者17例、骶尾部者5例,骨折节段为C6者5例、C7者11例、T10者2例、T11者2例、T12者3例、L1者8例、L2者5例、L3者4例、S4者2例、S5者3例,骨折分型为爆裂型者25例、压缩屈曲型者17例、分离屈曲型者3例。两组患者性别、年龄、入院时间等一般资料对比,P均>0.05,差异无统计学意义,具有可比性 (表1)。本研究通过贵州水矿控股集团有限责任公司总医院伦理委员会审核,且所有患者均自愿参与,并签署了知情同意书。
1.2 纳入与排除标准
纳入标准: (1)影像学检查确诊为脊柱骨折者; (2)无多发性骨髓瘤、代谢性骨病、骨肿瘤等疾病者; (3)无陈旧性骨折者; (4)非脊柱二次骨折者;(5)无脊髓及马尾神经受损症状者。
排除标准:(1)合并有严重凝血功能障碍者;(2)合并有严重肝肾功能障碍者; (3)骨质疏松者;(4)合并有心肺功能不全及恶性肿瘤等疾病者;(5)妊娠期及哺乳期妇女。
2 方法
2.1 手术方法
观察组:患者全麻后取俯卧位,常规消毒、铺巾,采用C型臂X线机确定创伤部位,并采用克氏针在上下邻近椎段椎弓根中心点处进行体表投影定位,在创伤脊椎椎弓根外侧做4个长1.0~1.5 cm的纵行切口,逐层切开皮肤至深筋膜,分离关节突及横突;而后在C型臂X线机的引导下于椎弓根外缘进行穿刺,置入穿刺针至即将进入内侧皮质时,改侧位透视,待穿刺针进入椎体后缘时,拔除针芯,引入导丝,取出穿刺针,并对钉道进行扩张,置入椎弓根螺钉 (Blackstone Medical Inc生产);最后,在C型臂X线机确认螺钉固定良好后,安装固定棒,同法置入其他椎弓根螺钉后,撑开椎体、复位,常规止血、缝合。典型病例 (T12椎体骨折)见图1。
对照组:患者全麻后取俯卧位,常规消毒、铺巾,采用C型臂X线机确定创伤部位,于创伤脊椎椎弓根外侧做一纵行切口,钝性分离最长肌和多裂肌至骨组织,暴露脊椎峡部及头尾侧乳突,置入椎弓根螺钉固定,塑形棒复位后常规止血、缝合。
2.2 观察指标
记录两组患者术中出血量、手术时间、下地时间及住院时间;于术前及术后14 d采用VAS量表、NRS量表对患者的疼痛情况进行评分;于术前及术后14 d抽取患者晨起空腹静脉血5 mL,采用双抗体夹心酶联免疫吸附法检测血清 C-反应蛋白(CRP)、 白 介 素-6 (IL-6)、 肿 瘤 坏 死 因 子-α(TNF-α)水平;记录两组患者术后14 d内切口感染、创伤性截瘫、运动障碍等并发症发生情况。
2.3 统计学处理
采用SPSS 22.0统计软件对所得数据进行统计学分析,其中计量资料以均数±标准差 (±s) 表示,采用t检验或t'检验;计数资料以百分比或频数表示,采用卡方检验或秩和检验;均以P<0.05为差异具有统计学意义。
3 结果
3.1 两组患者手术及术后恢复情况对比
观察组患者术中出血量明显少于对照组,手术时间、下地时间及住院时间均明显短于对照组,两组患者术中出血量、手术时间、下地时间及住院时间对比,P均<0.05,差异具有统计学意义(表 2)。
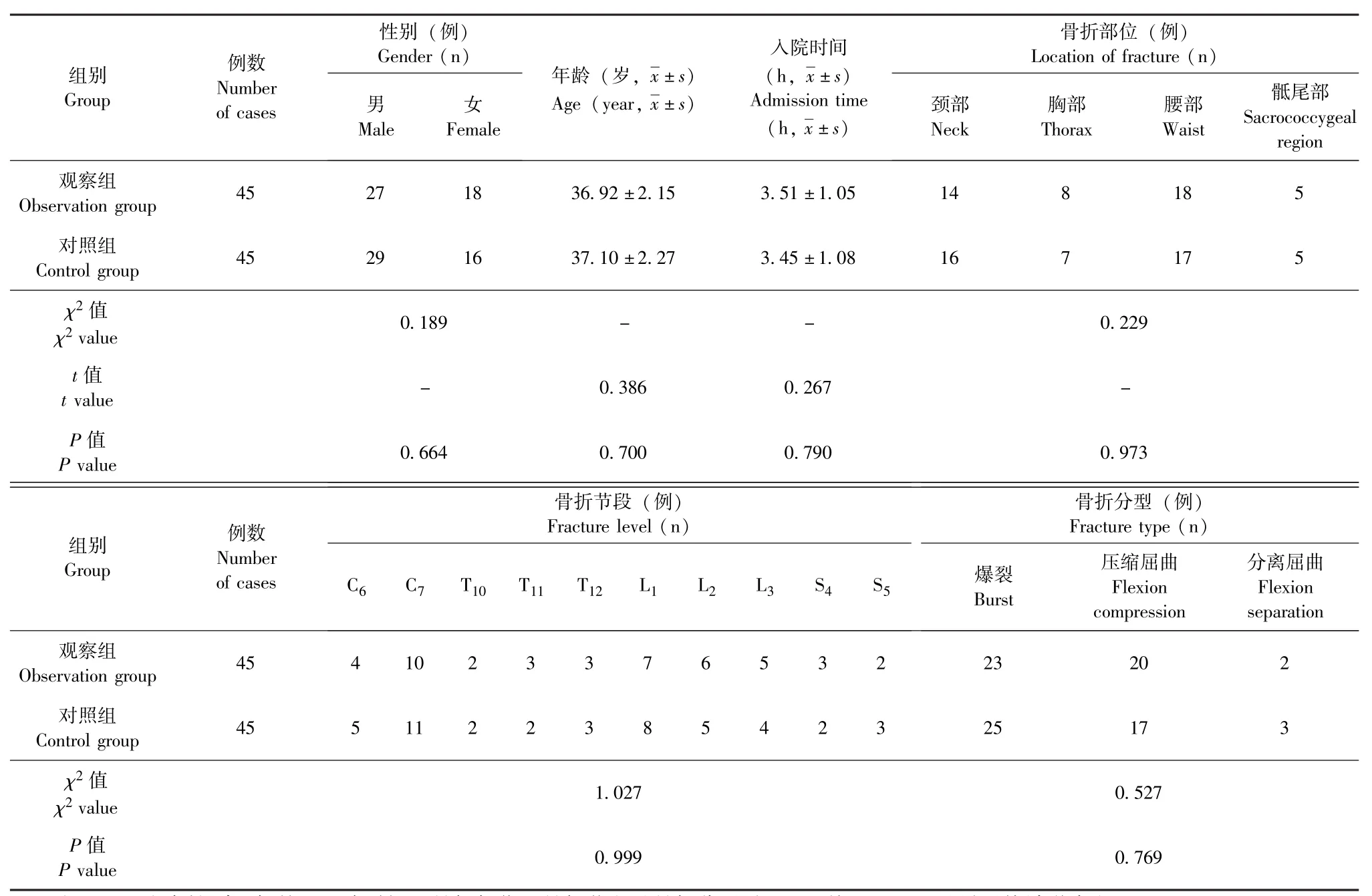
表1 两组患者一般资料对比Table 1 Comparison of general data between the two groups
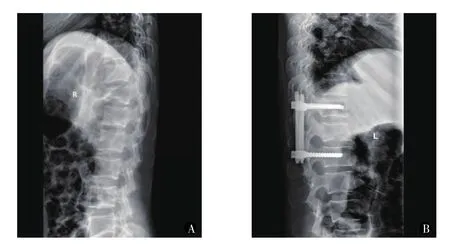
图1 患者,男,36岁,因高处坠落致T12椎体压缩性骨折,伤后3 h行经皮椎弓根螺钉内固定术治疗。A.术前侧位X线片;B.术后侧位X线片Fig.1 Patient, male, 36 years old, T12vertebral compression fracture caused by a falling accident from the high,underwent the MIPPSO on day 3 after the accident.A.Preoperative lateral X-ray; B.Postoperative lateral X-ray
表2 两组患者手术及术后恢复情况对比 (±s)Table 2 Comparison of conditions during and after the operation between the two groups(±s)
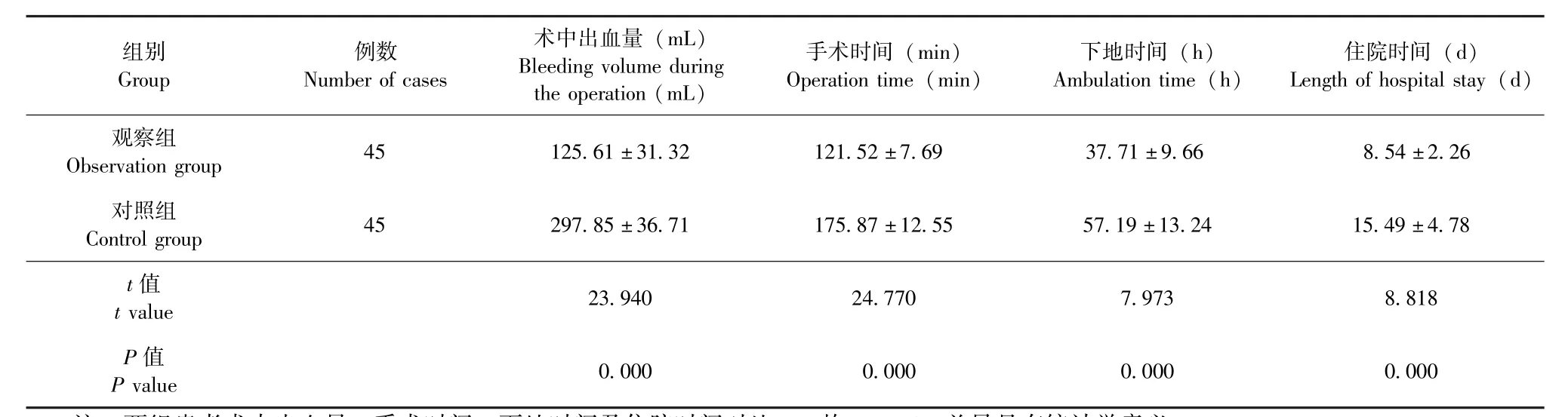
表2 两组患者手术及术后恢复情况对比 (±s)Table 2 Comparison of conditions during and after the operation between the two groups(±s)
注:两组患者术中出血量、手术时间、下地时间及住院时间对比,P均<0.05,差异具有统计学意义Note: The bleeding volume during the operation, operation time, ambulation time and length of hospital stay were respectively compared between the two groups, and the results showed statistically significant differences, all P <0.05
组别Group例数Number of cases术中出血量 (mL)Bleeding volume during the operation (mL)手术时间 (min)Operation time (min)下地时间 (h)Ambulation time (h)住院时间 (d)Length of hospital stay (d)观察组Observation group 45 125.61±31.32 121.52±7.69 37.71±9.66 8.54±2.26对照组Control group 45 297.85±36.71 175.87±12.55 57.19±13.24 15.49±4.78 t值t value 23.940 24.770 7.973 8.818 P值P value 0.000 0.000 0.000 0.000
3.2 两组患者VAS评分及NRS评分对比
术前,两组患者VAS评分及NRS评分对比,P均>0.05,差异无统计学意义,具有可比性;术后14 d,两组患者VAS评分及NRS评分均明显下降,术前与术后14 d组内对比,P均<0.05,差异具有统计学意义;术后14 d,观察组患者VAS评分及NRS评分均明显低于对照组,两组患者VAS评分及NRS评分组间对比,P均<0.05,差异具有统计学意义 (表3)。
3.3 两组患者相关炎性因子水平对比
术前,两组患者CRP、IL-6及TNF-α水平对比,P均>0.05,差异无统计学意义,具有可比性;术后14 d,两组患者CRP、IL-6及TNF-α水平均较术前明显下降,术前与术后14 d组内对比,P均<0.05,差异具有统计学意义;术后14 d,观察组患者CRP、IL-6及TNF-α水平均明显低于对照组,两组患者CRP、IL-6及TNF-α水平组间对比,P均<0.05,差异具有统计学意义 (表4)。
3.4 两组患者并发症发生情况对比
术后14 d内,观察组有2例患者出现切口感染,1例患者出现创伤性截瘫,并发症发生率为6.67%;对照组有6例患者出现切口感染,2例患者出现创伤性截瘫,3例患者出现运动障碍,并发症发生率为24.44%。两组患者并发症发生情况对比采用卡方检验,χ2=6.175,P=0.103,P>0.05,差异无统计学意义。
表3 两组患者VAS评分及NRS评分对比 (分,±s)Table 3 Comparison of VAS score and NRS score between the two groups (point, ±s)
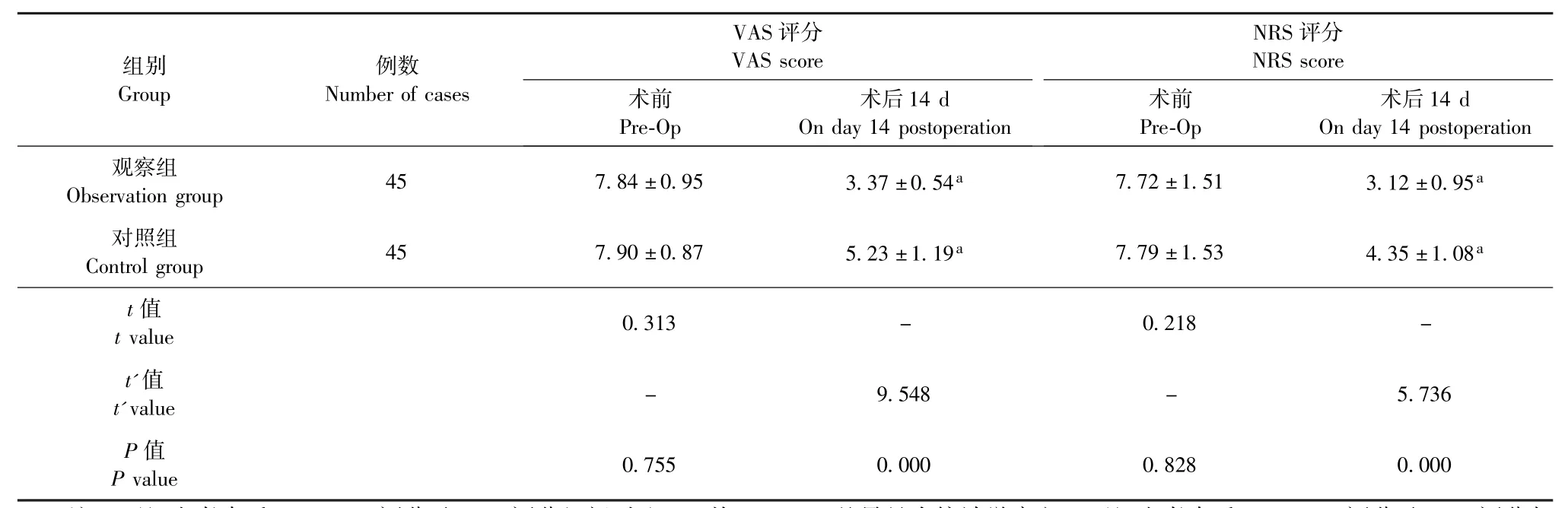
表3 两组患者VAS评分及NRS评分对比 (分,±s)Table 3 Comparison of VAS score and NRS score between the two groups (point, ±s)
注:两组患者术后14 d VAS评分及NRS评分组间对比,P均<0.05,差异具有统计学意义;两组患者术后14 d VAS评分及NRS评分与术前对比,aP<0.05,差异具有统计学意义Note: The VAS score and NRS score were respectively compared between the two groups on day 14 postoperation, and the results both showed statistically significant differences,P <0.05.The VAS score and NRS score on day 14 postoperation were respectively compared with that before the operation within each of the two groups, and the results also showed statistically significant differences, aP <0.05
?
表4 两组患者相关炎性因子水平对比 (±s)Table 4 Comparison of the expression levels of relevant inflammatory factors between the two groups(±s)
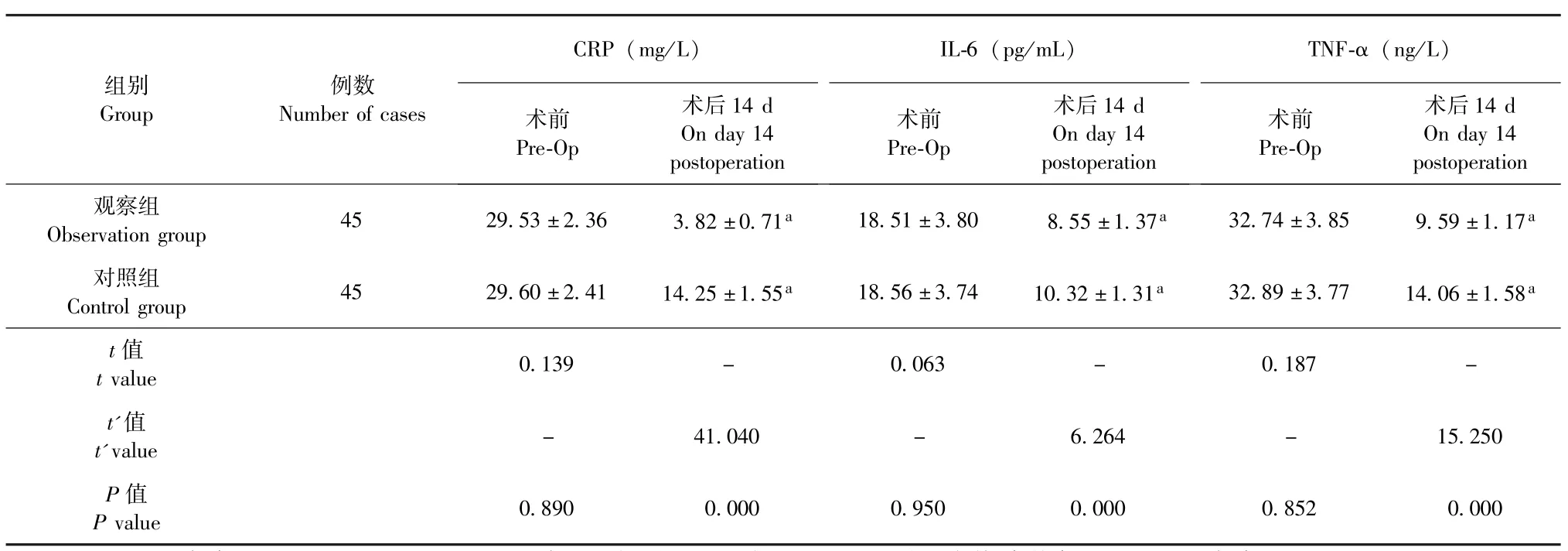
表4 两组患者相关炎性因子水平对比 (±s)Table 4 Comparison of the expression levels of relevant inflammatory factors between the two groups(±s)
注:两组患者术后14 d CRP、IL-6、TNR-α水平组间对比,P均<0.05,差异具有统计学意义;两组患者术后14 d CRP、IL-6、TNR-α水平与术前对比,aP<0.05,差异具有统计学意义Note: The expression levels of CRP, IL-6 and TNR-α on day 14 postoperation were compared between the two groups, which showed statistically significant differences, P <0.05.And also, the comparison of the expression levels of three items on day 14 postoperation with that before the treatment within each of the two groups showed statistically significant differences, aP <0.05
CRP (mg/L)IL-6 (pg/mL)TNF-α (ng/L)组别Group例数Number of cases 术前Pre-Op术后14 d On day 14 postoperation术前Pre-Op术后14 d On day 14 postoperation术前Pre-Op术后14 d On day 14 postoperation观察组Observation group 45 29.53±2.36 3.82±0.71a 18.51±3.80 8.55±1.37a 32.74±3.85 9.59±1.17a对照组Control group 45 29.60±2.41 14.25±1.55a 18.56±3.74 10.32±1.31a 32.89±3.77 14.06±1.58a t值t value 0.139 - 0.063 - 0.187 -t'值t'value - 41.040 - 6.264 - 15.250 P值P value 0.890 0.000 0.950 0.000 0.852 0.000
4 讨论
脊柱骨折是一种常见的骨折方式,主要由高处坠落、车祸等高能量损伤所致,且患者多合并神经功能损伤、腹腔内脏器损伤等,治疗难度较大[5]。椎弓根螺钉内固定能够重建脊柱的力学稳定性,是临床治疗脊柱骨折常用的手术方式[6]。传统的开放术式因广泛牵拉、剥离椎旁肌,可能引起术后椎旁肌肉萎缩和瘢痕形成,导致肌肉功能减退和背部疼痛,增加术后并发症的发生率[7]。而有研究显示,经皮椎弓根螺钉内固定术因创伤小、疼痛程度低、术后恢复快等优势被越来越多地应用于脊柱骨折的临床治疗[8-9]。故笔者于本研究中将两种手术方式进行了对比。
研究结果提示,相比于开放椎弓根螺钉内固定术,经皮椎弓根螺钉内固定术术中出血量更少,手术时间及术后恢复时间更短,术后疼痛更轻,炎症反应水平更低。其原因在于经皮椎弓根螺钉内固定术在术前即准确定位切口位置,且无需广泛剥离椎旁肌,使手术时间缩短,出血量减少,且切口较小,患者疼痛程度较轻,可早期下地活动,从而有利于炎症因子吸收及术后切口愈合。此外,经皮椎弓根螺钉内固定术过程中,全程采用C型臂X线定位,对手术医师的手法操作误差进行了补偿,可避免对周围神经、肌肉等组织造成不必要的损伤,利于术后恢复,也减轻了患者术后疼痛及炎症反应[10-12]。而开放椎弓根螺钉内固定术对局部组织挤压及牵拉时间相对较长,且术后需放置引流管,持续刺激炎性因子释放,不利于术后切口愈合[13-14]。
综上所述,经皮椎弓根螺钉内固定术能够显著缩短脊柱骨折患者的手术时间及住院时间,减轻患者疼痛,值得临床推广应用。

