悬吊训练联合骨盆三维调整治疗产后耻骨联合的临床研究*
王 琰 郑遵成 匡乃峰 高 强 高伟鹏 张士伟
1. 泰安市中心医院康复医学科,山东 泰安 271000; 2. 沂源县人民医院,山东 沂源 256100
耻骨联合是由两侧耻骨联合面借纤维软骨构成的耻骨间盘,上下均由韧带加强。耻骨联合分离是一种发生于软组织的损伤性疾病[1],常发生于妊娠及产后妇女。孕期由于内分泌因素特别是松弛素的影响,使耻骨联合韧带松弛,怀孕中、后期,胎儿重量压迫骨盆造成耻骨联合分离;分娩时如果产程过长,胎儿过大,接生粗暴等会使松弛的耻骨联合韧带发生损伤。主要表现为耻骨联合处疼痛、行动受限等症状。如若治疗不及时,症状延续2个月以上,会出现例如耻骨骨炎、关节炎、出血或感染等并发症,增加孕妇身体及心理负担[2]。国外报道发病率1∶600~1∶30000[3],国内报道发病率为1∶1300[4]。耻骨联合间隙超过1 cm,可诊断为耻骨联合分离。目前的治疗主要有手法复位和手术两种,前者手法复位过程复杂,后者创伤大。本研究旨在观察骨盆悬吊训练后进行耻骨联合分离手法复位与单纯的手法复位有无有差异。
1 资料与方法
1.1 临床资料
选取2017年06月—2018年05月在我院产科足月分娩的产妇,生产后耻骨联合分离患者40例,年龄26~35岁,32例初产妇,8例经产妇。按照随机数字表法对照组及治疗组。本研究获本院医学伦理会批准,两组患者年龄、复位前疼痛程度、耻骨联合分离程度差异无统计学意义。纳入标准:①产后出现耻骨联合处疼痛,伴或不伴有腰骶部、腹股沟区疼痛;②无法正常行走,或行走时呈摇摆步态;③体格检查:耻骨联合处压痛,骨盆分离、挤压试验阳性;④骨盆平片证实耻骨联合分离,耻骨联合间隙>1 cm。排除标准:①先天性骨盆发育异常;②既往骨盆外伤、手术室者;③伴有其它疾病病情不稳定者;④意识不清,精神障碍等不能配合治疗者。
1.2 方法
1.2.1治疗方法 对照组:根据患者姿势评估结果结合骨盆平片确定骨盆旋转、侧倾的角度方向,然后进行手法调整,骨盆调整到中立位后行耻骨联合分离复位,复位后予以骨盆带固定,固定后复查骨盆平片确定复位骨盆对位对线情况。
治疗组:在采用手法调整复位前,首先应用挪威redcord悬吊训练系统,耻骨联合复位前进行卧位骨盆悬吊30 min。具体方法:患者仰卧位,双手放置胸前,窄带在膝关节处,同时保持膝关节屈曲,窄带距床面的垂直高度大约是30 cm,宽带使用弹性绳置于骨盆处,然后采用闭链运动测试弱链,并行弱链的强化训练,激活骨盆的稳定肌群及核心肌群。悬吊后,于仰卧位,在身体冠状面对双侧上、下肢进行反向牵引,并根据骨盆测试结果,先于骶骨左、右斜轴进行骶髂关节调整,而后根据耻骨联合移位情况,行耻骨联合复位,复位后佩戴骨盆带固定,固定后复查骨盆平片确定复位骨盆对位对线情况。
1.2.2评定方法 疼痛评估:采用视觉模拟评分量表(VAS)进行评分,画一条10 cm的横线,起始段为0分表示不痛,末端为10分表示剧痛,0~10表示不同程度的疼痛,让患者根据自身感觉情况在横线上画出。患者治疗前、治疗后即刻、治疗8周摘掉骨盆带后均进行一次。耻骨联合分离程度评定:应用骨盆平片测量耻骨联合间隙宽度,测量耻骨联合缝隙的宽度,以cm表示。耻骨联合复位前、复位后即刻及复位后8周摘掉骨盆带后均检查一次。
1.3 统计学方法
2 结 果
2.1 对照组和治疗组年龄、耻骨联合分离程度及疼痛程度的比较

表1 对照组与治疗组一般资料比较
对照组、治疗组在年龄、耻骨联合分离程度及疼痛程度上无明显统计学意义。两组数据具有可比性。
2.2 对照组与治疗组治疗前、后VAS评分及耻骨联合分离程度比较
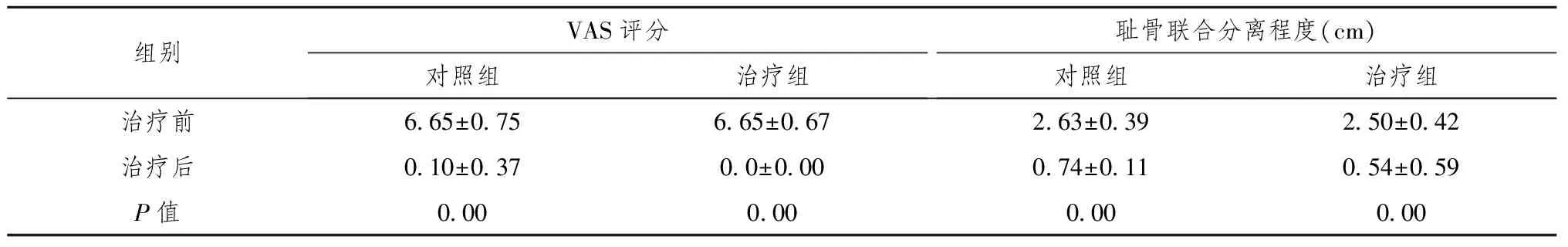
表2 对照组与治疗组治疗前、后VAS评分及耻骨联合分离程度评定
对照组与治疗组治疗前、后VAS评分及耻骨联合分离程度差异有明显统计学意义。即两组患者治疗后疼痛程度和耻骨联合分离程度均有改善。
2.3 对照组与治疗组治疗前、治疗后即刻、治疗后8周VAS评分及耻骨联合分离程度评分比较
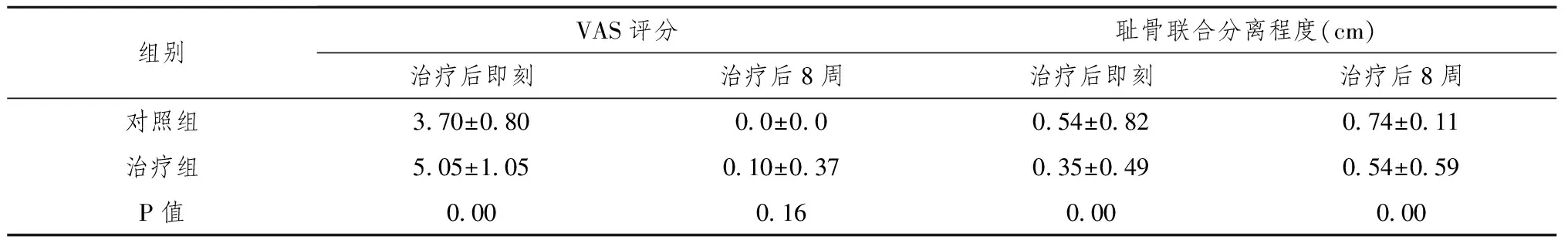
表3 对照组与治疗组治疗后即刻、治疗后8周VAS及耻骨联合分离程度评分比较
治疗组与观察组复位后即刻疼痛评分、耻骨联合分离程度比较以及复位8周耻骨联合分离程度比较均存在明显统计学意义,即治疗组复位后即刻疼痛程度较对照组减轻,耻骨联合分离程度在复位后即刻及复位后8周均较对照组改善。
3 讨 论
产后耻骨联合分离是多种因素共同作用的结果,主要因素有:①有研究表明患者耻骨联合关节本身的薄弱性,是该病的根本病因[5]。② 妊娠期孕妇体内雌激素、孕激素及松弛素水平升高,引起生理上的骨盆韧带松弛,松弛素在围生期耻骨联合分离中起重要作用[6]③生产时因素,分娩时产妇未采取正确体位或未正确用力,难产、急产、暴力助产等也会导致耻骨联合分离。④胎儿因素,如头盆不称、先露异常,胎儿过大等。此类患者会出现疼痛、活动受限、单侧或双侧下肢难以负重、不能行走、翻身困难等症状,给产妇的生理和心理带来极大的痛苦。实际上产后耻骨联合分离造成患者疼痛、无法下地的原因一方面是生产过程中受激素调节影响,骨盆关节间隙增大,盆底韧带松弛,一方面是对其起到稳定、保护的动力装置,即盆底肌群的力量下降,甚至无法激活,故患者疼痛表现为活动过程中痛,下肢力量无法发挥也是因为核心肌群启动的缺失[7-8]。所以产后耻骨联合分离复位的关键在于骨盆稳定肌群的激活及骶髂关节的解剖复位。
悬吊训练(sling exercise training,SET)是运用悬吊训练装置结合神经肌肉激活技术、骨关节活动度训练、肌力训练等,进行主动、被动或助力治疗和康复训练的一种物理治疗方法,源于二战康复治疗。在挪威,自20世60年代以来,悬吊就应用于肩关节和髋关节疾病的治疗,S-E-T包括诊断和治疗系统。诊断系统的核心是弱链测试,治疗系统包括肌肉放松训练、关节活动度训练、牵引、关节稳定性训练、感觉运动的协调训练、肌肉势能训练等。通过牵引、减重、和放松技术使紧张的大肌肉(Global muscles)松弛、通过关节活动度训练扩大关节活动范围,再进行以局部稳定肌(Local muscles)为目标的关节稳定性训练和运动感觉综合训练[9-11]。通过悬吊训练其独特的治疗技术特点,进行弱链的强化训练,骨盆稳定肌的激活,训练后能大大缩短手法骨盆调整及复位的时间,减少手法复位的难度,提高复位的程度。
耻骨联合以及骶髂关节使骶骨和髋骨围成完整的骨环。骶髂关节发生最小的运动必定伴有耻骨联合的运动。骶髂关节在倾斜运动中,骶骨的骶岬向前下移动而骶骨的远侧分和尾骨向后上方移动,同时伴有髂嵴靠拢和坐骨分离,造成骨盆出口变大。逆倾斜是相反的运动,即骶岬向后上方移动, 尾骨向前移动,髂嵴分离,坐骨靠拢,这运动使骨盆入口增大。在妇女怀孕期间松弛激素的分泌造成韧带松弛允许骶髂关节和耻骨联合的运动幅度增加,如此骨盆入口变大适应胎儿,并在分娩时骨盆出口增大适应胎儿的娩出。但韧带过度松弛能可产生剧烈的疼痛以及骶髂关节和耻骨联合的自发性的脱位。基于整骨技术,我们对产后耻骨联合分离患者进行骨盆三维评估,了解骨盆在水平面是否存在侧倾,在冠状位是否存在前、后倾,在矢状位是否存在旋转,继而根据评估结果,对骨盆进行三维调整,以恢复骶髂关节及耻骨联合的解剖复位。产后耻骨联合分离复位的固定时间文献上均为6-8周,而我们认为有松弛素的存在,复位固定时间应在人体内松弛素水平恢复正常后6-8周,即松弛素水平正常后机体才进入正常的愈合程序。目前正在做耻骨联合分离患者松弛素水平的变化的研究,以便对复位后固定时间提供理论依据。
本研究创新式的将悬吊训练系统与骨盆三维复位相结合,研究结果表明骨盆悬吊训练后手法复位即刻可改善患者疼痛及耻骨联合分离程度,可提高复位固定后的效果;治疗者复位过程更简便、易行。考虑影响因素主要是:1.骨盆悬吊训练时因吊绳是交叉进行悬吊,耻骨联合在内聚力作用下持续向内聚合;2.悬吊训练其独特的治疗技术特点,进行弱链的强化训练,骨盆稳定肌的激活;3.骨盆周围痉挛的肌肉、韧带等软组织在牵伸的作用变得松弛从而减轻了疼痛、提高了复位效果。综上所述,我们认为耻骨联合分离患者进行手法复位前应进行骨盆悬吊,此训练可明显减轻患者复位时的疼痛,提高复位质量。

