嗜铬细胞瘤合并肾上腺节细胞神经瘤1例
王泽帆,黄钦展,曹家栋,王树声,甘 澍, 邱俊龙
1 资料与方法
患者女性,45岁,因发现左肾上腺肿物1周于2018年9月21日入院。1周前因双侧乳腺肿瘤行乳腺区段切除术(双乳)、乳腺癌保乳手术(左乳)、前哨淋巴结活检术(左腋下),病理报告左乳腺浸润性癌(pT2N0M0)。患者无头晕头痛、心悸胸闷、多汗等不适,增强CT示左肾上腺占位性病变(7.5 cm×6.7 cm×7.9 cm),考虑肾上腺神经鞘瘤可能性大,胰腺体尾部、脾动静脉及左肾上腺受压。转入泌尿外科继续治疗。患者既往否认高血压、糖尿病、冠心病、肾病等病史。否认家族肿瘤、高血压、糖尿病等病史。查体腹软,无压痛及反跳痛,双侧肾区无压痛及叩击痛,双侧输尿管行程无压痛,膀胱区无膨隆。入住我科后继续完善相关检查,高血压立位3项:血管紧张素II 175.77 pg/mL,醛固酮254.16 pg/mL,肾素49.51 pg/mL,醛固酮/肾素5.13。高血压卧位3项:血管紧张素II 176.79 pg/mL,醛固酮182.96 pg/mL,肾素52.6 pg/mL,醛固酮/肾素3.48。血皮质醇(00:00)53.2 nmol/L,血皮质醇(15:00-17:00)83.8 nmol/L。性激素6项:卵泡刺激素2.44 IU/L,黄体生成素1.01 IU/L,催乳素564.4m IU/L,孕酮27.42 nmol/L,雌二醇393.7 pmol/L,睾酮0.62 pmol/L。尿香草扁桃酸5.9 mg/24 h,甲氧基肾上腺素0.09 nmol/L,甲氧基去甲肾上腺0.59 nmol/L;肾上腺素5.07μg/d,去甲肾上腺素48.03 μg/d,多巴胺58.70 μg/d。血常规、肝功、肾功、CEA、CA153未见明显异常。心电图窦性心律,轻度ST段异常。增强CT(图1)示左肾上腺占位性病变;肝S8小囊肿;左侧附件区类圆形低密度灶,考虑为囊肿或优势卵泡。
2 结果
通过分析患者的病史、临床症状、体征及实验室检查结果,考虑肾上腺神经鞘瘤可能性大,由于肿物较大,性质未明,有手术指征。患者及其家属同意手术并签署相关文件后,于气管插管全麻下行后腹腔镜左侧肾上腺肿物切除术。手术取右侧卧位,常规消毒,铺无菌巾;取左侧腋中线髂脊上2 cm处做横切口1 cm,钝性分离,撑开腰背筋膜,置入自制气囊,充气500 mL充盈后腹腔间隙;分别在左侧腋前线平12肋处、左侧腋后线与第12肋下缘最低处做切口,分别置入5 mm、10 mm、10 mm的套管针(TROCAR),缝合固定,充气建立气腹,于左侧腋中线髂脊上2 cm置入300腹腔镜;清理腹腔外脂肪,识别筋膜、腹膜间隙,沿左侧腰大肌前缘开打肾周筋膜,向上游离肾上极直至左侧肾上腺区域,见肾上极肿物,与左侧腰大肌分隔不清,粘连明显,肿物大小约8.5 cm×7.0 cm,仔细分离并切除左肾上腺肿物,同时取腰大肌与肿物粘连处组织送检;仔细止血,查无活动性出血,放气,退镜,取出套管针,放置左侧肾上腺窝引流管1条,固定,关闭创口;术后病理(图2)示左肾上腺肿物符合混合性肿瘤(嗜铬细胞瘤和节细胞瘤);左侧腰大肌肿物送检少量组织,镜下为节细胞瘤。免疫组化:CK(-),CgA( 局 灶 +),Syn(+),Ki67(2%+),P53(-)、S-100(+)、HMB45(-),Neu-n(-)。术后予抑酸护胃、静脉及肠内营养等支持治疗,配合中成药“四磨汤口服液”通便,经治疗后,患者恢复可后出院。
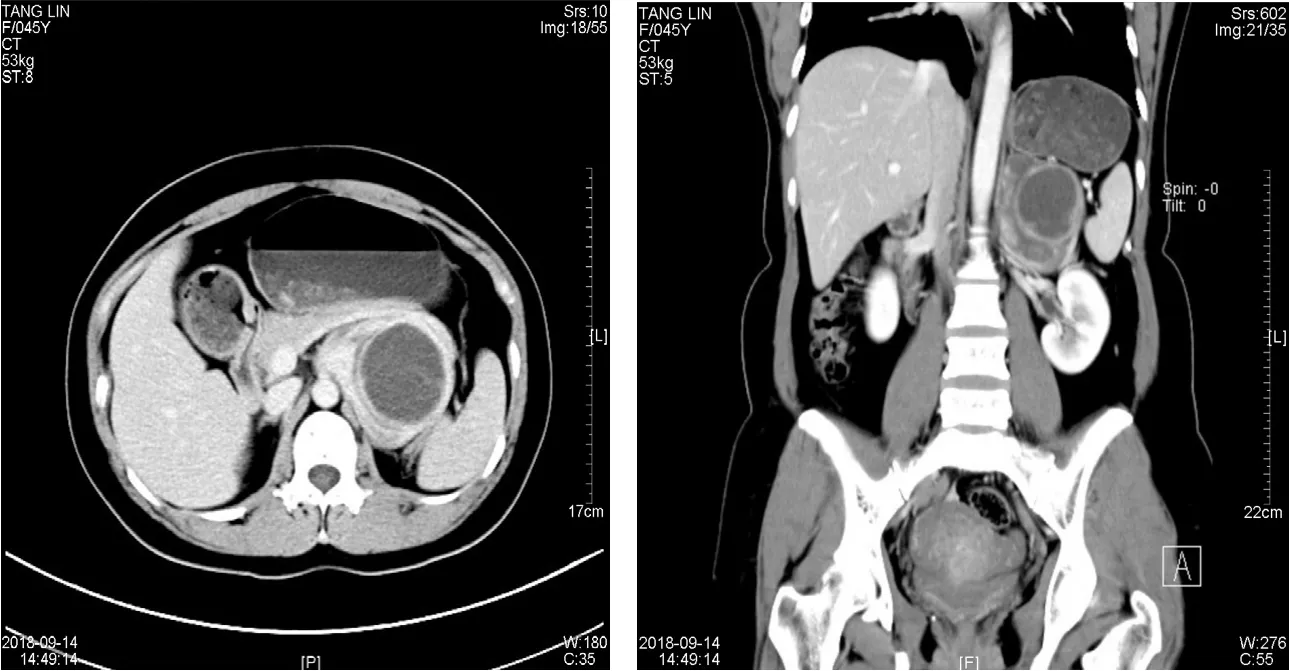
图1 肾上腺肿物增强CT图像表现
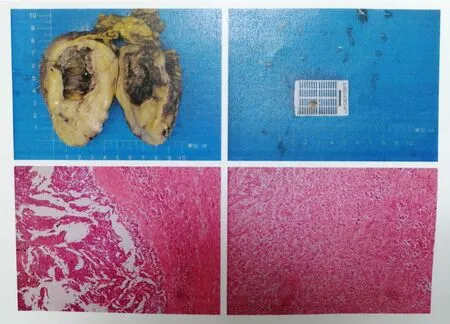
图2 肾上腺肿物大体标本及病理图像
3 讨论
嗜铬细胞瘤(pheochromocytoma,PHEO)一种较罕见的内分泌肿瘤,起源于肾上腺髓质嗜铬细胞的肿瘤,合成、存储和分解代谢儿茶酚胺,并因后者的释放引起症状[1]。嗜铬细胞瘤的典型临床症状包括高血压、头痛、心悸、高代谢状态、高血糖和多汗[2]。嗜铬细胞瘤主要通过实验室、影像学、病理检查来加以定性、定位诊断。实验室测定血浆和尿的游离儿茶酚胺(肾上腺素、去甲肾上腺素、多巴胺)及其代谢产物如3-去甲氧基肾上腺素(normetanephrine,NMN)、3-甲氧基肾上腺素(metanephrine,MN)、香草基扁桃酸(urinary vanillylmandelic acid,VMA)是传统诊断PHEO的重要方法。通过实验室检查定性诊断后,可结合CT、MR进一步行定位诊断。CT检查价格适中、敏感性高、扫描时间短,可发现肾上腺0.5 cm的嗜铬细胞瘤,为首选。
嗜铬细胞瘤的治疗是完整的手术切除。腹腔镜嗜铬细胞瘤切除术具有术中CA释放少、血压波动幅度小、创伤小、术后恢复快、住院时间短等优点,是肾上腺PHEO推荐首选的手术方式。
节细胞神经瘤(ganglioneuroma,GN)是一种分化良好的罕见良性肿瘤,其起源于原始神经嵴细胞,含有神经节细胞、施旺细胞、神经纤维等成分[3]。节细胞神经瘤好发部位在腹膜后腔或纵膈,颈部和肾上腺的节细胞神经瘤也有报道[4]。肾上腺节细胞神经瘤(adrenal ganglioneuroma,AGN)临床罕见,来源于肾上腺髓质的交感神经节细胞,多为良性无功能性肿瘤,常无明显不适症状,多为体检或合并其他病就诊时发现。当肿瘤体积较大时,也可引起腰背部酸胀不适。合并神经母细胞瘤或嗜铬细胞瘤时,可有儿茶酚胺分泌过多的临床表现。
节细胞神经瘤的术前诊断较为困难,可通过影像学初步判断。超声能检出肾上腺的占位性病变,但对于其性质的判定,目前报道的较少。节细胞神经瘤在B超表现为肾上腺内均匀实质低回声或不均匀回声,强度与肝脾实质相似,圆形或类圆形,包膜完整,边界清楚,内可有钙化强光斑,无或少许彩色血流信号。节细胞神经瘤的CT扫描显示:肿瘤边缘通常是光滑锐利的,包膜完整,与周围组织分界清楚,可呈圆形、椭圆形或分叶状;密度值多为不均质低密度灶,CT值常常小于40 Hu,增强后肿块多数无明显强化,有时候呈不均匀强化,一般CT值增加小于20 Hu;部分可呈轻、中度不均匀延迟渐进强化,可能与瘤内细小血管相对较多、肿瘤细胞外间隙含大量粘液基质阻滞对比剂的灌注有关[5]。齐银萍等认为,采用MSCT动态增强三期扫描,并结合三维多平面重建技术,更清晰直观显示病灶的形态、大小、强化特点,及其与周围组织器官的毗邻关系[6]。MR对软组织有极高的分辨率,可清晰显示肿瘤的内部组织成分及包膜,肿瘤的信号强度与脊柱的肌肉相比分为高、等或低信号。肾上腺节细胞神经瘤的MR检查通常表现为T1WI均低信号,T2WI为不均高信号。T2WI在高信号的肿瘤中存在条状、片状或曲线型、线性的低信号灶,类似漩涡状,称为“漩涡征”[7]。
病理学检查是确诊肾上腺节细胞瘤的金标准。镜下由大量黏液基质、成熟的神经束、纤维组织和散在分布的神经节细胞组成,部分区域可有胶原化或钙化。神经节细胞多数分化良好,体积大,可呈多边形或多角形,胞质丰富,核大,圆形,核仁明显、深染,核分裂像罕见。神经纤维增生成束,排列呈波浪状或编织状。免疫组化Vimentin、S-100表达阳性,Bcl-2、CD99散在阳性,Ki-76表达低增值指数[8]。
本病是否需要治疗,取决于患者症状和肿瘤大小。大多数学者认为,肾上腺节细胞神经瘤直径大于3 cm,无明显症状者,不适宜手术,严密随访观察为宜。而瘤体直径小于3 cm,有临床症状者,以手术切除为宜。而2014年中国泌尿外科疾病诊治指南[9]指出,肾上腺偶发瘤直径小于12 cm,推荐首选腹腔镜手术。
在临床上嗜铬细胞瘤合并肾上腺节细胞神经瘤罕见,关于此病的报道不多。由于肾上腺节细胞临床症状多不明显,故如临床症状典型者,以嗜铬细胞瘤表现为主,可表现为高血压、头痛、心悸、多汗等,付莉等[10]报道过类似案例;而临床症状不典型者,则须通过实验检查、影像学检查、病理性检查加以诊断,目前国内报道的文献很少。因此,对于此病的诊断,特别是临床症状不典型者,实验室及影像学检查初步判断,但病理是确诊的关键;治疗上,手术切除是主要的治疗手段。

