多模式神经电生理检测对脊髓手术患者神经功能状态的评估分析及其影响因素
沈 强,朱 玲,白 雪,于绍斌,刘凤欣
随着工作压力的增加,环境污染,人们的生活方式及饮食习惯的改变,脊髓病变的发病率逐年递增,而随着外科手术技术的发展,更多高难度的脊髓疾病需要接受手术治疗[1]。因此,增加手术的安全性,避免术中及术后神经损伤的发生是临床亟需解决的重要问题。肌电图[2](electromyography,EMG)是神经功能检测的重要手段,主要检查相应神经根支配的肌肉,体感诱发电位[3](somatosensory evoked potential,SEP)主要监测脊髓侧后索上行感觉传导通路的功能,运动诱发电位(motor evoked potentials,MEP)常用于监测脊髓前索下行传导通路的功能[4]。本研究使用EMG、SEP与MEP多模式电生理检测方法对脊柱脊髓手术前后神经系统的多种指标评估,探讨患者神经功能状态。
1 对象与方法
1.1 对象 收集河北医科大学第三医院待行脊髓肿瘤切除手术的患者100例作为本研究的观察对象。术前进行双下肢肌电图与体感、运动诱发电位检查。根据结果分为5组,每组20例。正常组:EMG正常,SEP、MEP正常。SEP异常组:EMG正常,SEP异常,MEP正常。MEP异常组:EMG、SEP正常,MEP异常。SEP、MEP异常组:EMG正常,SEP、MEP异常。异常组:EMG、SEP、MEP均异常。
1.2 监测方法 术中监测患者双下肢的EMG、SEP与MEP情况。术后6个月复查患者双下肢EMG、SEP、MEP并与术前结果进行对比。(1)术前、术后EMG检测方法[4,5]:保持室温为恒温35 ℃。使用Nicolet Viking Quest肌电图仪(购自美国尼高力公司)监测患者的双下肢常规肌电图,包括腓总神经与胫神经的传导速度(NCV)与远端潜伏周期(DL)。(2)SEP监测方法:使用Nicolet Endeavor CR IOM术中监护诊断系统对患者双下肢进行SEP监测,对术中刺激产生的反应波的潜伏期、波形与波幅进行记录。采用表面电极刺激双侧内踝后方胫后神经通路上,相距1 cm,予头C3’、C4’点记录,刺激量20~27 mA,脉宽300 μm,频率为2.1~4.7 Hz,信号叠加次数为200次。接地电极采用针电极,导联结合并进行电阻测试,确认各电极接触良好。(3)MEP监测方法[6,7]:使用Nicolet Endeavor CR IOM术中监护诊断系统,采用经颅电刺激(强度在260~320V恒压刺激),监测双下肢肌肉TES-MEP波形。D波刺激位置C1,C2或C3,C4,刺激频率为1.1~2.1 Hz,给予单个刺激,潜伏期200 ms,记录电极在脊髓硬膜外或硬膜下放置。
1.3 麻醉方法 选择丙泊酚、瑞芬太尼静脉麻醉,异氟醚间断吸入麻醉方法[8]。将手术患者的病例资料进行统计(表1)。
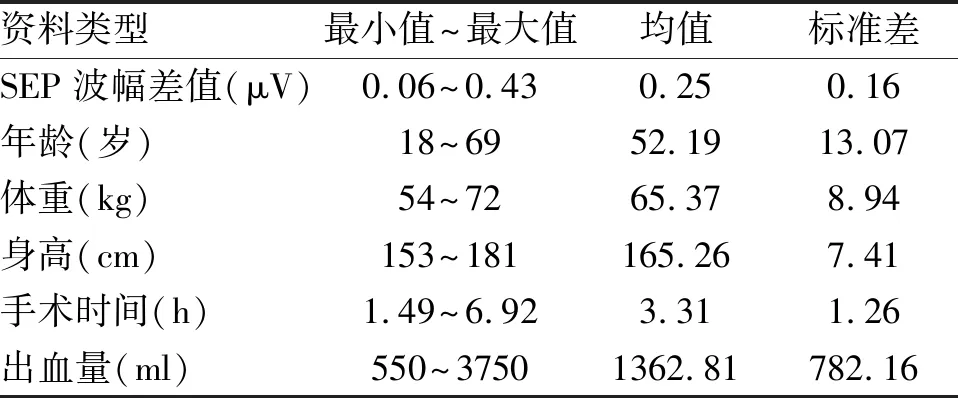
表1 脊髓手术患者100例临床资料分析
2 结 果
2.1 术中SEP联合MEP监测情况与相关因素 术中患者SEP波幅与潜伏期相对比较稳定,MEP记录结果中有36例脊髓MEP的D1波波幅与潜伏期并无显著的变化,42例术中的D波波幅发生降低且未超过50%,考虑与肿瘤位置及切除手法相关,经短暂停止、小心切除并及时止血后D波波幅恢复,22例曾在术中出现D波波幅的突然下降,考虑与术者不恰当操作致脊髓突然牵拉有关,经提醒不再牵拉脊髓数分钟后波幅渐恢复。Pearson相关性分析结果表明,除术中出血量外,患者的年龄、体重、身高与手术时间均与术中监测的变化无关(表2)。
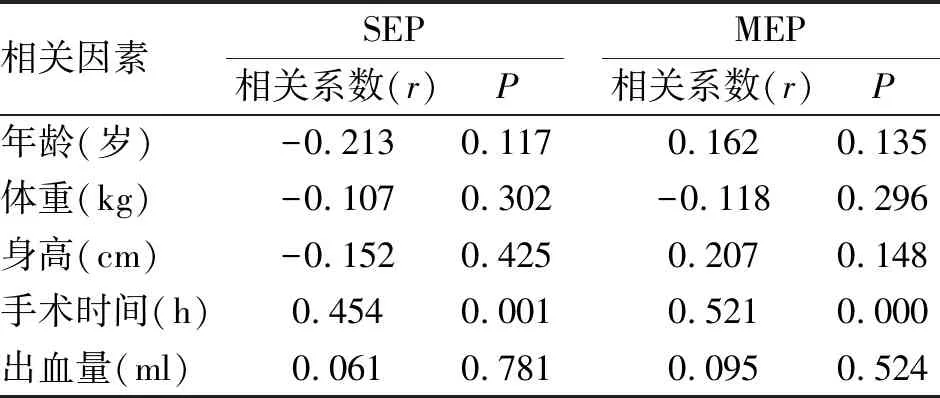
表2 脊髓手术患者SEP、MEP与术中影响因素相关性分析
2.2 术前与术后EMG比较 术后6个月复查,将肌电图结果与术前患者的EMG结果进行比较,术前异常组患者的EMG与正常组比较差异有统计学意义;术后6个月各组患者的腓总神经与胫神经的NCV与DL均有显著改善,其中其他四组的改善情况明显优于异常组患者(表3)。
3 讨 论
不同病因导致的脊髓疾病的手术治疗过程中,可能因具体手术过程中操作不当或牵拉神经、不同手术器械的应用以及其他原因造成脊髓神经结构的破坏,并影响患者的神经功能,有研究表明,由于缺乏术中电生理各项指标的监测导致患者术后神经功能发生障碍的概率为0.7%~1.6%[7]。而在手术过程中,打开椎板会牵拉神经根、并且压迫脊髓并易引发局部缺血;剪开硬膜时操作不当可能对脊髓造成直接或间接的机械伤[8]。因此为保证手术的安全性,最大程度的避免患者的脊髓神经功能受到影响,应在手术过程中监测神经电生理信号的变化,并及时根据监测变化采取相应措施。
术前EMG、SEP与MEP检查是术中神经电生理监测的必要的术前准备,术中电生理监测影响因素众多,需要临床医师、麻醉医师与电生理医师的默契配合才能达到良好的监测效果,术后各电生理指标的复查有助于医师了解患者神经功能恢复情况,反思术中监测过程中遇到的问题,并进一步提高监测水平。
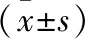
表3 脊髓手术患者术前、术后EMG情况比较表
注:与同期正常组比较,①P<0.05;与同组术前比较,②P<0.05
SEP可以反映神经传导功能的神经电诊断技术,尤其是脊髓后柱深感觉传导束的传导功能[9],应用中可因脊髓牵拉过度、压缩及缺血,影响波形与潜伏期,以助于提示术中监测部位的神经状态及功能[10]。但是若仅单个脊神经根受损或感觉传导束受到较轻微的影响时,SEP波幅变化很微小,监测结果依旧呈正常水平。MEP与之相比,在脊髓的潜在损伤具有更高的敏感度,对于脊髓机械刺激及缺血状态十分敏感。由于这种方法的高敏感度,以致监测结果会受到术中器械与手术室环境等因素的影响。但有学者表明,MEP受到咪达唑仑、依托咪酯、丙泊酚等吸入性麻醉药的影响较小,对肌松药反应更加敏感[7]。因此笔者在术中采用SEP与MEP联合监测的方法,排除干扰因素,避免监测结果出现“假阳性”或“假阴性”[11]。 EMG通过对神经与肌肉的生物电位活动情况进行分析从而了解神经支配肌肉的功能[12]。笔者在术后复查时,根据EMG结果判断患者的预后情况。根据文献[13,14],笔者将SEP波幅下降50%,MEP波幅下降80%作为术中监测的异常标准。
在术中监测过程中,患者SEP波幅与潜伏期相对比较稳定的情况下,MEP记录结果中有36例患者的脊髓MEP的D波波幅并无显著的变化,42例患者术中的D波波幅发生降低,考虑与电极放置,脊髓硬膜外血肿、肿瘤的位置、脊髓短时间内缺血有关; 22例患者曾在术中出现D波波幅的突然下降,考虑与术者不恰当操作致脊髓突然牵拉有关,经提醒不再牵拉脊髓数分钟后波幅渐恢复。当然,D波波幅的下降也可能存在个体因素,如术前肌力在2级以下,这需要大样本后期探讨。在髓内脊髓肿瘤手术中,术中被检肌MEP均完全消失,此时D波波幅如果是稳定或者减低小于50%,术后会偶有出现短暂运动功能缺失,但是在术后数小时或数天内恢复[15]。Pearson相关性分析结果表明,术中出血量与SEP及MEP波幅与潜伏期的改变具有相关性。术后复查,各组患者的腓总神经与胫神经的NCV与DL均有显著改善,其中异常组患者的改善情况明显低于其他四组患者。在脊髓手术过程中, MEP大幅度改变则提示术中或存在损伤脊髓功能的因素,及时提醒术者采取必要措施直至波形恢复至手术开始时的水平。术后复查结果表明患者预后情况良好,神经功能并未受到损伤,说明术中神经电监测有效辅助医师操作,提供可靠的灵敏指标。出现监测警报时,麻醉医师、手术医师及神经电生理医师应充分交流、密切合作,根据实际情况做出判断并调整麻醉及手术策略,才能减少和避免医源性脊髓损伤的发生。
综上所述,使用多模式神经电生理检测可以去除干扰因素,较准确的反映术中脊髓及神经根功能的变化,避免术中神经功能受损,有助于患者术后恢复,为脊柱脊髓手术提供客观、有价值的诊疗依据。

