阴道分娩产妇产后出血的影响因素分析
李华梅 袁淑贞
【摘要】 目的 分析影响阴道分娩产妇产后出血的危险因素。方法 180例阴道分娩产妇, 根据是否发生产后出血分为产后出血组(80例)及非产后出血组(100例)。回顾性分析所有产妇的临床资料, 比较产后出血组产妇及非产后出血组产妇的年龄、文化程度、产次、流产次数、宫缩乏力、胎盘异常及软产道损伤发生情况, 对影响阴道分娩产后出血的因素进行Logistic回归分析。结果 产后出血组患者的产次≥2次占比22.5%、流产次数≥2次占比27.5%、宫缩乏力占比36.3%、第三产程≥15 min占比33.8%、胎盘异常占比23.8%、软产道损伤占比35.0%均高于非产后出血组的11.0%、14.0%、9.0%、13.0%、10.0%、12.0%, 差异具有统计学意义(P<0.05)。Logistic回归分析结果显示, 产次≥2次、流产次数≥2次、宫缩乏力、第三产程≥15 min、胎盘异常及软产道损伤是影响阴道分娩产妇产后出血的独立危险因素(P<0.05)。结论 产次、流产次数、第三产程、宫缩乏力、胎盘及软产道情况均会影响阴道分娩产妇产后出血情况, 临床应针对高危因素采取针对性的预防措施, 以减少产后出血的发生。
【关键词】 阴道分娩;产后出血;产次;产程;胎盘;软产道损伤
DOI:10.14163/j.cnki.11-5547/r.2019.25.025
產后出血为经阴道分娩的常见并发症, 是导致产妇死亡的主要原因之一[1]。产后出血的病理机制复杂, 宫缩乏力、胎盘因素、软产道裂伤等诸多因素均可导致产后出血的发
生[2]。因此, 明确产后出血的高危因素, 并进行有效的预防控制, 对降低产妇死亡率具有重要意义。本文对经阴道分娩产妇产后出血的影响因素进行了探讨, 现报告如下。
1 资料与方法
1. 1 一般资料 选取2015年9月~2018年9月于本院妇产科进行阴道分娩的产妇180例为研究对象, 排除严重心、肝、肺肾等重要脏器疾病及瘢痕妊娠产妇。根据是否发生产后出血分为产后出血组(80例)及非产后出血组(100例)。产后出血组产妇年龄20~39岁, 平均年龄(28.47±6.31)岁;孕周37~41周, 平均孕周(38.15±1.69)周。非产后出血组产妇年龄21~38岁, 平均年龄(27.85±6.24)岁;孕周38~41周, 平均孕周(38.26±1.57)周。两组产妇年龄、孕周等一般资料比较差异无统计学意义(P>0.05), 具有可比性。
1. 2 产后出血判定标准 胎儿经阴道娩出后, 产妇2 h内阴道出血量≥400 ml或24 h内阴道出血量≥500 ml即可判定为产后出血。产后出血量测量方法[3]:①容积法直接计算, 即胎儿娩出、羊水排放干净后, 放置器皿直接收集测量;②称重法, 于分娩前、分娩后2、24 h对产妇分娩使用的会阴垫、纱布、产包等进行称重, 并按血液比重1.05进行换算。产后出血量=容积法出血量+称重法出血量。
1. 3 方法 回顾性分析所有产妇的临床资料, 比较产后出血组产妇及非产后出血组产妇的年龄、文化程度、产次、流产次数、宫缩乏力、胎盘异常及软产道损伤发生情况。对影响阴道分娩产后出血的因素进行Logistic回归分析。
1. 4 统计学方法 采用SPSS19.0统计学软件处理数据。计量资料以均数±标准差( x-±s)表示, 采用t检验;计数资料以率(%)表示, 采用χ2检验;多因素分析采用Logistic回归分析。P<0.05表示差异有统计学意义。
2 结果
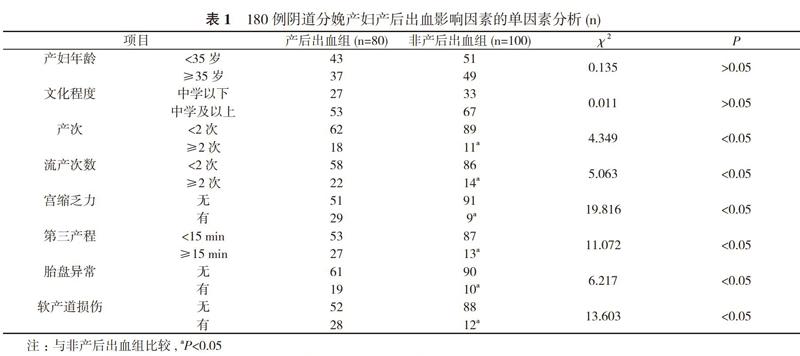
2. 1 180例阴道分娩产妇产后出血的单因素分析 产后出血组患者的产次≥2次占比22.5%、流产次数≥2次占比27.5%、宫缩乏力占比36.3%、第三产程≥15 min占比33.8%、胎盘异常占比23.8%、软产道损伤占比35.0%均高于非产后出血组的11.0%、14.0%、9.0%、13.0%、10.0%、12.0%, 差异具有统计学意义(P<0.05)。见表1。
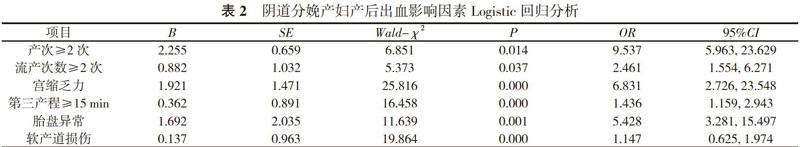
2. 1 180例阴道分娩产妇产后出血影响因素的Logistic回归分析 Logistic回归分析结果显示, 产次≥2次、流产次数≥2次、宫缩乏力、第三产程≥15 min、胎盘异常及软产道损伤是影响阴道分娩产妇产后出血的独立危险因素(P<0.05)。见表2。
3 讨论
产后出血为经阴道分娩严重并发症, 情况危急, 若得不到及时有效的处理, 可诱发弥散性血管内凝血, 引发休克, 是导致孕产妇死亡的首要原因。此外, 产后出血为多种因素共同作用的结果, 经临床治疗预后往往不太理想。因此, 对产后出血相关危险因素进行分析, 对产后出血的预防和预后具有重要意义。
本研究中单因素分析结果显示, 产后出血组患者的产次≥2次占比22.5%、流产次数≥2次占比27.5%、宫缩乏力占比36.3%、第三产程≥15 min占比33.8%、胎盘异常占比23.8%、软产道损伤占比35.0%均高于非产后出血组的11.0%、14.0%、9.0%、13.0%、10.0%、12.0%, 差异具有统计学意义(P<0.05);Logistic回归分析结果显示, 产次≥2次、流产次数≥2次、第三产程≥15 min、胎盘异常及软产道损伤是影响阴道分娩产妇产后出血的独立危险因素(P<0.05)。分析其原因如下:产次或流产会对女性子宫内膜、子宫肌层造成不同程度的损伤, 同时对产妇的产道也会造成影响;而手术后若不注意卫生问题, 会引发子宫蜕膜血管生长不全、子宫内膜炎等, 从而加大经阴道分娩产后出血发生率[4]。宫缩乏力使子宫不能得到正常的收缩和缩复, 造成胎盘附着部位的子宫壁血窦关闭不良, 是导致产后出血的主要原因;而第三产程延长, 子宫肌层水肿、渗血, 导致子宫肌纤维过度伸展, 加重了宫缩的乏力性[5]。胎盘异常为产后出血的重要诱因, 前置胎盘、胎盘植入等均会导致胎盘附着部位的子宫壁血窦处于开放状态, 产妇凝血功能受损, 而胎盘早剥可能导致胎盘附着出发生局部损伤, 从而加重产后出血[6]。软产道损伤多因子宫纤维过度拉伸导致, 是造成产后出血的直接原因[7]。
综上所述, 产次、流产次数、第三产程、宫缩乏力、胎盘及软产道情况均会影响阴道分娩产妇产后出血情况, 临床应针对高危因素进行积极预防, 减少产后出血的发生, 提高预后水平。
参考文献
[1] 岳永飞, 王晓艳, 汪云. 阴道分娩产后出血的影响因素及预测. 中国医药导报, 2017, 14(6):120-123.
[2] 孙颖. 阴道分娩产后出血的影响因素及护理要点分析. 中国继续医学教育, 2016, 8(19):214-215.
[3] 吴雅娟, 单委, 蒋敏, 等. 产后出血的病因、诊断及治疗研究进展. 中华妇幼临床医学杂志(电子版), 2018, 14(6):126-130.
[4] 何朝庆. 妇产科阴道分娩产后出血的影响因素及应对措施分析. 大家健康(学术版), 2014, 8(14):201-202.
[5] 谭春梅, 谭红梅, 易建平, 等. 年龄>35岁孕妇剖宫产产后出血的发生情况及相关影响因素分析. 中国妇幼保健, 2018, 33(23):114-116.
[6] 周新娥, 梅又文, 程薇, 等. 胎盘早剥并发产后出血的危险因素及围产结局分析. 中国计划生育和妇产科, 2017, 9(12):13-17.
[7] 赵亮, 孙丽芳, 郑秀丽, 等. 动脉栓塞治疗软产道损伤致难治性产后出血. 中国临床医学, 2018, 25(5):71-74.

