四川省2009—2018年猩红热流行病学分析
廖如珺,刘润友,杨长虹
猩红热是由A组β溶血性链球菌感染引起的急性呼吸道传染病,可通过飞沫传播,成长期的儿童和青少年极易受到感染。猩红热曾在20世纪早期大规模流行导致大量儿童死亡[1-2],给家庭和社会造成了重大损失。猩红热是我国法定乙类传染病,目前尚无有效疫苗进行预防。随着社会医疗水平的提高,特别是在猩红热的早期治疗中广泛采用了青霉素,取得了良好的临床效果,但远期并发症仍然可造成肾脏、心脏瓣膜以及关节的损害,甚至可以导致败血症、蜂窝组织炎、坏死性筋膜炎以及链球菌毒性休克综合征等重症感染[3],从而增加社会经济和医疗负担。此外随着大环内酯类抗生素的应用,耐药菌株也呈现增多的趋势。2009年起,猩红热在全球的发病率呈现上升趋势,我国猩红热疫情在2012—2013年呈下降趋势,而2014—2015年间疫情再次回升[4-6]。当前猩红热依然是威胁我国儿童健康的主要传染病之一。本研究通过分析2008—2019年四川省猩红热发病报告数据,了解四川省猩红热流行特征及动态变化趋势。基于发病描述性统计分析与空间插值分析,发现重点地区、重点人群、重点时间,为今后的防治工作提供参考。
1 资料与方法
1.1 资料来源 四川省2009—2018年猩红热发病资料来源于中国疾病预防控制信息系统的传染病报告信息管理系统,所用发病数据为报告发病例数和报告发病率。人口学资料来自中华人民共和国统计局数据。
1.2 方法 2019年1—2月,从中国疾病预防控制信息系统的传染病报告信息管理系统,分别根据常住地、发病日期、月份、年份导出四川省183个县/区的猩红热报告发病例数、发病率数据,时间跨度为2009—2018年,共计120个月。将2009—2018年期间新划分的行政区数据并入划分前所在的县/区。各县/区取其几何中心点坐标,用于插值分析。
1.3 统计学处理 所有原始数据经清理和去噪;计数资料采用相对数表示,采用描述性统计分析,率的比较采用χ2检验,P<0.05表示差异有统计学意义。空间分析采用距离反比权重插值法,距离反比权重插值使用一组采样点的线性权重组合来确定像元值。
2 结 果
2.1 时间分布 2009—2010年四川省猩红热整体发病率维持在较低水平;2011年四川省报告发病率上涨,升至2.48/10万;2011—2014年,猩红热报告发病率整体再次呈现缓慢下降趋势,到2014年为1.49/10万;2015年四川省猩红热报告发病率再次增高,达到2.36/10万,环比增长58.0%。从2015—2018年,四川省猩红热报告发病率在2.00/10万~2.50/10万之间波动。见图1。

图1 2009—2018年四川省猩红热发病率时间(按年)分布情况Figure 1 Yearly distribution of scarlet fever incidence in Sichuan Province from 2009 to 2018
2.2 季节分布 四川省全年均有猩红热病例发生,发病具有一定的季节性,具有2个发病高峰,4至7月、10月至次年1月均为发病高峰。见图2。
2.3 空间分布 2009—2018年四川省猩红热报告病例数共21 055例,在2009—2018年猩红热发病率整体呈现自西北至东南递增的趋势,人口密度较高地区的发病率也较高。根据疫情数据显示,报告病例数最多的市州为成都市,占29.46%(6203/21 055),其次为乐山市和凉山彝族自治州,分别占8.90%(1873/21 055)和5.25%(1106/21 055),而报告病例数最少的市州为雅安市,占0.05%(11/21 055)。见图3。
2.4 人群分布
2.4.1 性别分布 四川省2009—2018年报告的猩红热病例中,男性和女性分别占60.50%(12 739/21 055)和39.50%(8316/21 055),男女性别比例为1.53∶1。男性年平均发病率为3.43/10万,女性年平均发病率为2.30/10万(χ2=820.549,P=0.000)。
2.4.2 年龄分布 2009—2018年四川省猩红热报告病例中,年龄最小为出生1 d的新生儿,最大为84岁,病例主要集中在0~10岁组儿童(19 589例,93.04%),其中又以3~8岁儿童多发(16 358例,77.69%)。见图4。
2.4.3 职业分布 2009—2018年四川省猩红热报告发病结果显示,发病人数居前3位的分别为幼托儿童(8887例,42.21%)、学生(8093例,38.44%)和散居儿童(3777例,17.94%)。
2.5 诊断类别 诊断类别中,以临床诊断病例为主,占78.27%(16 479/21 055),实验室确诊病例和疑似病例分别为2.70%(568/21 055)和19.04%(4008/21 055)。
3 讨 论
2009—2018年四川省猩红热报告发病病例数男女性别比为1.53∶1,男性年平均发病率高于女性,与其他地区的猩红热发病情况报道一致[7-10],发病人数居前3位的分别为幼托儿童(42.21%)、学生(38.44%)和散居儿童(17.94%),与陈桂茹等[11]报道基本一致;患者年龄最小为出生1 d的新生儿,最大为84岁,且病例主要集中在0~10岁组儿童(93.04%),其中又以3~8岁儿童多发(77.69%);病例主要诊断途径为临床诊断(78.27%),经实验室检测确诊病例较少,仅占2.70%。由于猩红热早期症状可不典型,在使用抗生素以后,症状减轻,因此疑似病例比例较高(19.04%)。
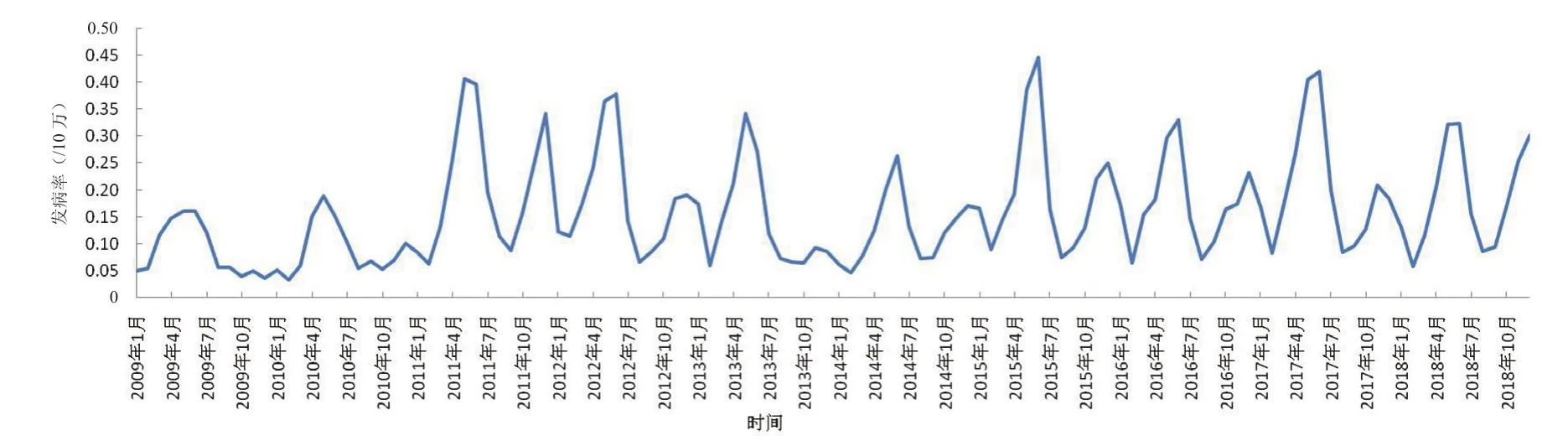
图2 2009—2018年四川省猩红热发病率时间(按月)分布情况Figure 2 Monthly distribution of scarlet fever incidence in Sichuan Province from 2009 to 2018
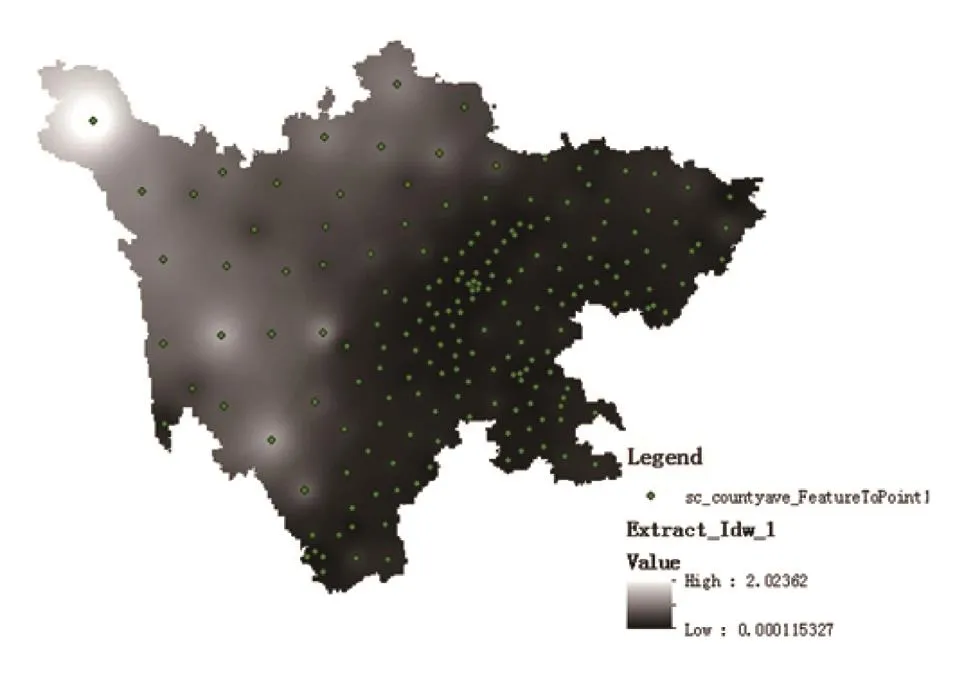
图3 2009—2018年四川省各县/区10年平均报告发病率变化趋势(距离反比权值插值法)Figure 3 The variation trend of the average incidence rate reported in all counties and districts of Sichuan Province within 10 years (2009-2018) (inverse distance ratio weighting interpolation method)
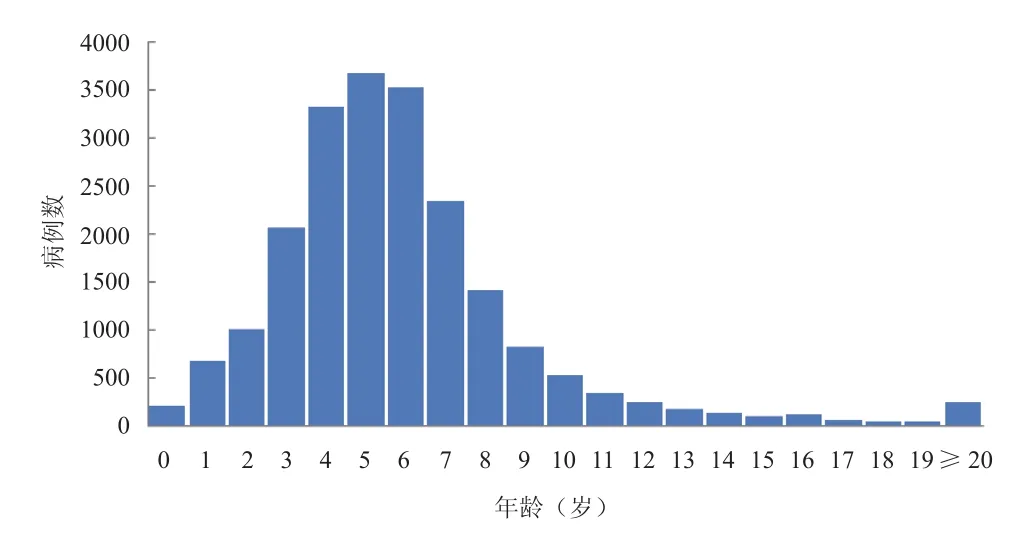
图4 2009—2018年四川省猩红热报告病例年龄分布Figure 4 Age distribution of reported cases of scarlet fever in Sichuan Province from 2009 to 2018
根据四川省2009—2018年猩红热逐月报告发病率时序图显示,2009—2010年四川省猩红热发病率整体较低,2011年全国猩红热疫情出现大规模暴发,四川省报告发病率有所升高,但涨幅较低。2011—2014年,猩红热报告发病率整体再次呈现缓慢下降趋势。2015年四川省猩红热发病率再次增高,且2016—2018年报告发病率在一定的水平内波动。尽管后续几年(2015—2018年)猩红热的发病率低于2011年,但全省发病率维持在一定水平波动,说明存在诸如猩红热病原流行株的改变、易感人群累积波动等因素,对猩红热的发病产生影响。季节分布方面,各年报告发病率均存在季节高峰现象,具体为春季(4至7月)和冬季(10月至次年1月)为发病高峰,与国内相关报告特征一致[7-11],提示应在下一次发病高峰期到来之前,做好猩红热的预防工作,加强重点人群(0~10岁组儿童)及其主要照顾者的健康宣教,有可疑症状应及时就诊,对猩红热病例应做好隔离,同时学校与幼托机构在猩红热高发期间,应加强学校卫生管理,对疑似病例须及时转诊和隔离。
在地区分布上,四川省猩红热发病率总体呈现自西北至东南递增的趋势,人口密度高的地区相应的发病率也较高。这与Mahara等[12]用时空模式分析发现人口密度与猩红热发病存在正相关的结论一致。报告猩红热病例数最多的市州为成都市,可能与成都市人口密度大,外来务工人员多,人群流动较大,居住在人口密集的地区人群容易感染呼吸道疾病等有关[13]。猩红热这类季节性呼吸道传染病,其发生、发展与气象因素的变换存在显著的相关性。基于空间自相关理论,相邻地区发病应存在一致性。同时,基于气象条件建立的预测模型显示预测值与实际发病率之间未见显著差异[14],因此可以认为相邻地区的猩红热发病率差异较小。对于发病与预期差异较大的地方,可能存在的漏报、漏诊问题,应得到重视。
综上,2009—2018年四川省猩红热发病率有所上升,但波动不明显,春季和冬季为发病高峰,幼托儿童和学生仍为猩红热发病的主要群体,且在地区上呈现自西北至东南递增的趋势。鉴于上述特征,须做好高峰季节、重点人群的防护及应对工作,加强对高发地区的监测,同时积极探索影响疫情的因素以进一步控制、减少猩红热的发病。

