社区糖尿病高危人群代谢综合征早期防控策略优化研究
刘轶蕾 苏易 吴钰 陈旭昇


摘 要 目的:研究社區糖尿病高危人群代谢综合征(MS)的早期防控优化策略。方法:选取2016年3-12月在上海市长风社区招募的糖尿病高危人群820人,其中男性309人,女性511人,平均年龄为(62.9±9.9)岁。采用问卷调查法收集调查对象的高血压、血脂异常、冠心病、脑卒中等疾病史、糖尿病家族史以及身高、体重、腰围、血压、血糖、三酰甘油(TG)和高密度脂蛋白胆固醇(HDL-c)等信息。采用单因素分析与自变量相对重要性的优势分析方法,构建不同性别和年龄MS筛查策略。结果:按性别分组,脂代谢紊乱、高血压对MS患病均有显著影响(P<0.05),高血糖对MS患病无显著性影响(P>0.05)。按年龄分层时,各年龄段的中心性肥胖、脂代谢紊乱、高血压对MS患病均有显著性影响(P<0.05),当年龄在50~59岁时,高血糖对MS患病有显著影响(P<0.05),其余年龄段高血糖对MS无显著影响(P>0.05)。自变量相对重要性的优势分析结果表明,男性、40~50岁人群的TG和血压指标相对重要性权重排在前两位,女性、50岁以上人群的TG和HDL-c的相对重要性权重排在前两位。结论:社区应对糖尿病高危人群开展全面MS防控,并针对不同性别、年龄的糖尿病高危人群实施差异化监测与干预策略。
关键词 糖尿病高危人群;代谢综合征;防控策略
中图分类号:R589 文献标志码:A 文章编号:1006-1533(2019)14-0041-04
Study of optimization of early prevention and control strategies for metabolic syndrome in high-risk population of diabetes mellitus in the community
LIU Yilei1, SU Yi2, WU Yu3, CHEN Xusheng3
(1. Party Office of Caoyang Community Health Service Center of Putuo District, Shanghai 200062, China; 2. Medical Section of Caoyang Community Health Service Center of Putuo District, Shanghai 200062, China; 3. Office of Caoyang Community Health Service Center of Putuo District, Shanghai 200062, China)
ABSTRACT Objective: To study the optimal strategy of early prevention and control of metabolic syndrome(MS) in high-risk population of diabetes mellitus in the community. Methods: From March to December 2016, 820 people with high risk of diabetes were selected in Changfeng Community of Shanghai, including 309 males and 511 females, with an average age of (62.9±9.9) years. The questionnaire survey was used to collect the history of hypertension, dyslipidemia, coronary heart disease, stroke and other diseases, family history of diabetes, height, weight, waist circumference, blood pressure, blood sugar, triglyceride(TG) and high-density lipoprotein cholesterol(HDL-c) of the respondents. Single factor analysis and advantage analysis of relative importance of independent variables were used to construct screening strategies for MS of different gender and age. Results: Grouped by sex, lipid metabolism disorder and hypertension had significant effects on MS disease(P<0.05). Hyperglycemia had no significant effect on MS disease(P>0.05). When stratified by age, central obesity, lipid metabolism disorder and hypertension in all age groups had significant effects on MS disease(P<0.05). When the age ranged from 50 to 59 years old, hyperglycemia had a significant effect on MS(P<0.05), while hyperglycemia had no significant effect on other age groups(P>0.05). The results of the advantage analysis of the relative importance of independent variables showed that the relative importance weight of TG and blood pressure indexes of the male people aged from 40 to 50 ranked the top two, and the relative importance weight of TG and HDL-c of the female people aged over 50 ranked the top two. Conclusion: The community should carry out comprehensive MS prevention and control for high-risk population of diabetes, and implement differentiated monitoring and intervention strategies for high-risk population of different genders and ages.
KEY WORDS high risk population of diabetes, metabolic syndrome, prevention and control strategy
代谢综合征(Metabolic Syndrome,MS)代表了一系列心血管疾病危险因素的聚集状态,主要包括高血压、肥胖、血糖异常以及致动脉粥样硬化的血脂紊乱等多种代谢异常,是新时代健康和卫生的焦点问题[1],是社区综合防治的重点干预人群[2]。由于MS的各个危险因素组分所对应的慢病人群数量庞大,且临床诊疗与疾病防制分属不同的学科,以社区的卫生资源难以实现对各类慢病人群的全面MS早期防控。因此,如何优化社区的早期MS防控策略,以有限的资源发现更多的MS高危人群,是目前社区卫生工作面临的一个重要问题。
国内对MS早期防控的相关研究指出,不同性别、年龄的社区居民具有不同的代谢紊乱特点,需分别实施针对性干预[3]。本研究旨探索糖尿病高危人的MS早期防控流程的优化策略。
1 对象和方法
1.1 对象
调查对象为2016年3月至12月在上海市长风社区招募的糖尿病高危人群。调查对象的准入标准参考2016年美国糖尿病协会(ADA)的糖尿病医学诊疗标准[4],即具有下述任何一项或多项糖尿病危险因素者:(1)有糖尿病家族史者;(2)超重和肥胖(BMI≥25 kg/m2)者;(3)高血压者(坐位收缩压≥140 mmHg和(或)舒张压≥90 mmHg,或正在服用降压药物);(4)脂代谢紊乱,即高密度脂蛋白胆固醇(HDL-c)<0.9 mmol/L和(或)三酰甘油(TG)≥2.82 mmol/L,或正在服用他汀类或贝特类调脂药物者;(5)有心血管疾病史者(冠心病、脑卒中等);(6)有巨大儿生育史(新生儿体重≥4 kg)的女性。调查对象的排除标准为:(1)既往诊断明确的糖尿病者;(2)正在使用影响糖代谢的药物者,如糖皮质激素等;(3)患有对糖代谢有影响疾病的患者,如肾上腺皮质醇增多症、嗜铬细胞瘤等;(4)伴有严重脏器功能不全者,如呼衰、腎衰等;(5)妊娠和哺乳期妇女;(6)有精神病疾病史,不能合作者。
共发放问卷824份,其中有效问卷820份,问卷有效率为99.5%。其中男性309人,女性511人,平均年龄为(62.9±9.9)岁。
1.2 方法
1.2.1 调查工具
调查问卷是根据文献调研结果设计。调查问卷包括:(1)调查对象的人口学资料;(2)调查对象的高血压、高血糖、血脂异常的疾病史和服药史,冠心病、脑卒中等重大疾病史,糖尿病家族史,女性生育史等;(3)调查对象的身高、体重、腰围、血压。(4)调查对象的空腹血糖、TG和HDL-c等血液生化检查结果。
1.2.2 调查方法
问卷调查由经培训合格的调查人员上门对调查对象进行询问和填写。采用水银柱式血压计测量坐位右上臂血压,取3次测量值的平均值作为测量结果。在调查对象空腹10 h以上时,抽取静脉血并采用全自动生化分析仪测定血糖、TG和HDL-c。
1.3 MS诊断标准
MS诊断标准采用国际糖尿病联盟(IDF)的工作定义[5]。即中心性肥胖(男性腰围≥90 cm,女性腰围≥80 cm),并满足以下4项中任意两项:(1)TG>1.7 mmol/L,或已接受针对此脂质异常的特殊治疗;(2)男性HDL-c<1.03 mmol/L(40 mg/dl),女性HDL-c<1.29 mmol/L(50 mg/dl),或已接受针对此脂质异常的特殊治疗;(3)高血压(收缩压≥130 mmHg或舒张压≥85 mmHg,或此前已被诊断为高血压并接受治疗);(4)高血糖(空腹血糖≥100 mg/dl)。
1.4 统计学方法

2 结果
2.1 不同性别研究对象MS的检出情况及组分差异分析
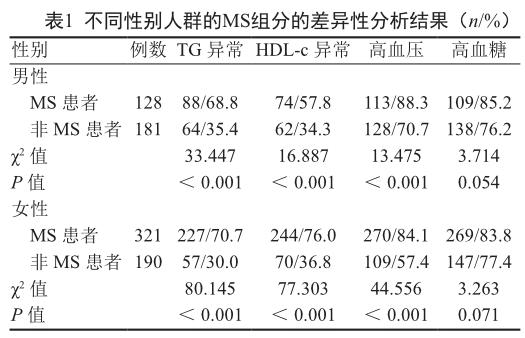
在820名调查对象中有449被检出有MS,MS检出率为54.8%。男性和女性的MS检出人数分别为128人和321人,检出率分别为41.4%和62.8%。男性和女性MS患者与非MS患者的TG异常率、HDL-C异常率与高血压检出率的差异均有统计学意义(P<0.001);高血糖检出率差异无统计学意义(P>0.05)。见表1。
2.2 不同年龄调查对象MS的检出情况及组分差异分析
40~49岁、50~59岁、60~69岁和70岁及以上调查对象的MS检出人数分别为51人,110人,136人和152人,MS检出率分别为 58.6%、45.6%、54.2%和63.1%。各年龄组MS患者与非MS患者的TG异常、HDL-c异常与高血压检出率的差异均有统计学意义(P<0.01)。50~59岁年龄组MS患者与非MS患者的高血糖的检出率差异有统计学意义(P=0.003)。见表2。
2.3 各MS组分对于MS检出的相对重要性权重值
男性调查对象的TG异常对MS检出相对重要性权重值较高(46.1%);女性调查对象的TG和HDL-c的异常对MS检出相对重要性权重值较高(34.2%和34.4%)。40~49岁年龄组调查对象的高血压对MS检出相对重要性权重值较高(40.5%);50岁及以上年龄组调查对象的TG和HDL-c的异常对MS检出相对重要性权重值较高。见表3。
3 讨论
本研究结果显示,糖尿病高危人群的MS患病率为54.8%,远高于城市全体人群的平均患病率25.9%[8]。在糖尿病高危人群中,不同性别和年龄的MS患者和非MS患者,在TG异常、HDL-c异常与高血压的检出率上均有显著差异。国内相关研究发现,糖尿病高危人群多伴随有腰臀比、体重指数、血脂等MS危险因素指标的异常[9],与本研究的结果一致。此外,除了50~59岁年龄组外,不同性别和不同年龄组中MS患者和非MS者之间的高血糖检出率均没有明显差异,提示由于合并高血压、高血脂等多种MS危险因素,血糖浓度较低的糖尿病高危人群在MS患病风险上并不比血糖浓度高的糖尿病高危人群低。因此应对糖尿病高危人群开展全面MS防控。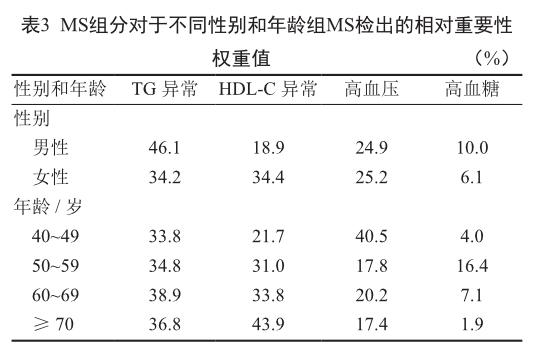
本次研究结果表明,男性糖尿病高危人群的TG异常和高血压对MS的相对重要性权重较大,女性脂代谢紊乱对MS的相对重要性权重较大。国内研究也发现,男性的生活习惯容易导致脂肪堆积和血压增高,进而导致TG、高血压指标异常的检出率高于女性[10];女性则有HDL-c指标异常检出率高于男性的特点[11],研究结果与本研究的相对重要性权重值排序一致。本研究还发现,40~49岁糖尿病高危人群的TG和血压指标对MS相对重要性权重排在前两位,50岁及以上糖尿病高危人群的脂代谢紊乱的两个相关指标(TG和HDL-c)对MS的相对重要性权重排在前两位,这是因为40~49岁的糖尿病高危人群中,高血压患者易合并其他的MS危险因素。而50岁及以上的糖尿病高危人群中,存在许多体型和脂肪代谢正常的高血压患者,导致这部分人群的高血壓患病率虽然较高,但基于高血压监测MS患病的效率并非最高;而脂代谢紊乱应成为监测MS患病的较佳指标。因此,社区应对不同性别、年龄的糖尿病高危人群实施差异化监测与干预策略。对于男性、40~49岁年龄的糖尿病高危人群应优先关注TG异常者和高血压患者的MS患病风险;对于女性、50岁及以上糖尿病高危人群应优先关注TG和HDL-c异常者的MS患病风险,最大程度提高社区MS防控资源的利用率。
由于本研究对象为糖尿病高危人群,且MS的诊断也不仅仅只有IDF诊断标准中的几项指标。因此下一步研究应将对象扩大至更多人群,并比较更多MS患病相关的指标。
参考文献
[1] 熊青, 徐焱成. 代谢综合征的治疗和干预进展[J]. 临床内科杂志, 2018, 35(1): 16-19.
[2] 段婧, 何继波. 代谢综合征研究进展[J]. 慢性病学杂志, 2014, 15(1): 58-62.
[3] 汪丽, 王庆祝, 秦贵军, 等. 郑州市40岁以上社区居民代谢综合征患病现况调查[J]. 实用心脑肺血管病杂志, 2015, 23(10): 54-57
[4] American Diabetes Association. Erratum. Classification and diagnosis of diabetes. Sec. 2. In Standards of Medical Care in Diabetes-2016[J]. Diabetes Care, 2016, 39(9): 1653.
[5] 纪立农. 国际糖尿病联盟代谢综合征全球共识定义解读[J]. 中国糖尿病杂志, 2005, 13(3): 175-177.
[6] Azen R, Traxel N. Using dominance analysis to determine predictor importance in logistic regression[J]. Journal of Educational & Behavioral Statistics, 2009, 34(3): 319-347.
[7] 张波, 代鲁燕, 黄启风, 等. Logistic回归模型中自变量相对重要性的优势分析[J]. 浙江预防医学, 2012, 24(8): 13-15.
[8] 徐少勇. 中国人群代谢综合征患病率及其相关问题的流行病学研究[D]. 西安: 第四军医大学, 2016.
[9] 王玉民, 林燕. 糖尿病高危人群血脂异常患病率及相关危险因素分析[J]. 中国医药导刊, 2016, 18(6): 586-588.
[10] 黄绍鹏, 周全, 张婵, 等. 不同性别个体体脂肪率与代谢综合征的关系[J]. 中国医药科学, 2015, 5(14): 168-170.
[11] 刘丽娟, 甄东户, 汤旭磊, 等. 不同诊断标准下代谢综合征与非酒精性脂肪性肝病的关系[J]. 中国全科医学, 2014, 17(29): 3442-3445.

