基层医院妊娠糖尿病的规范化治疗对妊娠结局的影响
陈占芳
【摘要】 目的 探究基层医院妊娠糖尿病(GDM)的规范化治疗对妊娠结局的影响。方法 选取2014年9月至2015年10月我院收治的56例GDM患者为研究组,另选取同期治疗的56例正常妊娠孕妇为对照组。研究组应用饮食、运动、药物等规范化治疗,比较两组血糖及妊娠结局。结果 研究组治疗后血糖值(FPG、2hPG及餐后最高血糖值)较治疗前明显降低,差异显著(P<0.05);两组妊高征、羊水过多、剖腹产、巨型胎及尿路感染等妊娠结局相比,差异不显著(P>0.05)。结论 对GDM患者实施规范化治疗,可将患者的血糖值控制在理想范围内,明显改善妊娠结局,有利于基础医院推广。
【关键词】 妊娠糖尿病;规范化治疗;妊娠结局
GDM是一种妊娠期孕妇出现糖代谢异常的代谢类疾病。,若不能给予有效治疗,患者易出现流产、早产问题并会引发各种并发症[1]。因此,临床把对GDM患者的规范化治疗作为妇幼保健重点关注内容。本研究针对56例GDM患者应用规范化治疗,取得良好临床疗效。现报道如下。
1 资料与方法
1.1 一般资料 选取2014年9月至2015年10月我市基层医院收治的56例GDM患者作为研究组,另选取同期治疗的56例正常妊娠孕妇作为对照组。研究组患者年龄22-41岁,平均年龄(28.2±2.8)歲;初产妇38例,经产妇18例;孕周:24-28周20例,29-34周23例,35周以上13例;对照组孕妇年龄23-40岁,平均年龄(27.8±3.1)岁;初产妇40例,经产妇16例;孕周:24-28周17例,29-34周24例,35周以上15例。两组孕妇年龄、产次及孕周差异不显著(P>0.05)。
1.2 方法
1.2.1 饮食调整 应用专业营养师制定的饮食方案,合理控制患者饮食。饮食原则:①能提供足够热量及营养供母婴使用;②避免产生饥饿性酮体、餐后高血糖;③孕期体重不增加超9kg。患者需少吃多餐,根据自身体重增加进食量,常补充叶酸、维生素及钙、铁、锌等矿物质元素。
1.2.2 运动治疗 指导患者做适量运动,强度因人而异,可选择自身喜好进行运动(如骑单车、慢跑、步行等有氧运动)。争取每天坚持锻炼30min,运动同时注意心率波动,以120次/min为标准。
1.2.3 药物治疗 在经过2周饮食、运动治疗后,患者血糖水平仍不能接近正常水平,可给予患者注射短效胰岛素进行治疗。
1.3 观察指标 测定观察空腹血糖值(FPG)、餐后2h血糖值(2hPG)及餐后最高血糖值;观察并记录两组妊娠结局(妊高征、羊水过多、剖腹产、巨型胎及尿路感染)。
1.4 统计学分析 采用SPSS 18.0软件进行数据处理,两组治疗前后FPG、2hPG及餐后最高血糖值用±s表示,以t检验;两组妊娠结局以百分率表示,以χ2 检验,P<0.05表示差异具有统计学意义。
2 结果
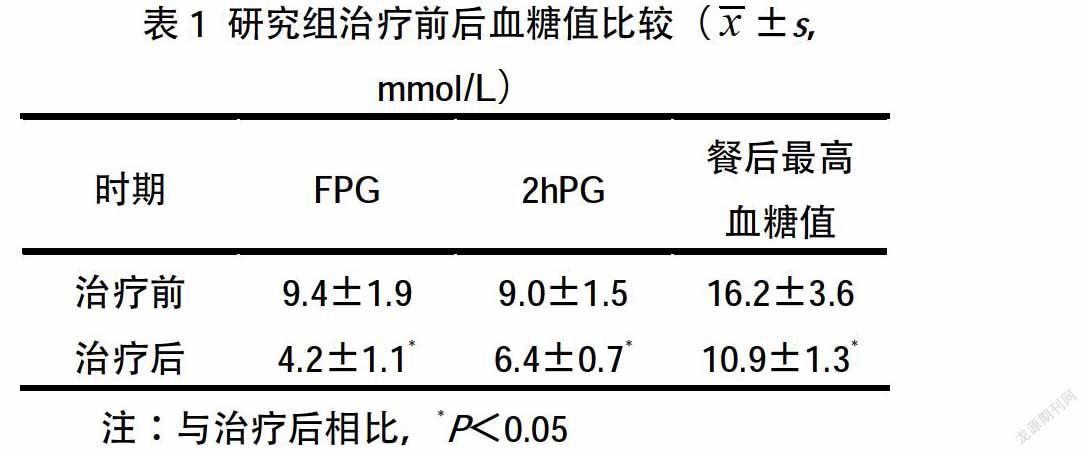
2.1 研究组治疗前后血糖值比较 研究组治疗后血糖值(FPG、2hPG及餐后最高血糖值)较治疗前明显降低,差异显著(P<0.05)。见表1。
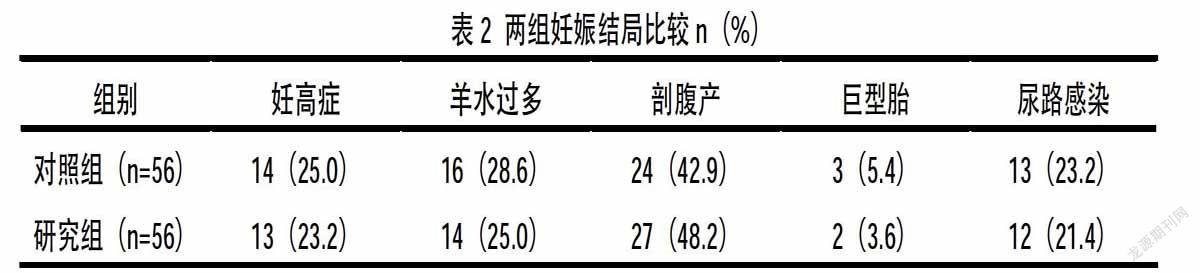
2.2 两组妊娠结局比较 两组妊高征、羊水过多、剖腹产、巨型胎及尿路感染等妊娠结局相比,差异不显著(P>0.05)。见表2。
3 讨论
随着人们生活水平不断提高,营养物质的过度摄入,GDM发病率也呈逐年上升趋势。相关研究表明[2],GDM的发病原理为胎盘产生的抗胰岛素样分泌物,让孕妇随着孕周的增加对胰岛素愈加不敏感,致使妊娠趋于糖尿病征象。如果不及时控制这种病状将对患者围产期构成很大威胁。因此,孕妇在孕期合理检查胎儿发育情况,对预防、治疗GDM有着重大意义。
本研究结果显示,研究组在治疗后血糖值较治疗前明显降低;两组妊高症、羊水过多、剖腹产、巨型胎及尿路感染发生情况类似。表明对GDM患者采取规范化治疗可降低患者血糖值,改善妊娠结局,使GDM患者妊娠结局趋于正常孕妇。分析原因为采用专业营养师制定的饮食方案,可科学摄入患者身体需要营养及矿物质,且不会过量摄入。也可避免因不明自身情况暴饮暴食而营养过剩,导致糖尿病病情恶化;常进行慢跑、单车、步行等有氧运动时,可增加血糖的代谢,对降低血糖值有积极性影响;患者血糖值通过调整饮食和运动治疗仍不理想的情况时采用注射胰岛素治疗可直接对血糖值进行有效调控[4-5]。
综上所述,对GDM患者采取规范化治疗可把患者血糖值控制在理想范围,优化妊娠结局趋于正常孕妇,有利于基础医院推广。
参考文献:
[1]陈秀英,单志明,任凤杰,等.突发玻璃体积血妊娠糖尿病性视网膜病变的临床特点分析[J].中国基层医药,2016,23(12):1787-1790.
[2]尚成英,常柏,何霞霞,等.妊娠糖尿病对新生儿影响的知识图谱分析[J].新疆医科大学学报,2016,39(11):1382-1385.
[3]葛艳红,张兴,储静,等.个体化医学营养治疗对妊娠糖尿病患者孕期和哺乳期代谢指标及妊娠结局的影响[J].中华现代护理杂志,2016,22(36):5219-5224.
[4]蔺和宁,罗娟,蒙玉河,等.胰岛素对不同孕期妊娠糖尿病患者血糖水平及妊娠结局的影响[J].现代生物医学进展,2016,16(05):904-906.
[5]周艳红,郭巧红,曹卫.胰岛素持续皮下输注治疗妊娠糖尿病疗效及安全性的临床观察[J].中医杂志,2016,13(02):58-59,60.

