全身麻醉和硬膜外麻醉对老年骨科患者术后短期认知功能的影响
冯晓强,沈雅定
(1.义乌市中医医院;2.义乌市中心医院,浙江 义乌322000)
老年患者因机体机能衰退,肢体活动能力下降,因此骨科疾病发生率也相对较高。对于老年骨科患者,临床上多应用手术实施治疗,而老年患者因为机体代谢较慢,加之存在较多基础疾病,术后容易因麻醉导致中枢神经系统受损,引起认知功能障碍,症状表现为烦躁、暂时性失忆、精神混乱等[1-2]。因此对于老年骨科手术患者,临床上需要重视麻醉方式的选择。我院就全身麻醉、硬膜外麻醉对老年骨科患者术后短期认知功能的影响进行探讨。报道如下。
一、对象与方法
1.研究对象。结合研究需求和标准选择我院2016年1月到2018年12月收治的40例老年骨科患者,按照随机数字表法分成两组,对照组20例,予以全身麻醉。其中男性12例,女性8例。年龄61-83岁,平均年龄(74.21±0.21)岁。ASA分级显示14例为I级,6例为II级。10例实施髋关节置换术,6例实施股骨骨折内固定术,4例实施膝关节置换术。实验组20例,予以硬膜外麻醉。其中男性14例,女性6例。年龄60-82岁,平均年龄(71.10±0.21)岁。ASA分级显示13例为I级,7例为II级。11例实施髋关节置换术,5例实施股骨骨折内固定术,4例实施膝关节置换术。患者上述信息数据对比显示差异细微可忽略,P>0.05,可进行公平对比。
2.方法。麻醉前半小时取阿托品0.5毫克肌注,并密切监测患者生命体征,构建上肢静脉通道,取乳酸林格液静滴,滴注速度为10ml/min。对照组予以全身麻醉,取咪达唑仑0.04mg/kg、舒芬太尼0.5μg/kg、丙泊酚2mg/kg、苯磺顺阿曲库铵0.15mg/kg静脉推注,3分钟后予以气管插管,并连接麻醉呼吸机予以机械通气,术中麻醉采用丙泊酚及瑞芬太尼静脉持续泵注,按需间断静注苯磺顺阿曲库铵维持。实验组予以硬膜外麻醉,患者于侧卧L2-L3间隙实施硬膜外穿刺,平卧后硬膜外用利多卡因(2%)3ml作试验剂量、5mim后硬膜外追加0.5%罗哌卡因3-5ml以后根据患者实际情况在硬膜外追加0.5%罗哌卡因以达到满意的麻醉平面。若患者术中存在低血压,则取麻黄碱6毫克予以治疗;若患者心率在50次/min以下,则取阿托品0.5毫克予以治疗。
3.观察指标。(1)密切监测两组患者体征变化情况,记录患者的麻醉前、麻醉后即刻、手术半小时、术毕的动脉压、心率变化,并予以比较。(2)采用简易精神状况检测量表(MMSE),对两组患者的认知功能障碍进行评估,评估项目包括定向力、记忆力、注意力以及计算力、回忆能力、语言功能,分值为0-30分,分值在23分以下,则可确定为认知功能障碍。比较两组患者术后6h、术后12h、术后24h、术后72h的认知功能障碍发生率。
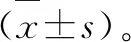
二、结 果
1.两组患者体征指标变化比较。在体征指标变化方面,两组患者麻醉前、麻醉后即刻、手术半小时、术毕的动脉血压、心率变化差异相似,数值之间差异细微可忽略,P>0.05,无统计学意义。
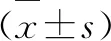
表1 两组患者体征指标变化比较
2.两组患者术后短期认知功能发生情况比较。在术后短期认知功能障碍发生情况方面,实验组的术后6h、术后12h、术后24h、术后72h认知功能障碍发生率低于对照组,差异显著且P<0.05,存在统计学意义。

表2 两组患者术后短期认知功能发生情况比较n(%)
三、讨 论
老年患者因机体机能衰退,且脑部功能存在退化情况,免疫力较差,受术中麻醉药物的作用,可导致神经元之间信号传递受到阻滞,引起神经细胞凋亡,对患者神经功能造成影响[3-4]。因此老年骨科手术患者,麻醉后认知功能障碍的发生率相对较高。临床上需要合理选择麻醉方式,降低患者术后认知功能障碍的发生率[5]。
我院研究显示,在体征指标变化方面,两组患者麻醉前、麻醉后即刻、手术半小时、术毕的动脉血压、心率变化差异相似,数值之间差异细微可忽略,P>0.05,无统计学意义;在术后短期认知功能障碍发生情况方面,实验组的术后6h、术后12h、术后24h、术后72h认知功能障碍发生率低于对照组,差异显著且P<0.05,存在统计学意义。可见,采用硬膜外麻醉或全身麻醉均不会对患者生命体征造成明显影响,但硬膜外麻醉的术后短期认知功能障碍发生风险更低。
综上所述,采用硬膜外麻醉对老年骨科手术患者进行干预,相比全身麻醉,降低了患者术后认知功能障碍的发生率,且患者生命体征不会受到影响,值得推荐。

