动态血糖监测和自我血糖监测对妊娠期高血压疾病患者母婴结局的影响
孙晔
【摘要】 目的:评估动态血糖监测(CGMS)及自我血糖监测(SMBG)对妊娠期高血压疾病(GDM)患者母婴结局的影响。方法:选取笔者所在医院收治的GDM患者128例,按照数字表法随机分为对照组66例和试验组62例,对照组应用SMBG进行血糖监测,试验组在SMBG基础上进行CGMS监测,比较两组血糖监测结果及母婴结局。结果:两组GDM患者HbA1c、不同时间血糖水平、低血糖发生率比较,差异均无统计学意义(P>0.05);且两组GDM患者母婴结局比较差异无统计学意义(P>0.05)。结论:SMBG及CGMS两种方法均能准确反映GDM患者血糖水平,孕期周期性使用实时动态血糖监测并不能显著改善孕前GDM患者的血糖控制和母婴结局。
【关键词】 妊娠期高血压疾病; 动态血糖监测; 自我血糖监测; 母婴结局
doi:10.14033/j.cnki.cfmr.2019.15.066 文献标识码 B 文章编号 1674-6805(2019)15-0-02
妊娠期高血压疾病(GDM)是妊娠期常见的合并症之一,发病率为1%~5%[1],血糖水平的改变对于孕妇以及胎儿的预后影响均较大,易导致巨大儿、剖宫产、新生儿窒息、新生儿低血糖等不良妊娠结局的发生,严重者可致胎死腹中、早产及产妇大出血等并发症的发生[2-3]。因此严格监测GDM患者血糖水平的变化具有重要意义。本研究采用动态血糖监测(CGMS)和自我血糖监测(SMBG)方法对GDM患者进行监测,现将结果报道如下。
1 资料与方法
1.1 一般资料
选取2015年1-12月笔者所在医院收治的GDM患者128例作为本研究的研究对象。纳入标准:年龄≥20岁;单胎、头位;符合GDM诊断标准;精神正常,能够正常交流。排除标准:多胎产妇;高龄产妇及年龄过小者;合并严重心、肝、肾、脑等内科疾病者等;认知或表达能力异常,听力功能障碍。按照随机数表法随机分成两组,试验组62例,平均年龄(32.06±4.69)岁,孕周(34.06±1.20)周;对照组66例,平均年龄(33.61±4.75)岁,孕周(35.87±1.21)周。两组初产妇基本资料比较,差异无统计学意义(P>0.05),具有可比性。患者签订知情同意书。
1.2 方法
对照组患者给予SMBG方法监测血糖变化,记录每天睡前,早(空腹)、中、晚三餐前0.5 h及进食第一口食物后2 h(餐后2 h)共计7次末梢的血糖值。试验组患者在SMBG监测基础上,应用CGMS仪进行血糖变化情况的监测,分别于第8、12、21、27、33周对患者进行连续72 h的血糖监测值,每12小时输出血糖记录1次,并每天对72 h的血糖监测的结果进行校正。检查时将动态血糖监测的感应探头放置于GDM患者腹部的皮下组织处,由患者输入进食以及运动等相关情况进行血糖值测量,葡萄糖有效测试的范围为:2.2~22.2 mmol/L。同时两组GDM患者均采用胰岛素进行血糖控制治疗,并根据患者血糖的监测结果合理进行胰岛素用量的调整。
1.3 观察指标
记录两组患者糖基化血红蛋白(HbA1c)水平,空腹、早餐后、午餐前、午餐2 h后、晚餐前、晚餐2 h后、睡前等不同时间点所测得的血糖值及严重低血糖发生率;同时记录两组患者母婴结局。
1.4 统计学处理
应用SPSS 17.0统计学软件进行数据分析,计量资料以(x±s)表示,采用t檢验,计数资料以率(%)表示,采用字2检验,P<0.05为差异有统计学意义。
2 结果
2.1 两种监测方法的血糖水平比较
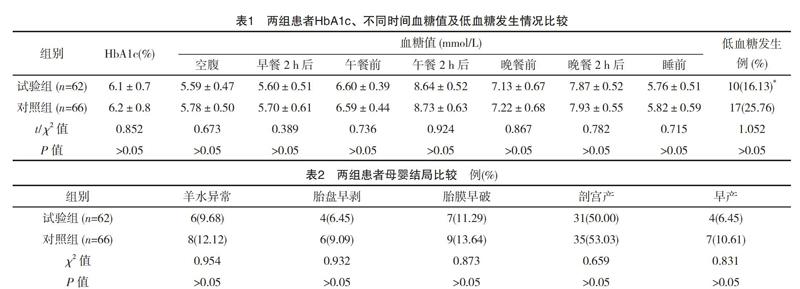
两组患者HbA1c水平比较差异无统计学意义(P>0.05),空腹、早餐后、午餐前、午餐2 h后、晚餐前、晚餐2 h后、睡前不同时间点测所得的血糖值两组比较差异无统计学意义(P>0.05),且低血糖发生率试验组低于对照组,但两组比较差异无统计学意义(P>0.05),见表1。
2.2 两组孕妇妊娠结局比较
两组GDM孕妇妊娠结局比较差异无统计学意义(P>0.05),见表2。
2.3 两组患者新生儿结局比较
两组新生儿结局比较差异无统计学意义(P>0.05),见表3。
3 讨论
GDM发病机制与2型糖尿病有着相似的病理基础,即在遗传基因缺陷的基础上导致的胰岛素抵抗(IR)和胰岛素分泌功能不足,从而引发糖尿病的发生[4-5]。GDM可导致一系列的孕妇并发症,直接威胁母婴生命安全[6]。隋淼等[7]报道结果显示,实时动态血糖监测能有效控制2型糖尿病患者的血糖水平,减少低血糖的发生,且研究还指出血糖监测是合理控制GDM患者血糖水平的基础。王娟等[8]研究显示,动态血糖监测能为需要治疗的GDM患者提供早期的动态血糖监测,为后续的治疗提供了更佳准确的血糖水平依据,是有效降低母婴并发症以及合并症的有效监测方法之一。
目前应用于糖尿病患者血糖水平的监测方法应用较多的是常规SMBG监测,SMBG监测可掌握患者1 d内早、中、晚三餐前、三餐后及睡前的血糖水平的变化,但对于GDM患者全天的血糖水平没有办法做出有效地评估;且SMBG采用的是指尖血糖检测的方法,每天7次的血糖监测需要反复针刺患者的指尖,不仅增加了患者身体上的痛苦,也给患者带来了心理上的压力,且无法对夜间患者的低血糖情况以及餐后高血糖状态的持续时间进行有效的监测,易造成患者高血糖或低血糖的漏诊,不利保证患者安全。CGMS是新型的血糖监测方法,其可72 h连续式监测GDM患者血糖水平的动态变化,能够及时发现患者无症状情况下血糖水平的改变,为GDM患者设置个性化的血糖水平控制方案提供了理论基础,能够更加有效地稳定患者的血糖水平,从而改善GDM患者的长远预后。国外研究报道显示,CGMS有助于精确监测患者血糖水平的动态变化,为及时准确调整降糖药物的使量的基础,是有效改善妊娠期高血压疾病患者母婴结局的监测方法之一[9]。
本文结果显示,两组GDM孕妇的HbA1c水平,空腹、早餐后、午餐前、午餐2 h后、晚餐前、晚餐2 h后、睡前不同时间点所测得的血糖值及孕妇及新生儿的结局比较差异均无统计学意义(P>0.05),且低血糖发生率虽试验组略低于对照组,但差异无统计学意义(P>0.05)。提示CGMS与SMBG均能够准确反映GDM患者的血糖水平,且实时CGMS血糖监测方法减少了SMBG反复指尖穿刺给患者带来的痛苦,也避免了多次间断日间血糖检测的局限性,但二者在血糖控制及母婴结局方面均无显著性的差异(P>0.05)。
綜合分析上述研究,实时CGMS与常规的SMBG均能准确反映GDM患者的血糖水平,除了每天进行7次的自我监测血糖外,孕妇在孕期间周期性使用CGMS进行血糖监测在改善妊娠期高血压疾病患者的血糖控制情况及母婴结局上与SMBG无显著差异。
参考文献
[1]丰有吉.妇产科学[M].第2版.北京:人民卫生出版社,2010:123-125.
[2]李丽,宋建华.妊娠期高血压疾病孕期不同治疗方法与妊娠结局的关系[J].中国妇幼保健,2013,28(2):4561-4563.
[3]崔毅.不同治疗时机对妊娠期高血压疾病患者妊娠结局的影响[J].河北医药,2013,35(16):2445-2446.
[4]马临秀.妊娠期高血压疾病治疗时机与母婴预后的关系[J].中国妇幼保健,2012,27(11):3692-3693
[5]范冬林,田文琴.血糖控制对妊娠期高血压疾病孕妇妊娠结局的影响[J].江苏医药,2014,40(5):554-555.
[6]王艳萍.动态血糖监测在妊娠期高血压疾病血糖波动检测中的应用[J].中国妇幼保健,2012,27(26):4154-4155.
[7]隋淼,陈军,丁凯,等.实时动态血糖监测在胰岛素泵短期强化2型糖尿病中的研究[J].吉林医学,2014,35(10):210-2108.
[8]王娟,陈学敬,杨香菊,等.24 h动态血糖监测在妊娠期高血压疾病患者中对妊娠结局的影响[J].中国医药导报,2014,1(16):143-145,153.
[9] Secher A L,Ringholm L,Andersen H U,et al.The effect of real-timecontinuous glucose monitoring in pregnant women with diabetes:a randomizedcontrolled trial[J].Diabetes Care,2013,36(7):1877-1883.
(收稿日期:2018-12-24)

