2型糖尿病患者糖尿病性视网膜病变和骨密度相关性的研究
朱 剑,胡佩宏,陈 勇,胡艺琼,叶 曦
0引言
随着经济和各种检查检验手段的发展,以及广大人民群众生活质量的逐步提高,2型糖尿病的患病率逐年上升,糖尿病性视网膜病变(DR)作为糖尿病常见的微血管病变,5a病程糖尿病患者视网膜病变发生率高达24.4%,严重影响糖尿病患者生活质量[1]。再者,随着生活条件的改善,人均寿命逐渐延长,伴随人口老龄化的来临,骨质疏松的患病率也明显增加。目前关于DR和骨质疏松的相关性尚不明确,本研究旨在探索DR和骨密度之间的关系,为DR患者骨质疏松的防治提供依据。
表1 各组研究对象一般资料比较

指标性别对照组组1组2组3组4组5性别(例)男1121131276女61581144年龄(x±s,岁)男56.36±13.3254.19±10.6256.69±10.0160.75±5.6358.86±18.0951.50±15.91女58.00±6.3257.87±8.0065.50±6.9561.64±6.0767.00±11.7065.50±9.04BMI(x±s,kg/m2)男22.20±2.8124.23±2.4724.43±2.7123.03±3.0523.20±1.6822.30±2.85女23.30±2.2926.11±6.0722.38±1.8022.20±3.1623.78±1.5921.60±3.37
注:对照组:非糖尿病组;组1:无明显DR组;组2:轻度非增殖性DR组;组3:中度非增殖性DR组;组4:重度非增殖性DR组;组5:增殖性DR组。


指标性别对照组组1组2组3组4组5LB男0.86±0.100.92±0.130.97±0.200.86±0.171.03±0.140.89±0.13女0.88±0.090.94±0.160.80±0.080.81±0.110.80±0.100.74±0.08HB男0.89±0.100.90±0.100.91±0.120.87±0.080.97±0.090.84±0.15女0.82±0.090.88±0.090.78±0.080.76±0.120.71±0.130.69±0.01
注:对照组:非糖尿病组;组1:无明显DR组;组2:轻度非增殖性DR组;组3:中度非增殖性DR组;组4:重度非增殖性DR组;组5:增殖性DR组。
1对象和方法
1.1对象采用前瞻性、对照研究,对2018-01/09就诊于我院眼科和内分泌科的自愿参与研究的2型糖尿病患者101例和非糖尿病患者17例进行研究,所有患者均为自愿参加研究,并通过伦理委员会审查。所有入选患者均排除甲状腺功能异常、甲状旁腺功能低下等影响骨密度的疾病和使用糖皮质激素、维生素D及钙剂等影响骨密度的药物。分为对照组17例,无明显DR组(组1,0级)36例,轻度非增殖性DR组(组2,1级)21例,中度非增殖性DR组(组3,2级)23例,重度非增殖性DR组(组4,3级)11例,增殖性DR组(组5,4级)10例。DR分级标准参照2003 Wilkinson等[2]提出的国际DR临床分级建议。
1.2方法询问并记录所有患者的年龄(岁)、性别、身高(m)、体质量(kg)、糖尿病病史(a)、胰岛素使用情况等一般临床资料,计算并记录体质量指数(BMI,kg/m2)。排除青光眼等散瞳禁忌证,散瞳后在裂隙灯前置镜下对双眼眼底进行检查,以病情较重的眼为标准记录患者DR临床分级。所有患者入院后采集清晨空腹肘静脉血,检测空腹血糖(FBG)、甘油三酯(TG)、高密度脂蛋白(HDL)、低密度脂蛋白(LDL)和糖化血红蛋白(HbA1c)。采用Hologic双能X线骨密度仪进行骨密度测量,参考中国人骨质疏松症诊断标准专家共识(2014),检测并记录患者腰椎和髋关节骨密度作为患者骨密度评价指标。
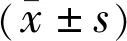
2结果
2.1各组研究对象一般资料比较各组组间年龄分布、性别构成比和BMI结果见表1,组间性别构成比差异无统计学意义(χ2=0.85,P=0.97),年龄差异无统计学意义(F=1.22,P=0.31)。按性别分组进一步比较组间年龄差异,男性组(F=0.75,P=0.59)和女性组(F=2.00,P=0.10)年龄差异无统计学意义。继续比较组间BMI差异,男性组(F=6.60,P=0.25)和女性组(F=5.44,P=0.36)组间差异无统计学意义,组间均衡性好。
2.2各组研究对象LB和HB的比较所有患者腰椎骨密度(LB)和髋关节骨密度(HB)呈正相关(r=0.68,P<0.05,图1A);LB和HB与性别相关(r=-0.23,P=0.01;r=-0.41,P<0.05),女性较男性低;与年龄呈负相关(r=-0.22,P=0.02;r=-0.36,P<0.05,图1B);与BMI呈正相关(r=0.35,P<0.05;r=0.26,P<0.05,图1C);男性患者LB和HB组间差异无统计学意义(F=1.86,P=0.12;F=1.42,P=0.23),女性患者LB和HB组间差异有统计学意义(F=3.07,P=0.02;F=4.35,P<0.05),伴随DR的发展,骨密度逐渐下降(表2)。
2.3糖尿病患者组间比较糖尿病患者,LB和HB与糖尿病病程、是否使用胰岛素、FBG、HbA1c、TG、LDL无关;LB与HDL呈负相关(r=-0.22,P=0.03),HB与HDL无关(图2);LB与DR程度无关,HB与DR程度呈负相关(r=-0.23,P=0.02,表3)。
按性别分组对骨密度与DR程度进一步分析,对于男性患者LB和HB组间差异无统计学意义(F=1.63,P=0.18;F=1.73,P=0.16);对于女性患者LB和HB组间差异均有统计学意义(F=3.52,P=0.02;F=5.21,P<0.05),对女性患者不同DR组间LB和HB进行两两比较,无糖尿病性视网膜病变的糖尿病患者骨密度与有糖尿病性视网膜病变患者骨密度差异有统计学意义(表4),无糖尿病性视网膜病变的糖尿病患者骨密度较高(表2),伴随糖尿病性视网膜病变的发展,LB和HB均呈下降趋势(图3)。

图1LB和HB与年龄和BMI的相关性A:LB与HB关系;B:LB和HB与年龄关系;C:LB和HB与BMI关系。

图2LB和HB与HDL的相关性A:LB和HDL关系;B:HB和HDL关系。

图3糖尿病患者LB和HB与DR等级的关系A:LB和DR关系;B:HB和DR关系。
表3 糖尿病患者骨密度与相关因素的相关性分析

指标病程胰岛素FBGHbA1cTGLDLHDLDRLBr-0.050.050.17-0.030.12-0.02-0.22-0.17P0.650.600.100.810.260.840.030.09HBr-0.09-0.010.020.01-0.040.07-0.16-0.23P0.360.900.860.900.700.500.120.02
表4 女性糖尿病患者骨密度组间比较(P值)

指标组1组2组3组4组5组2组3组4组5组3组4组5组4组5LB0.010.010.050.010.780.940.460.890.320.48HB0.020.000.000.000.760.290.130.390.180.68
3讨论
伴随着社会经济的发展,人们生活水平不断提高,人均寿命不断延长,一方面2型糖尿病变得越来越普遍,2型糖尿病患者常见并发症如糖尿病性肾病、DR、糖尿病性外周神经病变等发病率越来越高;另一方面伴随人口老龄化的到来,骨质疏松发病率也逐步升高,骨质疏松是一种以骨量减少、骨脆性增加的疾病,骨质疏松患者骨折风险升高。有研究表明,2型糖尿病患者骨折风险较非糖尿病患者高[3-4],DR作为糖尿病常见的并发症,严重威胁患者视力,并严重影响患者生活质量,导致患者跌倒后骨折,给社会和家庭带来严重的经济负担,目前关于DR和骨质疏松的研究较少,本研究的目的是初步探索两者之间的联系。
本研究结果显示,女性2型糖尿病伴有DR患者骨密度降低较明显,说明DR和糖尿病患者骨密度降低可能有着共同的病理生理学机制。两种疾病的发生和发展关系复杂,是多种因素共同作用的结果,其中糖基化终末产物(advanced glycation end products,AGEs)在两种疾病的发生和发展中均有重要影响。糖尿病患者体内高血糖状态导致体内AGEs逐渐堆积,AGEs不仅在DR的发生发展中发挥作用[5],AGEs还能通过直接和间接方式影响糖尿病患者骨密度,首先AGEs可刺激白细胞介素6(IL-6)和血管内皮生长因子A(VEGF-A)生成,IL-6和VEGF-A与骨细胞的凋亡相关[6],其次AGEs沉积于骨组织中,不仅促进破骨细胞的生成,还可导致成骨细胞功能障碍,降低骨密度,导致骨质疏松形成[7],最后晚期AGES通过诱导肾脏基质蛋白沉积而导致肾功能损害,肾功能损害常伴随DR等微血管病变,研究显示肾功能减退影响维生素D的代谢,而维生素D在骨代谢中有重要作用[8]。本研究中,仅女性患者LB和HB组间差异存在统计学意义,考虑与雌激素有关,因为雌激素不仅能够通过降低视网膜血管的阻力改善局部微循环,对DR发挥积极作用[9-10],还在骨质疏松的预防中发挥重要作用[11],但是具体机制仍需进一步研究。
本研究显示,患者LB与HDL呈负相关,与HB相关性不明显(r=-0.16,P=0.12),但LB和HB呈正相关(r=0.68,P<0.05),且相关系数>0.5,相关性较密切,推断患者LB和HB均与HDL呈负相关。Yang等[12]研究显示,糖尿病患者HDL、LDL与骨密度均呈负相关,和我们结果类似,但血脂影响骨密度的病理生理学机制目前仍不清楚,特别是合并糖尿病时HDL和LDL与骨密度关系更加复杂,仍需进一步研究。
使用双能X线法是骨密度测量的金标准[13],本研究发现男性骨密度较女性高,考虑与男性体质量一般较女性高有关,而骨密度与BMI呈正相关,提示高BMI对骨质疏松有一定保护作用,但有研究发现对于糖尿病患者,男性患者和女性患者骨折风险相似[14],因此我们认为尽管男性骨密度较女性高,但简单地认为骨密度高就不容易发生骨折是不合适的。部分学者认为糖尿病患者的脆性骨折是糖尿病的一种并发症[15],对于糖尿病患者单纯使用骨密度不能全面地反映患者骨代谢的状态,因此需要更多先进、实用的方法来全面评价糖尿病患者骨质量,及时对糖尿病患者,特别是合并DR患者骨质量降低进行干预,降低骨折发生的风险,减轻社会及家庭的负担。
综上所述,女性2型糖尿病伴有DR患者骨密度降低较明显,在治疗基础疾病的同时应注意对骨质疏松进行积极干预,降低骨折风险。对于男性DR患者,尽管骨密度降低不明显,但也应注意预防骨质疏松,降低骨折风险。但是DR与骨代谢之间的病理生理学机制尚不明了,仍需进一步研究。

