腹腔镜治疗异位妊娠临床疗效探讨
徐 燕
江苏省南通市通州区第八人民医院妇产科 226361
异位妊娠(又称宫外孕)是一种常见妇产科急腹症,是指受精卵的着床和发育过程发生在子宫体腔外部位,最常见的为输卵管妊娠和瘢痕妊娠。异位妊娠的发病率为2%,且逐年提高,是造成孕产妇死亡的一个重要因素[1-2]。近年来,临床医疗水平取得了飞速发展,异位妊娠能够在早期作出明确诊断,且治疗水平不断进步,患者的生存率和再生育率也有了明显提高[3]。现今,异位妊娠的主要治疗方法是手术治疗和药物治疗。腹腔镜手术对患者的创伤小,广泛应用于妇产科疾病的治疗中[4]。为了探讨腹腔镜治疗异位妊娠临床疗效,选取2014年1月—2017年1月间在我院接受治疗的异位妊娠患者120例纳入观察,比较腹腔镜手术和开腹手术治疗异位妊娠的临床疗效和预后效果,具体报道如下。
1 对象与方法
1.1 观察对象 将2014年1月—2017年1月间在我院接受治疗的异位妊娠患者120例纳入观察,年龄19~42(29.67±10.23)岁。纳入标准:(1)具有停经、不规则阴道流血以及腹痛情况患者;(2)根据血绒毛促性腺激素(hCG)水平、查体情况、B型超声检查结果确诊为异位妊娠患者;(3)有生育要求且生命体征平稳患者;(4)无手术治疗禁忌患者;(5)自愿参与课题观察且临床资料完整患者。将所有患者采用随机对照表法分为两组。对照组患者60例,停经时间(48.37±7.96)d,腹痛时间(19.21±11.36)h,阴道出血时间(7.96±6.15)d,术前血hCG(79.14±19.87)g/L,其中合并盆腔炎患者4例,合并腹部手术史患者9例。观察组患者60例,停经时间(49.26±8.54)d,腹痛时间(18.79±12.31)h,阴道出血时间(8.02±5.97)d,术前血hCG(78.69±17.33)g/L,其中合并盆腔炎患者5例,合并腹部手术史患者8例。两组患者的年龄、合并症、临床症状等基本资料差异无统计学意义(P>0.05),可以进行统计学比较。本观察符合医院伦理委员会要求。
1.2 方法
1.2.1 对照组:患者行开腹手术治疗。根据患者具体情况如患者生育要求和病变情况严重性等行保守手术和根治手术。保守手术:患者采用硬膜外麻醉方式,常规开腹后,如输卵管伞部妊娠,则行挤压术排出妊娠囊;如输卵管壶腹部妊娠,行输卵管切开术,将妊娠囊取出后缝合,缝扎止血或者电凝止血;如果输卵管峡部妊娠,患者接受病变处节段切除和断端吻合。术后检测患者血hCG值,如出现术后上升、术后1d下降值低于50%,以及术后12d未降至术前值的10%等情况,则可确诊为持续性异位妊娠,应根据病情给予氨甲蝶呤辅助治疗,情况严重的需要再次进行手术治疗。根治手术:患者行输卵管切除术。
1.2.2 观察组:患者行腹腔镜手术,采用全身麻醉的方式,插导尿管。患者取平卧位或者头低足高位,气腹针于脐孔部穿刺后注入CO2气体,将腹腔内气压控制在10~15mmHg(1mmHg=0.133kPa)之间,于脐口处置入腹腔镜,于左右下腹处置入操作器械。先将盆腔内积血吸出,使妊娠部位充分暴露,切开小口后用无损伤钳将妊娠囊挤压至伞端后排出,用生理盐水反复冲洗,电凝止血。根据患者意愿放入防黏连膜。
1.3 观察指标 比较两组患者的手术情况、术后恢复情况、术后并发症情况以及术后随访情况。
2 结果
2.1 两组患者手术情况及术后恢复情况对比 观察组中60例患者腹腔镜手术全部成功,未出现中转开腹现象,未发生心脑血管意外、穿刺伤、周围脏器损伤和电损伤情况;观察组患者的总出血量、手术时间、术后镇痛比例、抗生素使用时间、排气时间、首次下床时间、术后住院时间以及术后恢复时间均显著低于对照组患者,差异有统计学意义(P<0.05),见表1。
2.2 两组患者术后并发症情况对比 观察组术后并发症的总发生率明显低于对照组(P<0.05),见表2。
2.3 两组患者术后随访情况对比 两组患者出院后均未发生持续性异位妊娠,观察组和对照组患者血hCG转阴的平均时间分别为(13.17±6.24)d和(13.96±5.87)d,差异无统计学意义(t=0.714,P>0.05)。观察组患者手术后宫内妊娠率显著高于对照组患者,再次异位妊娠率显著低于对照组患者,差异有统计学意义(P<0.05),具体见表3。

表1两组患者手术情况及术后恢复情况对比

表2两组患者术后并发症情况对比[n(%)]
注:*与对照组比较,χ2=6.854,P<0.05。
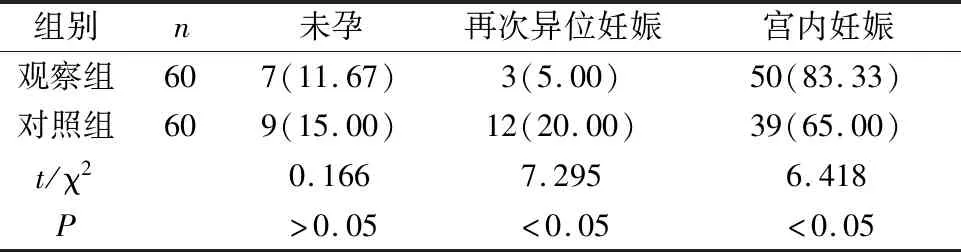
表3两组患者术后妊娠情况对比[n(%)]
3 讨论
异位妊娠是首位妇科急腹症,发病率高且逐年上升,其主要诱发因素为输卵管炎症[6]。异位妊娠的复发率高,有研究报道,经过保守手术治疗和药物治疗的患者异位妊娠的复发率高达10%[7]。过去,异位妊娠的主要治疗方式为输卵管切除术,近年来,异位妊娠能够在早期作出明确诊断,且治疗水平不断进步,这大大降低了异位妊娠患者的死亡率。随着人们生活品质的不断提高,患者对治疗质量有了更高的要求,创伤小、住院时间短以及恢复时间短的治疗方法得到了广泛关注[8]。腹腔镜技术在早期主要应用于异位妊娠的最终确诊中,随着其技术的不断改良和发展,腹腔镜技术成为治疗异位妊娠的主要方式。有研究报道[9-10],超过50%的输卵管妊娠患者,其另外一侧输卵管也多发生病变,所以行输卵管切除术患者极易发生对侧输卵管异位妊娠,但是腹腔镜下保守治疗患者发生异位妊娠的概率较低。所以如果患者对于生育要求较高,如未发生妊娠囊破裂、出血量较多或者组织严重损坏等情况患者尽量不采取输卵管切除术。腹腔镜手术因在同时具有保留患者生育功能和微创两大优点而逐渐成为治疗异位妊娠的首选方法[11]。
本文结果表明,观察组患者的各项手术指标和术后恢复指标均明显优于对照组患者,差异有统计学意义(P<0.05),这与文献报道结果相一致[12]。观察组患者手术后宫内妊娠率显著高于对照组,且不良反应发生率低于对照组,差异有统计学意义(P<0.05)。这可能是因为腹腔镜手术的创口小,对患者的损伤小,操作精细,手术更加美观,使纤维素的渗出和沉积减少,进而避免了盆腔粘连,有利于患者的术后恢复,同时保留了患者患侧部分的功能,降低了患者再次发生异位妊娠的风险[13-14]。另外,腹腔镜手术患者的愈合情况更好,有利于改善患者的生活质量。腹腔镜手术由于具有更开阔和清晰的视野,有利于医生及时发现患者盆腔的其他微小病变,如果患者和家属同意,可以同时进行手术治疗,能够极大降低患者的再次损伤和费用等[15]。
综上所述,腹腔镜治疗异位妊娠的临床疗效确切,安全性高,更适用于有生育要求的患者,在确保腹腔镜技术水平和患者无腹腔镜手术禁忌证的条件下,应优先使用,对患者的预后更有利。

