超早期微创穿刺术联合尿激酶对HICH患者日常生活能力和生存质量影响
杜姣姣, 黎恩知, 宋应寒
(四川大学华西医院日间服务中心, 成都 610041)
高血压脑出血(HICH)是脑血管疾病者病死率和致残率均很高的一种疾病,其本质为原发性高血压病引起的脑实质内出血。该病多发生于老年人,其特点是发病快、死亡率高、恢复慢且往往恢复不完全,遗留不同程度的神经功能障碍,其病死率在40%左右,约3/4存活患者伴有程度不一的残疾。因此,及时消除血肿、降低颅内压,解除脑疝的发生和发展,改善脑循环对挽救HICH患者的生命和改善预后显得至关重要[1]。微创颅内穿刺技术,凭借其创伤小、简便易行、疗效可靠、恢复快等优点在颅内血肿清除术中得到了广泛应用,颇受神经神经内外科医师青睐,但适宜的手术时机对提高临床疗效具有重要意义,目前多认为于超早期(时间<6 h)进行治疗可有效清除血肿,有利于降低致残率和致死率[2-3]。尿激酶是一种专一性很强的蛋白水解酶,可从人和哺乳动物的尿中分离获取,通过抑制血小板聚集有效预防血栓形成,作用于颅内血肿可有效促进血肿溶解并避免其对周围脑功能区造成影响[4]。本研究旨在观察超早期微创穿刺引流术联合尿激酶治疗HICH的临床效果,探析其对患者日常生活能力和生存质量的影响,现报道如下。
1 资料与方法
1.1 一般资料选取2015年4月-2018年4月间四川大学华西医院收治的84例HICH患者,均符合中华医学会制定的相关标准[5]。采用数字表法随机分为对照组和试验组,每组各42例。其中对照组男女比例28/14,平均年龄(60.9±4.5)岁,高血压史(8.4±4.9)年,颅内平均血肿(22.9±4.1)mL,出血部位:基底节16例,丘脑12例,小脑8例,脑叶6例,采用开颅手术治疗。试验组男女比例27/15,平均年龄(61.4±4.8)岁,高血压史(8.2±3.8)年,颅内平均血肿量(23.3±4.6)mL,出血部位:基底节13例,丘脑13例,小脑11例,脑叶5例,采用微创颅内血肿清除术联合尿激酶治疗。2组患者的一般资料(性别、年龄、病情、出血部位等)差异均无统计学意义(P>0.05),具有可比性。本研究通过院伦理委员会审核批准,患者及家属知情并同意加入研究。
1.2 纳入与排除标准(1)纳入标准:①5年以上的长期高血压史;②颅内出血量≤30 mL,且哥斯拉评分(GCS)6~12分; ③发病至入院治疗时间≤6 h。(2)排除标准:①血管畸形、动脉瘤破裂出血;②脑出血伴严重凝血功能障碍;③全身严重疾病,难以治愈者;④脑干功能衰竭。
1.3 治疗方法
1.3.1 对照组治疗方法 采用开颅手术,在接近血肿的非功能区做骨瓣开颅,用脑针穿刺血肿定位后,在脑皮层做2 cm长切口,经此小切口用窄条脑压板钝性分离脑组织直达血肿腔,用低压和吸孔较大的吸引器小心吸除血块和血液,轻柔抽吸,并不断用生理盐水冲洗;对与血肿壁粘连较牢的小血块可以不必清除,以免损伤血肿壁引起新的出血。对脑室内血肿,不可损伤室管膜、脉络膜丛和脑室壁上的血管,并要妥善止血,然后在血肿腔内或脑室内放置硅胶管,做术后闭式引流2~3 d。
1.3.2 试验组治疗方法 采用微创引流穿刺术联合尿激酶进行治疗。利用CT片进行血肿颅表定位,根据其与颅表穿刺点的距离,选择长度合适的YL型一次性颅内血肿穿刺针,再根据出血部位、血肿体表定位确定进针方向。首次抽吸以不超过计算血肿量的30%为宜,余下的再经血肿穿刺针注入温生理盐水液,以“等量交换”冲洗及引流方法排除,直至冲洗液透亮清澈。之后向血肿腔内注入含尿激酶(广东天普生化医药股份有限公司,国药准字H20113006,批号:20140318、20150709)20 000~40 000 U的生理盐水2~3 rnL液化血肿,闭管2~3 h后放开引流。根据引流液的量及颜色,并结合头部CT复查情况,进入重复冲洗、液化周期,及时对尿激酶的剂量及使用方法调整,一般血肿会在3 d内基本清除(>90%),5 d之内视病情可考虑拔管,原则上不超过6 d。
1.4 观察指标(1)于术前、术后3个月采用用美国国立卫生研究院制定的卒中量表( NIHSS)进行神经功能缺损评分。(2)于术前、术后3个月分别采用Barthel指数量表及生存指数量表(SF-36)对2组患者的日常生活能力及生存质量进行判定。其中Barthel指数量表满分100分,生活能力强弱与得分呈正比。SF-36量表满分100分,分值越高,生存质量越好。(3)参照文献,进行疗效判定[6]:显效:术后一周CT显示颅内血肿较减少≥2/3,病残程度0级,生活自理;有效:术后一周CT显示颅内血肿减少≥1/3,占位效应减轻;无效:术后一周CT显示颅内血肿较减少<1/3,生活不能自理,病情加重,甚至死亡。以显效率和有效率之和对治疗有效率进行判定。

2 结果
2.1 手术前后2组NIHSS评分比较2组患者术前NIHSS评分比较差异无统计学意义(P>0.05);术后3个月2组患者NIHSS评分均显著优于术前(P<0.05),且试验组较对照组评分更低,差异有统计学意义(P<0.05),见表1。
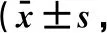
表1 2组患者神经功能缺损评分比较分)
2.2 手术前后2组Barthel、SF-36评分比较术前2组患者Barthel、SF-36评分无统计学差异(P>0.05),术后3个月所有患者上述评分均有所提高,且试验组Barthel、SF-36评分均显著高于对照组,差异具有统计学意义(P<0.05),见表2。
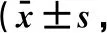
表2 2组患者手术前后日常生活能力及生存质量评分比较分)
注:与本组术前相比,*P<0.05;与试验组相比,#P<0.05。
2.3 2组治疗有效率比较对照组显效15例,有效19例,治疗有效率为81.0%(34/42),试验组显效21例,有效18例,治疗有效率92.9%(39/42),2组患者治疗有效率差异具有统计学意义,见表3。

表3 2组患者治疗有效率比较(n/%)
3 讨论
HICH是非创伤性颅内出血最常见的病因,系长期的高血压和脑动脉粥样硬化使脑内小动脉因发生病理性的改变而破裂出血,多见于50~60岁的病人,男性发病率稍高于女性。对于HICH临床多采取外科手术进行治疗,其目的在于止血、清除血肿、降低颅内压,最大限度恢复患者的神经功能[7]。
常规的开颅手术虽然其手术视野广,电凝止血效果更好,术后再出血的几率较小,但创伤较大,尤其是年龄大的患者,体质和脏器功能代偿能力都较差,手术风险较大,且术后继发出血者难以作进一步有效处理(需再次开颅),对手术及麻醉设备和技术水平均有较高的要求。此外,术中可能对脑部血管造成刺激,引发神经二次损伤的问题[8]。
近几十年来,随着现代医学影像和微创技术的飞速发展,已成功将神经外科治疗带入微创手术时代。 CT可视化下操作配合专利器械YL-1型一次性颅内血肿穿刺针的应用,使得通过微小针道即可进入血肿发生部位,不但避免了脑组织再损伤和再出血的发生,且通过快速建立的工作通道,能迅速清除血肿,降低颅内压,及时解除占位效应,终止对脑组织的进一步损害。大多数颅内血肿患者均可采用此项技术,对年老体弱患者尤为适用[9]。
关于HICH微创手术时机的选择,临床多存在争议。从病理、生理变化角度看,脑出血后6~7 h,血肿周围开始出现脑水肿,脑组织坏死,颅内压增高,而且随时间而加重,此时手术可以降低颅内压,及时减轻血肿对脑组织的压迫,可提高患者治愈率及生存质量。原则上应在发病后6 h内(超早期)清除血肿,但超早期手术存在活动性出血或再出血的危险。笔者根据临床经验发现,超早期治疗HICH约10%~30%出现穿刺抽吸时继发出血,多见于血压过高并难以控制或波动较大者,冲洗液中加入少许肾上腺素后,继发出血者明显减少。对于出血量大、病情迅速加重者,诊断明确后应迅速穿刺清除大部分血肿,并充分止血,从而及时挽救患者的生命;对于出血量小、病情进展缓慢但有严重神经系统体征者,超早期穿刺治疗可以显著改善预后、缩短病程,所以超早期穿刺治疗是必要的,也是可行的。赵悦等[10]通过对不同时机开展微创颅内血肿穿刺引流术治疗HICH的疗效发现,治疗的最佳手术时间窗为12 h内,在病情允许情况下越早手术临床预后越好。
但对患者采用超早期微创穿刺引流术式治疗时,仍有部分脑部血肿无法彻底清除。残留血肿的降解产物自由基会对脑组织产生持续性伤害,一些小体积降解产物甚至进入蛛网膜下腔,随着脑脊液循环进入脑室造成脑梗死及积水[11]。尿激酶是一种非选择性纤溶酶原激活剂,可降解纤溶酶原为纤溶酶,能快速消耗血肿内的纤维蛋白以溶解血肿[12]。而纤溶酶还能进一步对纤维蛋白原、凝血因子Ⅴ和凝血因子Ⅷ等进行降解,促进溶血栓的同时还有利于患者神经功能的恢复[13]。此外,由于尿激酶是提取于人体本身的一种蛋白质,因此与其他治疗血栓的药物比较,不但效果好,作用快,而且较为安全,副作用小。
本研究结果显示,术后3个月试验组患者临床疗效和NIHSS评分明显优于对照组(P<0.05),表明超早期微创穿刺引流联合尿激酶治疗HICH临床疗效显著,且对改善患者神经功能具有重要意义。此外,试验组Barthel、SF-36评分均显著高于对照组,提示该方法对于提升患者日常生活能力及改善生存质量同样具有较好的效果,对于改善预后具有重要意义。
综上所述,微创颅内血肿清除术联合尿激酶治疗高血压脑出血,疗效确切,可有效改善患者神经功能,提高患者术后日常生活能力及生存质量,是一种有效、可行的方法,值得临床推广应用。

