入院时白细胞与淋巴细胞比值与卒中后抑郁的相关性研究
胡 佳,周志明,杨 倩
(皖南医学院第一附属医院 弋矶山医院 神经内科,安徽 芜湖 241001)
卒中后抑郁(post-stroke depression,PSD)是缺血性脑卒中最常见的并发症,影响了近三分之一的卒中幸存者[1]。PSD的发生与临床结局呈负相关,增加卒中预后风险和病死率,成为卒中康复的重要障碍。
既往有关卒中后抑郁的研究发现,在脑卒中后1年静脉血中炎症标志物均有明显增加[2],说明炎症在急性缺血性卒中和抑郁中发挥重要作用,甚至参与PSD的发生发展。中性粒细胞与淋巴细胞的比值(NLR)是一种临床易得且廉价的实验室指标,其在反映动脉粥样硬化程度和梗死不良预后等方面具有重要价值[3],同时还被认为与精神疾病尤其是抑郁症有关[4]。故本研究通过回顾性纳入376例首发急性脑梗死患者,探讨入院时患者NLR与急性缺血性脑卒中卒中后抑郁的相关性。
1 资料与方法
1.1 研究对象 本研究回顾性纳入2015年3月~2017年9月就诊于弋矶山医院神经内科首次诊断急性脑梗死的患者561例,所有入选患者均符合《中国急性缺血性脑卒中诊治指南2010》诊断标准,并在入院后24 h内通过计算机断层扫描(CT)或磁共振成像(MRI)结果进行验证。排除标准为:①卒中前诊断为抑郁;②患者诊断为痴呆或明显认知障碍,意识水平下降;③严重失语或构音障碍,视觉或听觉障碍;④代谢异常、肿瘤、严重的急性炎症性疾病;⑤血液系统疾病;⑥随访中丢失、退出研究或死亡的患者。所有患者随访3个月,最终376人完成随访,纳入研究。所有参与者或其亲属之前均签署书面知情同意书。
1.2 研究方法
1.2.1 临床资料的收集以及一般因素的评定
1.2.1.1 一般临床资料 包括人口统计学、血管危险因素、卒中病因学分型、卒中严重程度(基线NIHSS评分于患者入院后24 h内由经认证的神经内科专业医师评价)、实验室指标(通过患者入院后24 h内的血常规结果计算外周血标本中中性粒细胞与淋巴细胞的比值,得到NLR值。)
1.2.1.2 影像资料搜集 入院24 h内通过颅脑 CT 和 MRI(飞利浦64排螺旋CT, 3.0T GE Multisync LCD)行卒中病灶检测,MRI弥散加权图像上高信号区域被认为是急性脑梗死。
1.2.2 抑郁状态的判定及分组 对所有入组患者以门诊或住院方式随访3个月,根据患者临床症状按照DSM-IV(SCID-I-R)诊断标准分为非卒中后抑郁组和卒中后抑郁组。
1.3 统计学方法 数据采用SPSS 18. 0 软件进行统计学处理,计量资料首先进行K-S检验评价正态性,符合正态分布的计量资料以均数±标准差表示,组间比较采用独立样本t检验;非正态分布的计量资料以中位数及四分位数间距表示,两组组间比较采用Mann-Whitney U 检验;计数资料以频数和百分率表示,组间比较采用χ2检验。多变量logistic回归分析评价PSD相关因素,计算OR及 95%CI。P<0.05为差异有统计学意义。
2 结果
研究期间共收治了561例缺血性卒中患者,其中既往有脑梗死或脑出血病史者94例,发病前诊断抑郁者8例,发病前有认知功能障碍或痴呆患者16例,严重失语无法获得HAMD评分者33例,严重器质性疾病者6例,血液系统疾病者3例,随访失联或退出者25例,最终入组以首发缺血性脑卒中入院且完成3个月随访者376例。入组患者中, 男性患者224例(59.57%),女性152例(40.43%);急性缺血性脑卒中合并PSD组104例(27.66%)。
2.1 研究对象的人口统计学和基线临床资料 对入组患者单因素分析显示(见表1):性别、受教育年限、独居、卒中功能缺损程度(NIHSS评分)、实验室指标(NLR)与PSD的发生具有显著相关性。而缺血性脑卒中常见的血管危险因素、卒中病因学分型(TOAST分型)与PSD的发生没有显著性关联。
表1 卒中后抑郁组和非卒中后抑郁组的临床基线资料
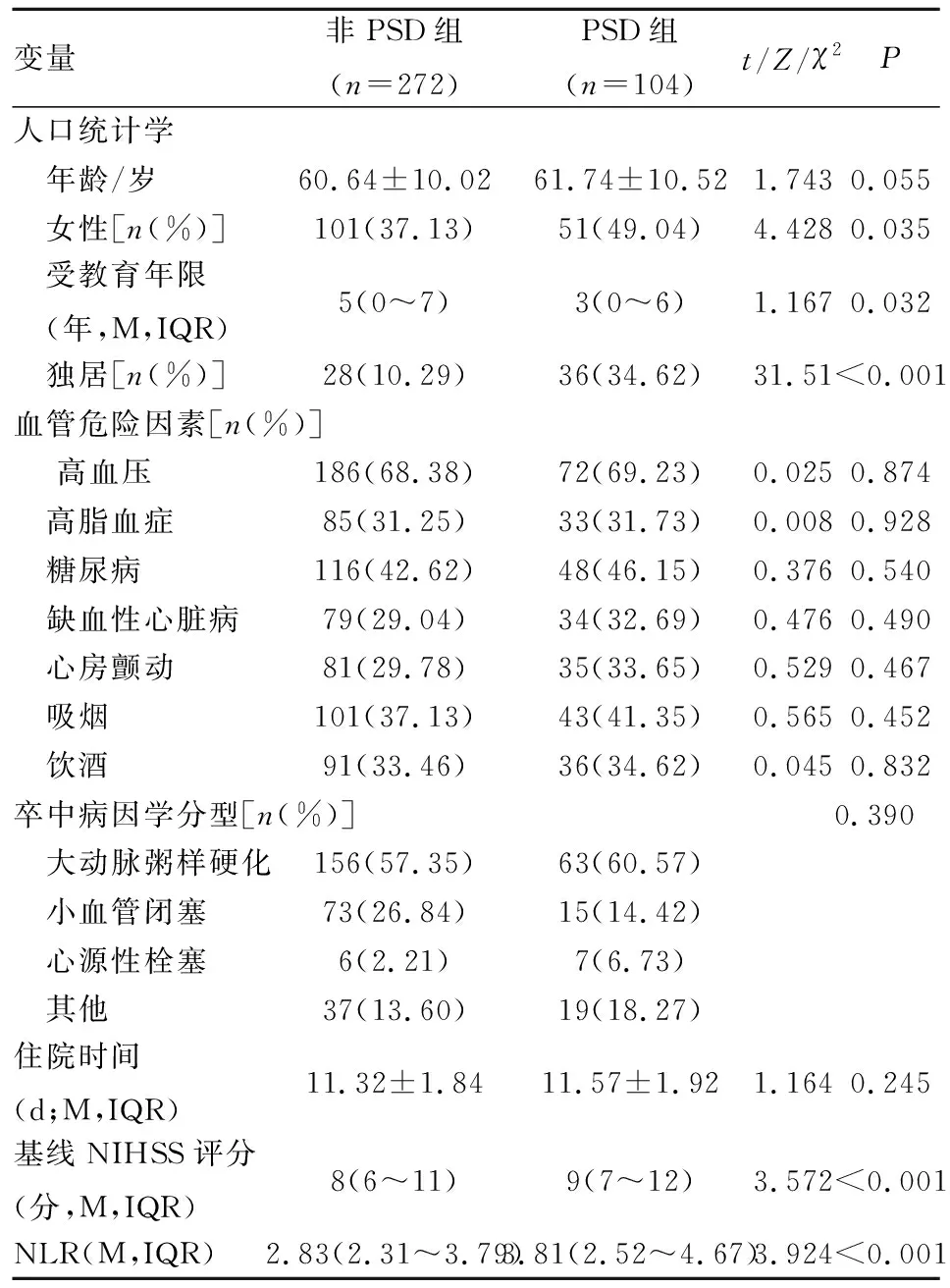
变量非PSD组(n=272)PSD组(n=104)t/Z/χ2P 人口统计学 年龄/岁60.64±10.0261.74±10.521.7430.055 女性[n(%)]101(37.13)51(49.04)4.4280.035 受教育年限 (年,M,IQR)5(0~7)3(0~6)1.1670.032 独居[n(%)]28(10.29)36(34.62)31.51<0.001血管危险因素[n(%)] 高血压186(68.38)72(69.23)0.0250.874 高脂血症85(31.25)33(31.73)0.0080.928 糖尿病116(42.62)48(46.15)0.3760.540 缺血性心脏病79(29.04)34(32.69)0.4760.490 心房颤动81(29.78)35(33.65)0.5290.467 吸烟101(37.13)43(41.35)0.5650.452 饮酒91(33.46)36(34.62)0.0450.832卒中病因学分型[n(%)]0.390 大动脉粥样硬化156(57.35)63(60.57) 小血管闭塞73(26.84)15(14.42) 心源性栓塞6(2.21)7(6.73) 其他37(13.60)19(18.27)住院时间(d;M,IQR)11.32±1.8411.57±1.921.1640.245基线NIHSS评分(分,M,IQR)8(6~11)9(7~12)3.572<0.001NLR(M,IQR)2.83(2.31~3.79)3.81(2.52~4.67)3.924<0.001
2.2 NLR与卒中后抑郁的相关性 将表1中P<0.05的变量赋值:性别(女性=1,男性=0)、受教育年限(实际值)、独居(有=1,无=0)、NIHSS评分(实际值)作为自变量;是否PSD作为应变量(赋值时非PSD=0,PSD=1),进行多变量logistic回归分析显示(表2):对性别、受教育程度、独居、NIHSS评分进行调整后,NLR与缺血性卒中PSD发生具有独立相关性。研究中还发现调整相关因素后,独居、NIHSS评分也与PSD发生具有独立相关性。
表2 卒中后抑郁一般因素和NLR的多因素Logistic回归分析
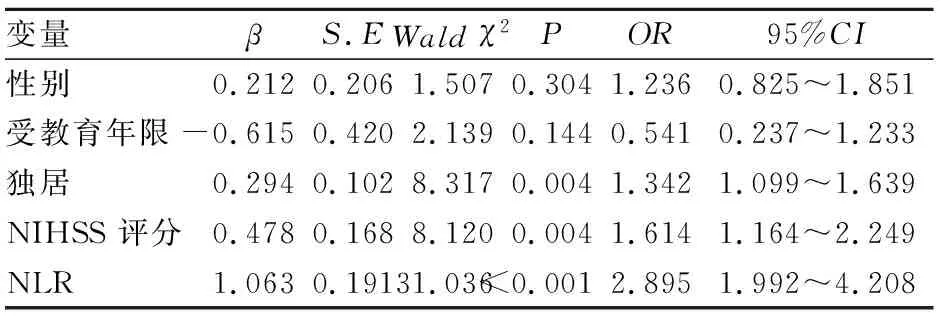
变量βS.EWald χ2POR95%CI性别0.2120.2061.5070.3041.2360.825~1.851受教育年限-0.6150.4202.1390.1440.5410.237~1.233独居0.2940.1028.3170.0041.3421.099~1.639NIHSS 评分0.4780.1688.1200.0041.6141.164~2.249NLR1.0630.19131.036<0.0012.8951.992~4.208
3 讨论
PSD是急性缺血性脑血管病常见的并发症之一,既往研究报道PSD的发生率为18.5~51.2%[4]。本研究发现PSD在入院后3个月的发生率为27.7%,与既往研究基本符合。
既往研究表明NLR与精神疾病,尤其是抑郁症的发生有显著相关性[5-6]。NLR水平升高与重度抑郁症风险增加相关[7]。同时大量研究认为NLR与脑梗死的预后具有显著相关性[8]。本研究发现入院时患者静脉血NLR水平是缺血性卒中PSD发生的独立预测因素。
越来越多的研究报道NLR预测缺血性疾病预后不良[3]。在动脉粥样硬化的不同阶段,均发现损害内皮组织可能与中性粒细胞增多相关。动脉粥样硬化患者的淋巴细胞计数减少可能是继发于氧化应激条件下的皮质类固醇的反应[9]。梗死发生时,血脑屏障破坏,外周血中性粒细胞大量聚集至坏死区,招募和激活炎症反应,与促炎症因子(IL-6,TNF-α)产生的高峰相一致[10],同时缺血脑组织产生大量氧自由基,促进脂质过氧化,造成线粒体功能障碍,可能通过K-ATP通道参与了抑郁症的发病机制[11]。
NLR作为一种临床上易得且廉价的实验室指标,有助于表明炎症激活发生在精神疾病中的作用[12]。Demircan等[6]发现,重度抑郁症患者的NLR水平明显高于对照组。然而在服用SSRIs 3个月后,治疗组和对照组的NLR水平差异消失。同样,Demir[5]在对41名抑郁症患者的研究中发现其NLR水平高于健康对照组。此外,Sunbul等[7]对256名抑郁症患者进行了研究,不仅发现抑郁症患者的NLR水平显著升高,而且NLR水平与HAM-D评分呈正相关。同时越来越多的证据表明抑郁症与促炎细胞因子的上调有关。炎症状态改变颅内神经内分泌功能,同时降低单胺类神经递质的合成和分泌,导致卒中后抑郁的发生。NLR不仅反映了梗死后的炎症状态,也提示了卒中后抑郁形成的诱因,故我们认为NLR在预测PSD的形成中可以提供更有价值的信息。
本研究存在以下不足:①样本量小,非多中心研究;②一些患重度失语,严重意识障碍患者被排除在研究之外,可能低估了PSD的发病率;③在PSD的形成过程中NLR水平可能是一个动态过程,本研究中只搜集患者入院时的NLR水平值,在今后的研究中可以对梗死后不同时间点NLR水平变化与PSD的发生进行进一步的研究。
虽然本研究有一定的局限性,但我们的研究证实了入院时的NLR水平是缺血性脑卒中后3个月PSD的独立预测因素。在今后的临床工作中,对于入院时NLR值较高的缺血性脑卒中患者应重点给予早期抑郁状态的评估,对于患者的预后将有良好的影响。

