慢性阻塞性肺疾病患者医院感染的危险因素
葛永春,许红梅,孙吉花,高云秀,景国强,刘 欣
(滨州医学院附属医院 1. 呼吸内科; 2. 护理部; 3. 院感办; 4. 重症医学科, 山东 滨州 256603)
慢性阻塞性肺疾病(简称慢阻肺)是一种可以防治的常见疾病,其症状为持续存在的呼吸道症状和气流受限[1]。一项最新的关于中国慢阻肺患病率和危险因素的研究显示,年龄在40岁以上的人慢阻肺患病率为13.7%,我国慢阻肺患者已经超约1亿人[2]。慢阻肺已被列为包括心脑血管疾病、恶性肿瘤、糖尿病与代谢性疾病在内的全球“四大慢病”之一[3],带来的疾病负担位居世界疾病负担的第五位[4],国家有关卫生统计数据显示慢性呼吸系统疾病(主要是慢阻肺)住院人数构成长期居第一位[5]。慢阻肺患者病程长,长期慢性消耗、抵抗力弱,反复住院,易于发生医院感染,叶华等[6]关于慢阻肺医院感染的危险因素中报道的慢阻肺患者医院感染的发病率为10.62%。医院感染不仅加重患者病情,增加患者经济负担,而且影响病床的周转率,使稀缺的医疗资源更加紧张,加剧医患矛盾。医院感染被认为是全球范围内严重的公共卫生问题,威胁着全人类的健康[7]。慢阻肺患者发生医院感染将进一步加重患者疾病负担,因此,探讨慢阻肺患者发生医院感染的危险因素,以指导临床采取相应措施降低医院感染的发生显得尤为重要。然而由于影响慢阻肺患者发生医院感染的危险因素多且复杂,研究结果不尽相同,而本地区尚无相关研究,因此,作者针对本地区某三级医院呼吸科慢阻肺患者发生医院感染的危险因素进行了探讨,为医院制定有效的医院感染防控策略提供参考。
1 研究对象与方法
1.1 研究对象 回顾性调查该院呼吸内科2014年7月1日—2017年6月30日收住的慢阻肺患者。依据纳入标准和排除标准确定慢阻肺医院感染病例118例为病例组。根据配对条件,按1∶1比例匹配未感染慢阻肺病例作为对照组。配对条件:入院诊断为慢阻肺、性别相同、年龄相近(±5岁)、入院时间相近(±10 d)、同住呼吸内科未发生医院感染的慢阻肺患者,如果同一时间段有多例患者符合条件,则将符合条件的患者编号,抽签确定入选病例。感染病例均找到配对病例,最终确定研究对象118对。
1.2 纳入与排除标准
1.2.1 纳入标准 (1)病例组研究对象符合慢阻肺的诊断标准,符合医院感染的诊断标准;(2)患者年龄40~90岁;(3)对照组研究对象符合慢阻肺的诊断标准,年龄严格遵循配对条件。
1.2.2 排除标准 病例组及对照组均遵循以下排除标准:(1)入院时间<48 h;(2)病历资料不全。
1.3 诊断标准
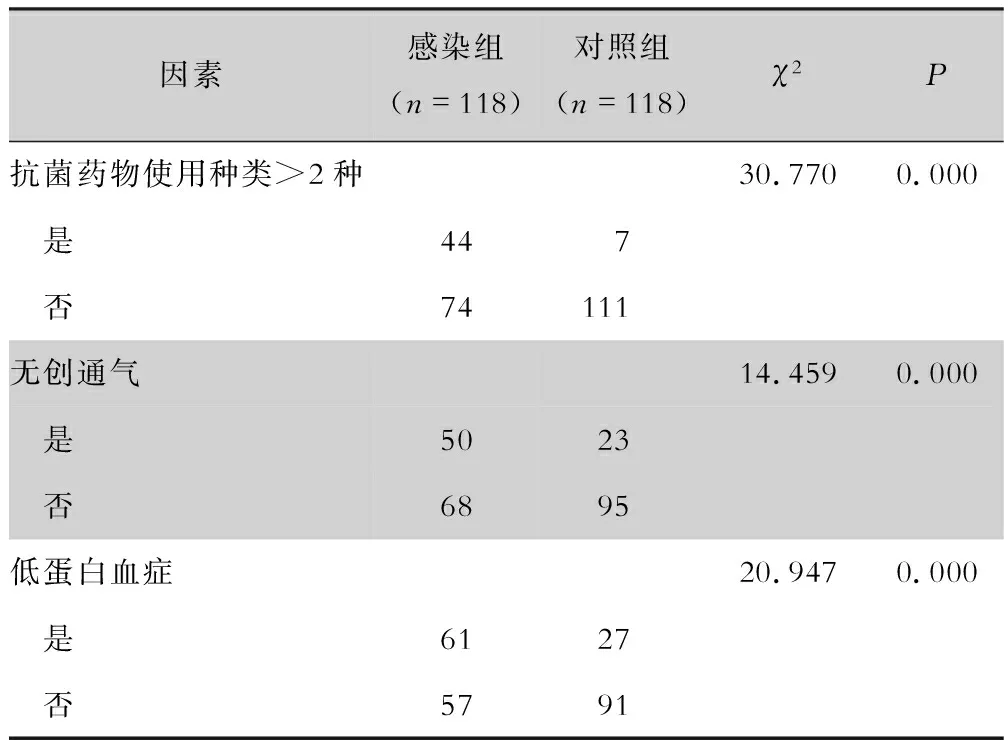
1.3.1 慢阻肺的诊断 慢阻肺分级参照2013年修订版《慢性阻塞性肺疾病诊治指南》[8]中慢阻肺的分级标准(GOLD分级标准):I级(轻度):FEV1/FVC<70%,FEV1≥80%预计值;II级(中度):FEV1/FVC<70%,50% 1.3.2 医院感染的诊断 参照卫生部2001年颁布的《医院感染诊断标准(试行)》[9],诊断有异议时,由医院感染监控管理专职人员与管床医生讨论决定。下呼吸道医院感染临床诊断标准:(1)患者出现咳嗽、痰黏稠,肺部出现湿罗音,并有下列情况之一:①发热;②白细胞总数和(或)嗜中性粒细胞比例增高;③X线胸片显示肺部有炎性浸润性病变。(2)慢性气道疾病患者稳定期(慢性支气管炎伴或不伴阻塞性肺气肿、哮喘、支气管扩张症)继发急性感染,并有病原学改变或X线胸片显示与入院时比较有明显改变或新病变。 1.3.3 慢阻肺合并医院感染的诊断标准 (1)因感染急性发作入院的慢阻肺患者,经抗感染等治疗症状缓解,感染控制2周再发生感染者。(2)因非感染原因住院,入院48 h后发生感染者。 1.4 调查方法 采用统一的表格,通过出院病历系统和医院感染实时监控系统(healthcare-associated infection surveillance system,HAISS)填写病历资料。调查内容包括:年龄、住院日数、是否住过ICU、慢阻肺严重程度分级,是否合并慢性心血管疾病、糖尿病、恶性肿瘤、低蛋白血症、肺部疾病或其他慢性疾病,是否进行侵入性操作(泌尿道插管、动静脉插管),抗菌药物使用情况(使用时间、种类),是否应用糖皮质激素,是否应用无创呼吸机。慢阻肺患者感染组只收集医院感染发生前的相关暴露因素(即从入院第一天至明确诊断的前一天),对照组收集住院期间所有可能影响医院感染发生的相关暴露因素。 1.5 统计分析 由双人整理、核对数据资料并录入电脑,建立Excel数据库;分类、整理录入SPSS 22.0软件包,进行统计学分析。为了保证匹配因素在病例组与对照组之间的均衡性,采用描述性分析。危险因素分析则采用单因素χ2检验与多因素logistic回归分析(全部带入法)相结合的方法,计算OR值和95%置信区间(CI),以P≤0.05为差异具有统计学意义。 2.1 两组患者基本特征 病例组与对照组各纳入患者118例,其中各组中男性82例,女性36例。年龄:病例组(69.12±11.68)岁,对照组(70.06±11.20)岁。住院日数:病例组(10.04±6.04)d,对照组(10.57±4.03)d。两组患者年龄、住院日数比较,差异均无统计学意义(均P>0.05),表明两组患者资料具有可比性。 2.2 医院感染情况 2014年7月1日—2017年6月30日呼吸内科收住慢阻肺患者1 499例,其中发生医院感染118例,124例次,感染率7.87%,例次感染率8.27%。124例次感染中,单部位感染114例,2个及以上部位感染4例。感染分布:下呼吸道感染88例次,占70.97%;上呼吸道感染19例次,占15.32%;泌尿道感染6例次,占4.84%;胃肠道感染5例次,占4.03%;血流感染4例次,占3.23%;其他部位感染2例次,占1.61%。 2.3 慢阻肺患者医院感染单因素分析 通过对118例配对资料的16种因素进行单因素方差分析,按α=0.05的水平,结果显示:近期住过ICU、肺功能分级重或极重度、恶性肿瘤、合并其他肺部疾病、留置导尿管、留置中心静脉导管、抗菌药物使用时间>14 d,抗菌药物使用种类>2种、无创通气及低蛋白血症10种因素是慢阻肺患者发生医院感染的危险因素,差异均有统计学意义(均P<0.05)。而是否年龄≥65岁、是否住院日数>14 d、是否有心血管疾病、糖尿病,是否合并其他慢性疾病及是否糖皮质激素使用时间≥2周的慢阻肺患者医院感染发病率比较,差异均无统计学意义(均P>0.05)。见表1。 表1 慢阻肺住院患者医院感染的单因素分析 Table 1 Univariate analysis on HAI in hospitalized patients with COPD 因素感染组(n=118)对照组(n=118)χ2P年龄≥65岁1.183 0.277 是7280 否4638住院日数>14 d1.728 0.189 是2719 否9199近期住过ICU19.613 0.000 是253 否93115肺功能分级重或极重度49.481 0.000 是8834 否3084心血管疾病1.869 0.172 是3646 否8272 因素感染组(n=118)对照组(n=118)χ2P合并其他慢性疾病1.300 0.254 是3931 否7987留置导尿管14.135 0.000 是298 否89110留置中心静脉导管6.705 0.010 是133 否105115糖皮质激素使用时间≥2周2.805 0.094 是136 否105112抗菌药物使用时间>14 d10.181 0.001 是258 否93110 续表1 (Table 1, Continued) 因素感染组(n=118)对照组(n=118)χ2P恶性肿瘤8.797 0.003 是259 否93109糖尿病0.000 1.000 是1010 否108108合并其他肺部疾病47.696 0.000 是8835 否3083 因素感染组(n=118)对照组(n=118)χ2P抗菌药物使用种类>2种30.770 0.000 是447 否74111无创通气14.459 0.000 是5023 否6895低蛋白血症20.947 0.000 是6127 否5791 2.4 慢阻肺患者医院感染多因素分析 把单因素分析中有意义的因素带入logistic回归方程进行多因素分析,结果显示影响慢阻肺患者发生医院感染的独立危险因素有6种:肺功能分级、恶性肿瘤、合并其他肺部疾病、抗菌药物使用种类>2种、低蛋白血症、无创通气。见表2。 表2 慢阻肺患者医院感染的多因素logistic回归分析 该院1 499例慢阻肺患者中发生医院感染118例,感染率7.87%,略低于叶华等[6]报道的2 871例慢阻肺患者的医院感染率10.62%,可能与样本量不同或研究对象的病情严重程度不同有关。感染部位以下呼吸道为主,占70.97%,与金玲[10]报道的慢阻肺患者下呼吸道医院感染占74%相近。慢阻肺患者下呼吸道感染率高与其疾病病理特点有关,慢阻肺患者的气道存在黏液高分泌、纤毛功能失调等病理生理功能改变,尤其是纤毛的损伤,降低了其净化呼吸道的功能,加上黏液分泌过多,使其清除困难,黏液滞留,使细菌、病毒等微生物得以在呼吸道滋生,容易发生感染。 抗菌药物使用种类>2种的慢阻肺患者医院感染的发生风险是≤2种的慢阻肺患者的80多倍,抗菌药物联合使用的种类增加或频繁更换抗菌药物使医院感染风险急剧增加。本研究中病例组使用抗菌药物>2种的病例数占37.29%,而对照组仅为5.93%,张九进[11]关于抗菌药物与慢阻肺患者医院感染的相关性研究中,发生下呼吸道医院感染的48例患者中有46例使用抗菌药物种类>2种,占95.83%,赵玲[12]关于医院感染抗菌药物应用调查分析中,565例医院感染患者有60.89%的患者使用2种以上的抗菌药物,均说明抗菌药物使用种类与医院感染的发生有相关性。本研究中抗菌药物使用种类>2种居慢阻肺患者发生医院感染危险因素的第一位,可能与以下因素有关:(1)院外不规范应用抗菌药物,入院后根据患者病情调整抗菌药物应用方案,升级或者联用,致使细菌耐药甚至二重感染的机会增加。(2)倾向选择使用高级别抗菌药物。本研究中病例组抗菌药物使用种类>2种的抗菌药物主要包括氟喹诺酮类(左氧氟沙星、莫西沙星),其次为第三代头孢类(头孢哌酮/舒巴坦),碳青霉烯类。莫西沙星被认为是“治疗呼吸道感染接近理想的药物”,然而喹诺酮类药物的耐药目前已非常普遍,并严重威胁其临床使用[13]。特殊使用级、限制使用级抗菌药物的应用以经验性用药为主,临床证据不充分。抗菌药物的过度、过量应用或疗程、剂量不足均可增加医院感染的发生[14]。因此,临床医生应严格掌握不同级别、不同种类抗菌药物的适应证,结合药敏试验、当地流行病学特点及患者病情合理应用抗菌药物。肺功能被作为评价慢阻肺患者病情严重程度的分级标准[15-16],肺功能的损伤程度与病情严重程度有明确的相关性,肺功能分级重的患者病情相对较重、急性加重频发、住院率增加,一般病史较长、年龄较大,往往合并其他基础疾病,机体抵抗力低,容易导致病原菌侵袭发生医院感染[17-18]。恶性肿瘤患者因机体抵抗力下降,许多病原菌乘虚而入,成为医院感染发生的高危人群[19],慢阻肺合并恶性肿瘤(病例组中主要合并肺癌)使机体抵抗力进一步降低,易于发生医院感染。本研究中慢阻肺合并其他肺部疾病,主要包括继发支气管扩张,国外也有研究[20]显示:重度慢阻肺患者近一半以上合并有支气管扩张,慢阻肺继发支气管扩张使气道内痰液更多,气道内细菌负荷增加,反复发生的感染导致气道阻塞,而气道阻塞又容易诱发感染,两者形成恶性循环[21],使患者病情加重,极易发生医院感染。慢阻肺患者病程长,长期慢性消耗、摄入不足引起低蛋白血症,蛋白质缺乏,体内运铁蛋白减少,使血清中自由铁增加,有利于细菌在人体内生长繁殖[22]。因此,慢阻肺患者在治疗原发病的同时应注意营养支持治疗。低蛋白血症是慢阻肺患者发生医院感染的独立危险因素,此研究结果与谌向忠等[23]的研究一致。无创呼吸机的应用是慢阻肺患者发生下呼吸道医院感染的独立危险因素,与类似研究[24]结果相同。呼吸机各配件由供应室采用低温等离子消毒,消毒效果确切,而主机、线路由科室护理人员采用含氯消毒剂表面擦拭的方法消毒,效果不能进行实时监测。也有研究[25]显示,呼吸机使用时间可作为口腔真菌感染的危险因素。因此,临床工作中医护人员应做好无创呼吸机的消毒及消毒效果的检测,严格手卫生,避免交叉感染,随时评估患者病情,及时停用无创呼吸机。 本研究存在一定的局限性,研究设计为单中心、回顾性调查研究,研究结果尚不具备普遍代表性,比如单因素分析中有意义的暴露因素:留置导尿管、留置中心静脉导管、抗菌药物使用时间、近期住过ICU等在某些相关研究显示是影响慢阻肺患者医院感染的独立危险因素,在本次研究中未能证实,后续可在收集更多感染病例的情况下进行多中心、前瞻性随机对照研究,广泛纳入可能的危险因素以充实研究结果。 综上所述,临床工作中应合理应用抗菌药物,积极治疗合并症,加强营养支持,重视慢阻肺患者肺功能的评估,掌握无创呼吸机的最佳脱机时间并做好消毒工作,以减少慢阻肺患者医院感染的发生。2 结果




3 讨论

