罕见巨大嗅区原发性滑膜肉瘤1例报道并文献复习
罗晓,兰艳丽,窦明亮,兰小娇
0 引言
滑膜肉瘤起源于未分化或多潜能的间充质细胞(Roth等1975年报道),既可发生于正常滑膜组织,也可发生于缺乏滑膜组织的部位[1]。就全身而言,滑膜肉瘤约占所有软组织肉瘤的8%~10%[2-3],好发于四肢大关节附近。头颈部滑膜肉瘤少见,约占滑膜肉瘤的5%~10%[4-5],多发生于咽部及颌面部,而原发于鼻部的滑膜肉瘤却十分罕见[6]。滑膜肉瘤可发生于任何年龄,多见于15~45岁青壮年,男性好发,男女性别比约1.2:1[7],其病理分型主要包括单相型、双相型和低分化型3个亚型,单相型由梭形细胞构成,约占75%;双相型由比例不等的梭形细胞和上皮细胞构成,约占25%;低分化型由单相型和双相型成分及具有高侵袭性的多形性或圆形细胞组成,占比<5%[8-9]。鉴于滑膜肉瘤的细胞构成特点,组织学上应与良恶性梭形细胞肿瘤相鉴别,包括血管外皮细胞瘤、孤立性纤维瘤、恶性周围神经鞘瘤、平滑肌肉瘤、纤维肉瘤等[10]。由于头颈部滑膜肉瘤发病率底,国内外多为个案报道,并未形成系统性研究,本文报道1例原发于鼻腔嗅裂区的罕见巨大滑膜肉瘤,并结合相关文献,复习其发病机制、临床表现、影像学特点、治疗和预后,旨在提高对该疾病的认识,利于正确诊断。
1 资料与方法
1.1 临床资料
患者,男,59岁,2016年5月1日以“右侧鼻腔新生物”收治于成都市第五人民医院。主诉:右侧鼻腔持续性鼻塞2年余,加重伴脓涕、头昏痛2月。现病史:2年余前患者无明显诱因出现右侧鼻腔持续性鼻塞,无脓涕及头昏痛等,自服“感冒药”未见好转,在当地医院就诊,诊断为“右鼻息肉”,建议手术治疗,患者拒绝手术,遂接受“丙酸氟替卡松鼻喷雾剂、通窍鼻炎颗粒”等保守治疗方案,定期随访。2月余前患者自觉病情明显加重,右侧鼻腔持续性鼻塞伴脓涕、嗅觉减退、无法通气,同时伴间歇性头昏痛。不伴鼻出血及回吸涕带血,无剧烈头痛伴恶心、呕吐,无眼球运动受限及视力障碍或复视,无面部异常隆起及感觉障碍等,到我院就诊。一般查体:生命体征正常,心肺腹(-);专科查体:鼻外观稍饱满,右侧鼻前庭见淡红色新生物,包膜完整,触诊实性、质地中等,鼻腔及鼻咽部不能窥及,左侧鼻腔未查见异常。纤维鼻咽喉镜检查:经左侧鼻腔查见鼻咽部正常;右侧鼻腔见巨大淡红肉色新生物,表面光滑,包膜完整,镜身无法进一步深入查探,根蒂来源于中鼻甲内侧壁嗅区方向,见图1。鼻窦CT平扫:右侧鼻腔软组织密度影肿物,边缘光滑,境界清楚,密度欠均匀,邻近鼻腔外侧壁骨质压迫吸收变薄,上颌窦、筛窦、蝶窦炎性积液,鼻中隔不规则偏曲,考虑右侧鼻腔良性肿物:血管瘤?鼻窦炎?见图2。MRI检查:右侧鼻腔肿物,充填鼻腔和鼻前庭,最大径7.6 cm,肿瘤根蒂部位于嗅区及鼻顶,T1WI显示以等信号为主,肿块密度不均匀,T2WI显示高信号为主的混杂信号,呈“三重信号征”,颅内未见异常,考虑倾向于右侧鼻腔恶性肿瘤,见图3。
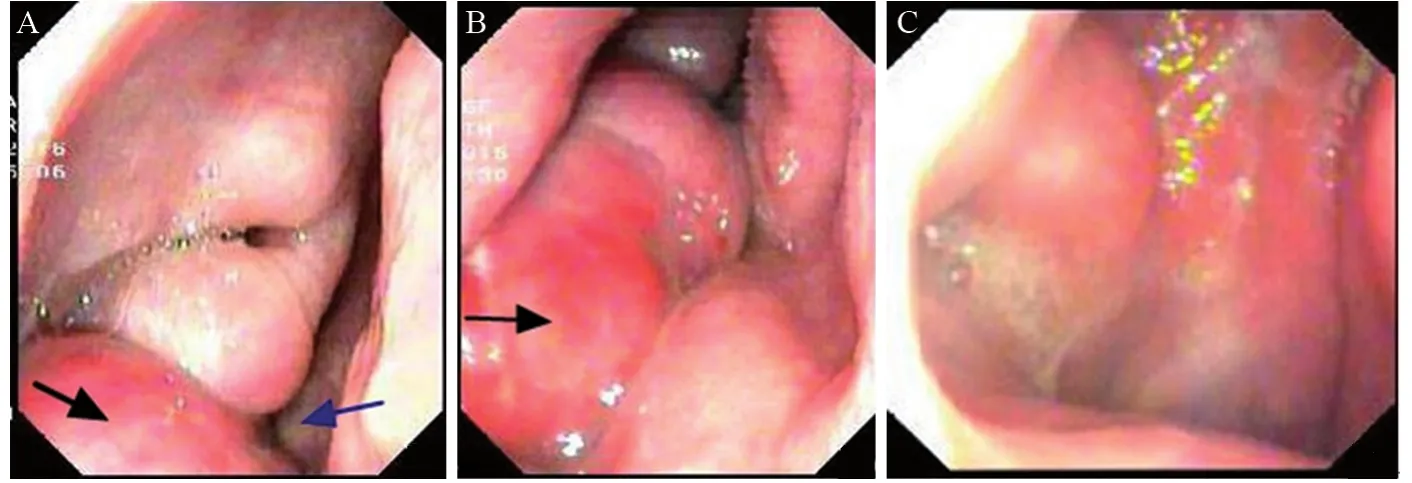
图1 纤维鼻咽喉镜检查所示右侧嗅区来源滑膜肉瘤Figure1 Fiber nasopharynx laryngoscopy results showed that giant synovial sarcoma located in the right olfactory area
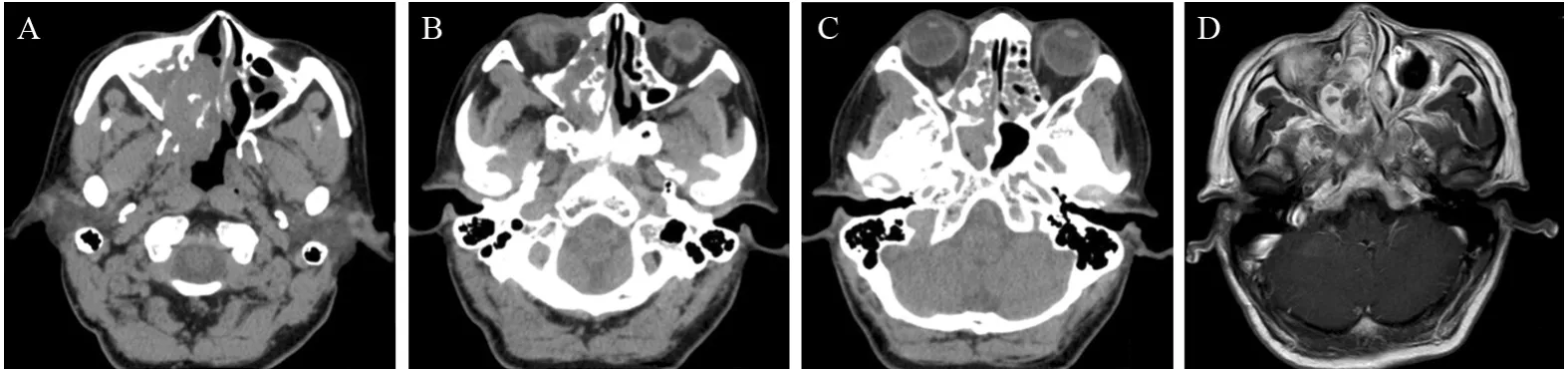
图2 鼻窦CT和MRI检查(横断面)Figure2 CT and MRI findings of sinuses (transverse plane)
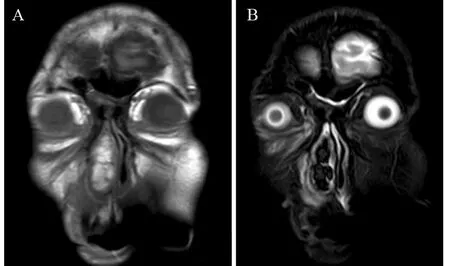
图3 鼻窦MRI检查(冠状面)Figure3 MRI findings of sinuses (coronal plane)
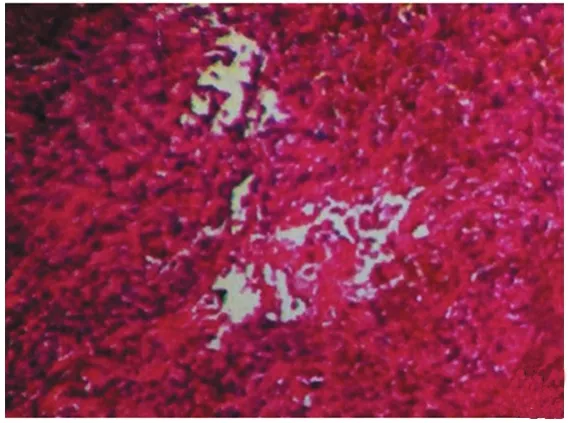
图4 高倍镜下滑膜肉瘤的组织学特点Figure4 Histological characteristics of synovial sarcoma in high power photomicrograph
1.2 病理学特征
完善血常规及凝血功能检测等,取新生物组织块,送病理检查示:梭形细胞肿瘤。经四川大学华西医院病理科会诊,诊断:(右侧鼻腔新生物)滑膜肉瘤。显微镜下见:大量梭形细胞,细胞界限不清,核椭圆形,深染,可见核分裂相,见图4;免疫组织化学示:肿瘤细胞呈S-100(小灶+)、SMA(灶性+)、TLE-1(部分+)、EMA(+)、Vimentin(+)、PCK(灶性+)、Calponin(-)、Desmin(-)、bcl-2(-)、CD34(-)、GFAP(-)、CD31(-)、Ki-67(阳性率约15%)、P63(-)、STAT-6(-),FISH检测:检测出SS18基因异位。
1.3 治疗及随访
排除远位转移,全麻下经鼻侧切开+鼻内镜显示系统辅助下行右鼻腔恶性肿瘤扩大切除,术中探及肿瘤有根蒂,位于右侧中鼻甲嗅区面,弥漫广基,术中整块切除中鼻甲,连同肿瘤组织完整取出,肿瘤剖面呈“鱼肉状”外观。术后定期门诊随访,经前鼻镜清理痂块,生理性海水喷洗鼻腔,患者随访至今健在,未见肿瘤复发。
2 讨论
Jemstioml等报道了首例咽部滑膜肉瘤,直到2015年全球头颈部滑膜肉瘤报道不足150例[3],其中多发于咽部及颌面部,鼻眶部十分罕见[6],笔者检索见刊于英文杂志的鼻腔、鼻窦滑膜肉瘤文献报道仅10例,其治疗和预后同其他头颈部滑膜肉瘤相仿,现综合头颈部滑膜肉瘤的发病机制、临床表现、影像学特点、治疗、预后和鼻腔滑膜肉瘤的特殊性一并讨论如下。
2.1 头颈部滑膜肉瘤的发病机制
染色体研究揭示滑膜肉瘤的产生是因为X染色体和18号染色体相互易位,而且这种易位在其他类型肉瘤或癌发病机制中尚未发现,易位导致Xp11.2处的SSX1基因(或SSX2基因)与18号染色体中的SYT基因融合,形成融合基因SYT-SSX[7],促进肿瘤的发生。因而,检测SYT-SSX被认为是诊断滑膜肉瘤的金标准[11]。研究表明[12-13],抑制SYT-SSX的表达可导致滑膜肉瘤细胞的存活率下降,使用SYT-SSX siRNA处理肿瘤细胞后,肿瘤细胞普遍停滞在G0/G1期。此外,滑膜肉瘤无特异性免疫标志物,通常可表达AE1/AE3、EMA、CK、CD99、Calponin、Vimentin、Bcl-2[14]、cyclinD1[15-16]、S-100蛋白、Ki-67等,其中CK、EMA、Vimentin是临床病理学最常用的免疫标志物,这些标志物的检测有利于滑膜肉瘤的诊断。
2.2 头颈部滑膜肉瘤的临床表现
头颈部滑膜肉瘤的临床症状主要取决于肿瘤所在位置,包括疼痛、吞咽困难、声音嘶哑、面部畸形等,发生于鼻腔鼻窦的滑膜肉瘤可导致鼻塞、脓血涕、鼻出血、嗅觉减退、溢泪、眼球活动受限或视力障碍、颅面部畸形等[17],部分鼻腔滑膜肉瘤查体可表现为淡红肉色或粉红色、包膜完整、孤立有根蒂等良性外观,临床极易误诊,故需与以下疾病鉴别:(1)慢性鼻-鼻窦炎伴鼻息肉:临床以鼻塞、脓涕伴头昏痛为主要症状,查体可见鼻腔荔枝肉状半透明新生物,CT平扫表现为鼻腔软组织密度影;(2)鼻腔血管瘤:主要症状为鼻塞、鼻出血,鼻中隔中前份好发,也可见于中下鼻甲,CT平扫呈近似肌肉的软组织密度影,增强扫描明显强化;(3)鼻咽纤维血管瘤:好发于青少年男性,常位于鼻咽顶后壁,具有局部侵袭性,主要侵犯翼腭窝。CT增强扫描肿瘤呈明显均匀强化;(4)神经鞘瘤:患者一般无自觉症状,CT表现为密度稍低且不均匀的椭圆形肿块,沿神经长轴生长,常有肿瘤低密度区伴高密度改变这一特征,有助于诊断;(5)内翻乳头状瘤:中老年男性好发,常起源于鼻腔外侧壁,外观呈灰白色,但血供丰富,主要导致鼻腔堵塞症状和脓血涕等,手术易出血易复发,肿瘤经筛板向颅内侵犯或经窦口-鼻道复合体侵犯筛窦、上颌窦等,CT平扫肿瘤密度近似肌肉,内部可见钙化或残留骨,增强扫描呈均匀强化。本例患者临床症状加重时出现右侧鼻腔持续性鼻塞伴脓涕、嗅觉减退、无法通气,同时伴间歇性头昏痛,电子鼻咽喉镜检查提示肿物呈良性外观,鼻窦CT亦报告右侧鼻腔软组织密度影肿物,边缘光滑,境界清楚,考虑良性。据此判断,单从临床表现及肿瘤外观、CT检查显示,鼻腔滑膜肉瘤易于误诊,应谨慎小心。
2.3 头颈部滑膜肉瘤的影像学特点
Diekhoff等[18]报道软组织肉瘤缺乏特异性影像特征,部分鼻腔滑膜肉瘤CT平扫呈现密度均匀、境界清楚且周围骨质并无虫蚀样改变的良性特征[19-20],因此临床容易误诊为良性肿瘤,但CT增强后可见肿瘤呈明显的不均质强化。约30%的滑膜肉瘤病灶内可见点状或长条状钙化,且多位于病灶的周边,他们将滑膜肉瘤的这一影像特征称为“外周钙化”,这将有利于从影像学角度区分滑膜肉瘤与其他软组织肉瘤。MRI在软组织成像检查方面优于CT,在T1WI中,滑膜肉瘤以等信号为主,表现为均质或非均质肿块密度影,与骨骼肌类似;而在T2WI中,滑膜肉瘤表现为高信号为主的混杂信号,增强后呈不均质异常强化影,其中,含铁血黄素沉着及钙化区呈低信号,肿瘤组织稍高信号,而坏死液化囊性变区显示为更高信号,这一现象被称作“三重信号征”,30%~40%的患者中出现。本例患者CT检查报告良性,而MRI检查的影像学特征却倾向考虑恶性,为后来的手术方案制定和风险告知提供了重要材料。因此,我们建议鼻腔软组织占位优选MRI及其序列检查。
2.4 头颈部滑膜肉瘤的治疗
头颈部滑膜肉瘤的治疗原则是早诊断、早治疗。单纯手术切除仅能针对肿瘤暴露条件良好且能保证足够安全边界的病例,安全界至少应在2 cm以上。但是,由于鼻腔解剖间隙狭窄、血管神经丰富、毗邻结构复杂,对于绝大多数鼻腔滑膜肉瘤而言,很难做到手术完全切除,因此需要术后补充放疗,研究表明[10,21-22]术后放疗能够进一步降低局部复发率和提高患者生存率,故手术扩大切除联合术后放疗已成为头颈部滑膜肉瘤治疗之共识。由于头颈部滑膜肉瘤的颈部淋巴结转移极为少见,因此,除非有颈部阳性淋巴结证据,否则不建议行预防性颈清扫。本例患者术中发现肿瘤有根蒂,位于右侧中鼻甲的内侧嗅区面,弥漫广基,术中将中鼻甲整块切除,足够保证安全界,因此并未建议患者术后补充放疗,而且随访至今,未见肿瘤复发。
2.5 头颈部滑膜肉瘤的预后
与发生于四肢大关节附近的滑膜肉瘤相比较,鼻腔鼻窦滑膜肉瘤解剖位置隐匿、间隙狭窄,早期良性外观的迷惑效应,临床确诊时多属中晚期,肿瘤恶性程度更高,再加上单纯手术很难完全切除而导致肿瘤组织不同程度的残余,因此其局部复发和远处转移率高,预后差。对于有血管癌栓、骨质破坏者、肿瘤最大径>5 cm者[21],预后更差。季彤等[23]研究发现头颈部滑膜肉瘤3年生存率仅为50%,而Barosa等[24]报告其5年生存率亦不足43.5%。由于头颈部滑膜肉瘤远处转移主要表现为血行转移,且多转移至肺部[25],因此,胸部检查应列入常规或复查,必要时行PET/CT检查,有研究显示对于PET/CT检查SUV>4.35的滑膜肉瘤患者预后差。总之,影响头颈部滑膜肉瘤预后的因素较多,尚需大宗病例进一步研究。

