颈前路经椎间隙后缘截骨治疗退变性僵硬型颈椎后凸畸形
崔 维 王 磊 麻 松 刘宝戈
(首都医科大学附属北京天坛医院骨科, 北京 100070)
颈椎退变性疾病患病率为 3.2%~15.4%,退变严重者可导致颈椎后凸畸形。除颈椎退变性疾病的一般症状外,退变性颈椎后凸畸形还会导致颈椎活动受限进而影响人体功能,增加致瘫风险,严重影响生活质量[1-3]。传统前路颈椎间盘切除融合术(anterior cervical discectomy and fusion,ACDF)及前路颈椎椎体次全切除融合术(anterior cervical corpectomy and fusion,ACCF)治疗退变性僵硬型颈椎后凸畸形存在畸形纠正能力差、骨量丢失等问题[4-5]。其他传统颈椎截骨方式存在骨量丢失、手术时间延长、出血量增加、神经损伤风险高等问题[6-8]。首都医科大学附属北京天坛医院骨科利用颈前路经椎间隙后缘截骨(anterior trans-intervertebral osteotomy,ATIVO)技术治疗退变性僵硬型颈椎后凸畸形取得满意疗效。回顾性分析 2012年至2016年共47例因退变性僵硬型颈椎后凸畸形采用颈前路经椎间隙后缘截骨技术进行畸形矫形的病例,并观察总结截骨方法、临床疗效及治疗策略。
1 对象与方法
1.1 研究对象
选取首都医科大学附属北京天坛医院骨科2012年至2016年共47例因退变性僵硬型颈椎后凸畸形采用颈前路经椎间隙后缘截骨技术进行畸形矫形的病例。退变性僵硬型颈椎后凸畸形定义为由于退变原因导致C2-C7 Cobb角大于10°,动力位X线后凸角度恢复小于30%[9-10]。其中男性29例,女性18例,年龄38~73岁。共83节段进行颈前路经椎间隙后缘截骨(C3/4 16例;C4/5 24例;C5/6 25例;C6/7 16例;C7/T1 2例)。单节段17例,双节段24例(跳跃节段6例),3节段6例。
纳入标准:①退变性僵硬型颈椎后凸畸形 ;②颈椎CT证实无后方结构骨性融合 ;③因颈椎退变及后凸畸形导致神经功能受损 ;④保守治疗6个月无效。
排除标准:①非退变因素导致的颈椎后凸畸形 ;②连续型后纵韧带骨化 ;③严重骨代谢疾病(骨质疏松、弥漫性特发性骨肥厚症病等) ;④全身性疾病导致无法耐受手术。
1.2 手术方法
颈前路横切口Smith-Robinson入路显露椎体前方。安放Casper牵开器,切除椎间盘及后纵韧带,松解两侧钩椎关节。在脊柱显微镜下使用Kerrison咬骨钳及骨动力系统经椎间隙进行椎体后缘截骨,截骨面包括整个椎体后缘,截骨角度约10°~15°,至少保留前2/3终板(图1)。截骨完成后使用椎间撑开器、带角度椎间融合器、调整颈下软枕及改变颈后伸角度等综合方式进行后凸畸形矫形。融合方式采用填充人工骨颗粒的椎间融合器,固定方式采用自锁式椎间融合器或前路钛板。应用皮节体感诱发电位(dermatomal somatosensory evoked potential, DSEP)、运动诱发电位(motor evoked potential,MEP)、自由肌电(free-run electromyography)进行联合脊髓功能监测。
术后常规放置引流管,24~48 h拔除引流,术后第一天患者即可佩戴颈托保护下床活动。
1.3 手术疗效评估和影像学评估
记录手术时间、出血量、术后合并症。
临床疗效评价使用疼痛视觉模拟评分(Visual Analogue Score,VAS),颈椎功能障碍指数(Neck Disability Index,NDI),日本骨科协会改良颈椎评分(modified Japanese Orthopaedic Association Score, mJOA)分别在术前、术后 6、12个月及末次随访时进行评价。VAS采用0~10分法,0分为无疼痛,10分为极度疼痛; NDI采用10项50分法进行统计,最终得分=得分数/50×100%。

图1 颈前路经椎间隙后缘截骨技术示意图Fig.1 Demonstration of anterior trans-intervertebral osteotomy
术前、术后6个月及末次随访通过站立颈椎侧位X线、颈椎动力位X-ray、颈椎CT进行影像学评估,测量颈椎前凸角(C2-C7 Cobb angle)、颈椎矢状面垂直轴(cervical sagittal vertical axis, cSVA)及截骨面角度及范围[11-12]。并评价手术节段融合情况及内固定情况。
1.4 统计学方法
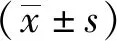
2 结果
47例患者均获得最少一年随访,平均随访时间20个月(12个月至5年)。平均手术时间109 min(55~140 min)、出血量46 mL(25~110 mL)。术后3例患者出现肩部疼痛,5例患者出现一过性C5神经根麻痹症状,给予患者营养神经、脱水、高压氧治疗后,症状最迟于术后3个月恢复。围术期无椎动脉损伤、脑脊液漏、食道损伤、吞咽困难、脊髓功能受损、感染病例。
末次随访时颈痛VAS、NDI、mJOA分别由术前7.2±1.5、64.5±17.4、10.5±0.9改善至2.6±1.7、34.8±21.6、14.5±1.3,差异有统计学意义(P<0.01)。
末次随访时影像学显示无内固定松动,无融合器移位/下沉。动力位X线、CT显示截骨节段均获融合。站立侧位X线测量C2-C7 Cobb角由13.6°±5.1°改变为-7.4°±3.6°(P<0.01);截骨节段矫形能力7.4°(5.3°-9.6°)/节段;C2-C7 cSVA由(55.7±13.8)mm改变为(31.4±8.2)mm(P<0.05),差异有统计学意义,详见表1,图2。
3 讨论
退变性颈椎后凸畸形是退变性颈椎疾患(degenerative cervical disorders)进一步发展而出现的一类疾病,患者除后凸畸形外,还伴有轴性颈痛、颈脊髓或神经根功能损害[1-3]。研究[13-14]显示,颈椎后凸畸形时脊髓张力增高,颈部后方肌肉耗能增加[15],导致严重的神经功能损害及顽固颈痛,因此在日常诊疗中应重视颈椎后凸畸形,手术治疗时应将后凸畸形矫形,纠正颈椎矢状位力线与脊髓神经根减压同等重视。
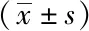
表1 术前和末次随访功能及影像评估Tab.1 pre-operation and last follow-up evaluation

图2 典型病例Fig.2 Typical case
A-C: lateral view(A), extension(B) and flexion(C) X-ray images demonstrate rigid degenerative cervical kyphosis;D,E: sagittal reconstruction CT image(D) and T2WI MR image(E) demonstrate compression of spinal cord;F,G: intro-operation images of cervical osteotomy(G) by using microscope(F);H,I: post-operation CT(H) and X-ray(I) images indicate deformity correction by ATIVO and rebuilding cervical lordosis and sagittal alignment;ATIVO:anterior trans-intervertebral osteotomy.
颈椎后凸畸形的矫正要达到以下目的[16]:①重建下颈椎正常的前凸角度,即大约为15°; ②改善局部矢状位畸形,使C2-C7 SVA<40 mm; ③使T1 slope接近正常(22°~32°)。影响手术计划的重要因素包括[4]:①出现神经受压和相应的神经症状;②畸形是否柔软;③前柱或后柱出现的僵硬;④畸形的部位;⑤以往的手术;⑥其他节段出现的退变表现;⑦一般状态及伴随的疾病。
对于非僵硬性退变性颈椎后凸畸形,可以通过颈前路多节段椎间减压松解达到纠正后凸畸形目的。当僵硬型畸形伴前方结构严重退变时,需通过前方截骨达到畸形矫正作用。有研究[17]显示,通过前路多节段截骨,间盘切除间隙减压和植骨块植入在矫正颈椎畸形,维持矢状位力线上比椎体次全切除长节段植骨块植入有优势。但是传统颈椎前路截骨方式存在骨量丢失多,易造成脊髓神经根神经功能损害,易损伤椎动脉,低级截骨矫形能力差等缺点。
针对部分节段性后凸畸形患者,脊髓压迫主要来自前方椎间盘突出及椎间隙上下椎体后缘骨质或者部分骨化后纵韧带,天坛医院骨科提出ATIVO术式。ATIVO与传统的ACDF及单纯骨赘切除手术目的不同。首先ATIVO可作为颈椎二级截骨手术应用,利用ACDF的入路即利用椎间隙为通道进行椎体后缘截骨,为保证术中脊髓安全,待椎间隙减压完成、脊髓暴露后,以合适的角度及方向进入椎体后缘,截骨范围包括椎体后缘截骨点上或下10°~15°之内骨质,即保证减压彻底又保证不截除过多的骨性结构,确保融合器(通常采用cage)有足够融合界面,此时截骨界线前的椎间隙撑开呈开书状(open book),截骨界线后呈闭合合书状态(close book),解除脊髓压迫且避免闭合椎间隙后方造成潜在脊髓继发压迫,恢复颈椎前凸力线。
颈椎截骨术式众多[18],具体手术方案也根据病情而定,因此,不同报道对颈椎截骨合并症的研究及发生率也不完全一致。有文献[6-7]显示,颈椎后凸畸形手术后病死率为3.1%~6.7%,合并症发生率为3.1%~44.4%,其中神经损伤发生率约13.5%,吞咽困难11.5%,C5神经根麻痹8.4%,感染6.4%。
ATIVO术式在手术时间及出血量与传统ACDF术式相比无明显差别,无严重合并症发生。术后合并症中发生率最高的为C5神经根麻痹,这与各类文献[6,7,19]报道的颈椎截骨各类合并症发生率相一致。颈椎截骨术后神经损伤合并症的发生率大约为23%。C5神经根麻痹是常见术后神经症状之一,不只发生于后路手术,前路手术中也并不少见。C5神经根麻痹为三角肌或肱二头肌瘫痪,且不伴有其他脊髓压迫体征,多为不对称性,常发生于术后1周内。治疗以保守治疗、物理治疗为主。根据本组经验,出现C5神经根麻痹后立即开始高压氧治疗,对C5神经根功能恢复有较大帮助[19]。
ATVIO术式减压范围较传统ACDF手术明显扩大,并解决ACDF手术仅针对椎间隙减压进而松解不足与矫形程度欠充分的缺点,同时避免ACCF、高级截骨手术或后路手术的较大创伤及骨量丢失。术中使用脊柱显微镜技术及电生理监测,可有效提高手术安全性[20-22]。
ATVIO技术矫形能力高、创伤小、安全性高,一般情况恢复快,早期拔除引流管,快速进入康复阶段,对患者心理健康损伤小。末次随访时患者颈痛VAS、NDI、mJOA改善明显,畸形矫形及矢状位力线纠正满意,矫形度数丢失小,表明该截骨技术治疗效果满意。
本研究的不足之处在于回顾性单中心研究,证据等级较低,且未进行队列研究。由于颈椎畸形及颈椎截骨矫形在脊柱外科领域属于疑难病例及高难技术,诊疗工作难以推广开展,在今后的临床工作及科研中争取开展多中心队列研究,对于不同的颈椎截骨术式及颈椎畸形矫形策略进行深入研究。
采用颈前路经椎间隙后缘截骨技术治疗退变性僵硬性后凸畸形可获得良好的疗效,可显著纠正颈椎后凸畸形,纠正整体颈椎曲度,并阻止颈椎向前的矢状位失平衡趋势。该截骨技术骨量损失小,不影响椎间融合率,可多节段联合应用提高矫形效果。适用于由椎间盘、钩椎关节等原因导致的颈椎僵硬性后凸畸形。

