肝硬化门静脉高压患者脾切除贲门周围血管离断术后心脏血流动力参数变化情况
李亚东 张红霞 赵颜斌 张辉
门静脉高压症指门静脉血运受阻、压力增高,85%~95%由肝硬化引起,形成肝硬化门静脉高压症[1]。脾切除贲门周围血管离断术是治疗肝硬化门静脉高压症的常用术式,受到临床认可,其对患者门静脉系统血液动力学的影响已有较多报道[2]。研究发现[3],肝炎患者发生肝硬化后多出现高动力循环状态,表现为心输出量增大、外周血管阻力减小。但目前关于脾切除贲门周围血管离断术后肝炎患者心脏血流动力参数变化的研究鲜有报道。本研究以45例行脾切除贲门周围血管离断术的肝硬化门静脉高压患者为对象,分析其手术前后的心脏血流动力参数变化,现报道如下。
资料与方法
一、研究对象
行脾切除贲门周围血管离断术的肝硬化门静脉高压患者45例纳入手术组,进行前瞻性研究,获医院理论委员会批准。男25例,女17例;年龄28~58岁,平均(38.69±7.58)岁;体质指数19~24 kg/m2,平均(22.01±1.16) kg/m2。
入选标准:(1)肝硬化诊断符合《病毒性肝炎防治方案》[4]标准;(2)食管胃底静脉曲张诊断符合《食管胃底静脉曲张内镜下诊断和治疗规范试行方案》[5]标准,胃镜红色征阳性;(3)术前CT检查证实脾外缘最大截面高于5个肋单元;(4)入组前有至少2次食管胃底静脉出血病史;(5)肝功能Child-Pugh分级A、B级;(6)年龄20~60岁;(7)患者知情同意。
排除标准:(1)进行性出血者;(2)伴心、脑、肺、肾等器官疾病者;(3)综合情况差、手术风险较大者;(4)入组前1个月内应用过可能影响血流动力的药物;(5)有门体断流或分流术病史者;(6)伴血液、免疫系统疾病者;(7)伴门静脉血栓者。
另以45例健康体检者作为对照组,男22例、女23例;年龄25~55岁,平均(36.48±8.62)岁;体质指数19~23 kg/m2,平均(21.65±1.01)kg/m2。
手术组与对照组性别(χ2= 0.955,P=0.328)、年龄(t=1.292,P=0.200)、体质指数(t=1.570,P=0.120)的差异无统计学意义,具有可比性。
二、方法
全部手术组病例均行脾切除贲门周围血管离断术:于左肋缘下作切口切除肿大脾脏,离断食管下段至少6 cm及上半胃浆膜层全部血供,如胃冠状静脉、胃短静脉、左膈下静脉等,包括与上述血供静脉伴行的同名动脉以及迷走神经干。用细线间断缝合胃大小弯前后壁浆膜,使其浆膜化。术后予护肝、抑酸、抗感染、降低门静脉压力等相关治疗。
三、观察指标
心脏血流动力学:对照组进行1次心脏血流动力学检测,手术组于术前1 d、术后1个月各检测1次。于清晨空腹并平卧1 h后采用无创性心脏血流动力检测仪测定心率、每搏指数、平均动脉压、外周循环阻力、左心作功。
四、统计学方法
结 果
一、对照组与手术组术前心脏血流动力参数的比较
手术组术前心率、外周循环阻力显著高于对照组,每搏指数、平均动脉压、左心作功显著低于对照组(P<0.05,见表1)。
二、手术组手术前后心脏血流动力参数的变化
手术组术后平均动脉压较术前无明显变化(P>0.05),心率与外周循环阻力均较术前显著减小,每搏指数、左心作功较术前显著增大(P<0.05,见表2)。

表1 对照组与手术组术前心脏血流动力参数的比较
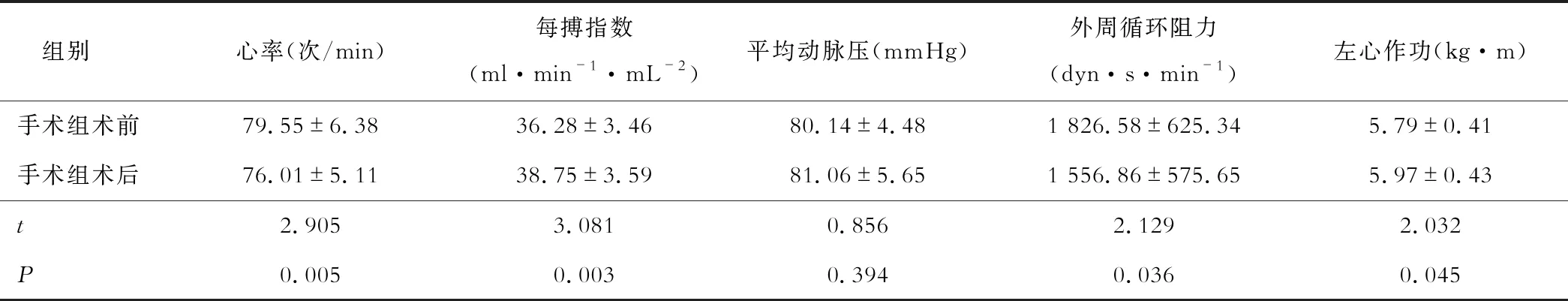
表2 手术组手术前后心脏血流动力参数的变化
讨 论
国外研究认为[6],肝硬化患者体循环多处于高动力循环状态,即“高排低阻”。但本研究中采用无创性心脏血流动力学检测仪的测定结果显示,与对照组相比,手术组术前心率、外周循环阻力相对更高,每搏指数、平均动脉压、左心作功则相对更低,呈“高阻低排”的特点,与上述研究结论相悖。这一差异考虑与国外、国内患者出现肝硬化的原因不同有关。国外患者多因饮酒过度而形成肝硬化,国内患者则多由病毒性肝炎引起,本研究中入组的45例患者均为肝炎所致肝硬化,是造成体循环血液动力学差异的主要原因。
手术组手术前后的对比结果发现,脾切除贲门周围血管离断术后患者每搏指数、左心作功增加,心率与外周循环阻力减小,考虑与脾切除贲门周围血管离断术离断了贲门周围冠状静脉及食管旁静脉,阻断了门-奇静脉分流,提高了门脉压力,使更多门静脉血流入肝脏,大量门静脉血流中大分子活性物质被肝脏代谢灭活,体循环中血管活性大分子相应减少有关。也有学者认为[7],肝硬化患者多存在潜在心肌损害,静息状态时无明显表现。脾切除贲门周围血管离断术肝脏对血管活性物质的灭活增加,为心肌β受体功能的恢复创造了有利条件,也可在一定程度上减轻心肌受到心肌抑制因子的损害,且脾脏的切除减轻了心脏负荷,均可使体循环更趋于正常生理。心率的下降与每搏功的增加延长了舒张期时间,可使心肌获得更多休息时间,在一定程度上延缓了肝硬化性心肌病进展。有专家指出[8],部分患者脾切除贲门周围血管离断术后形成门静脉血栓,术后心率加快,每搏功降低,考虑与门静脉主干血栓时流入肝内血流占门静脉血流总量的比例减少,更多血流由其他分支进入体循环有关,可能会造成心血管功能恶化,需重视术后门静脉血栓,积极予以溶栓治疗。

