不同入路方式全髋关节置换术的疗效及安全性比较
刘卓男,林佩达
(舟山市普陀区人民医院 骨科,浙江 舟山316100)
全髋关节置换术(total hip arthroplasty,THA)是治疗髋关节疾病及股骨颈骨折的重要术式,其临床疗效已被认可。目前,侧后方入路是THA最常见的入路方式,具有入路易掌握、显露充分等优点,但其创伤大、恢复时间长[1]。近年来,前方入路THA因具有创伤小、恢复快等特点而逐渐受到关注和重视[2]。本研究分别给予THA患者侧后方、前方入路方式治疗,比较二者疗效及安全性,为临床选择合适的手术入路提供依据。
1 资料与方法
1.1 一般资料 选取2012年6月—2017年6月本院由同一组医务人员行初次THA治疗的患者120例,经临床症状、影像学等、实验室检查均具有严重性髋关节疾病且符合THA的适应症[1],患者年龄>40岁,均无精神病病史,排除有髋部神经肌肉疾病、其他部位骨折等疾病或有THA禁忌症者。本研究经伦理委员会审批通过,所有患者知情同意。将120例患者依据随机数字表法分为前方组和侧后组,各60例,侧后组:年龄44~80岁,体质量指数17.63~29.19 kg/m2;前方组:年龄46~80岁,体质量指数17.57~29.08 kg/m2;两组一般资料比较差异无统计学意义(P>0.05),见表1。

表1 两组一般资料比较
1.2 治疗 两组均取健侧卧位、腰硬联合麻醉、Zimmer 公司全髋关节生物型假体及相关器械。前方组给予前方入路THA治疗:于髂前上棘外侧两横指、再沿远端平行股骨干长轴两横指处切开皮肤长7~8 cm,沿阔筋膜张肌与臀中肌间隙进入、显露髋关节囊前方、切开髋关节囊后,常规安放假体。侧后组给予侧后方入路THA治疗:Kidney支撑架在耻骨和骶骨处支撑骨盆、保护骨性突起,经大转子后1/3 处平行于患侧下肢纵轴切开皮肤、沿股外侧轴延伸至臀大肌、显露大转子、切断近端1/3股方肌及距大转1 cm处各外旋肌腱、切开后方关节囊后,常规安放假体。两组术毕常规止血、缝合、引流、抗凝、预防感染等处理,术后当日常规指导屈髋及直腿抬高锻炼、术后3 d摄X线片及助行器下部分负重功能锻炼、术后3~4周拄单拐行走,术后5~6周后完全负重功能锻炼,期间切忌过度锻炼,术后3、6、12个月定期随访,摄X线片。
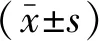
2 结果
2.1 手术情况 前方组手术时间明显高于侧后组,前方组切口长度、术中出血量、下床时间、住院时间明显低于侧后组,差异有统计学意义(P<0.05),见表2。

表2 两组手术情况比较
2.2 并发症发生情况 两组均无假体松动、髋关节脱位等严重并发症。前方组并发症发生率明显低于侧后组,差异有统计学意义(P<0.05),见表3。

表3 两组并发症发生情况比较[n(%)]
2.3 两组髋关节功能比较 两组术前HHS评分比较,差异无统计学意义(P>0.05);两组术后3 d及3、6、12个月HHS评分显著高于术前,前方组术后3 d及术后3、6个月HHS评分显著高于侧后组,差异有统计学意义(P<0.05),两组术后12个月HHS评分比较,差异无统计学意义(P>0.05),见表4及图1、图2。

表4 手术前后两组HHS评分比较(分)
注:a与本组术前比较,P<0.05。

图1 女,71岁,左侧股骨头坏死,前方入路THA治疗,术前(A)、术后3d(B)、术后12个月(C)X线片

图2 男,74岁,右侧髋关节骨性关节炎,侧后方入路THA治疗,术前(A)、术后3d(B)、术后12个月(C)X线片
3 讨论
THA是临床上常用的骨科大型术式,通过置换人工关节假体,可有效协助建立和恢复关节结构及功能,已成为股骨骨折、髋关节炎、股骨头坏死等严重骨病成功、成熟、标准的治疗技术[4]。THA的传统入路为侧后方,可有效显露髋关节内情况而使术中可直观地进行相关手术操作,但其切口大、创伤大,且需破坏后侧关节囊及过多剥离臀大肌,易导致创伤性并发症及造成关节脱位[5]。而前方入路是近年来发展起来的微创入路,其基于自然解剖间隙,可有效减少THA术中对髋关节周围肌肉组织的损伤,具有损伤小、疼痛反应轻、术后功能恢复快和脱位率低等优点[6]。
本研究结果显示,前方组切口长度、术中出血量、下床时间、住院时间、并发症发生率明显低于侧后组,前方组术后3 d及术后3、6个月HHS评分明显高于侧后组,因此笔者认为与前方入路比较,侧后方入路THA可有效减少患者手术创伤及并发症,更有利于患者早期髋关节功能恢复。分析原因可能是由于前方入路中,其直接入路会直接对患者髋关节及其周围组织造成了较大的创伤,导致了神经损伤、切口感染、褥疮等并发症的发生,不利于患者的术后康复和早期功能锻炼,从而影响了髋关节功能的恢复。而本研究的侧后方入路中,可能由于其通过自然解剖间隙进入股三角到达术区,能够减少直接入路对患者髋关节及其周围组织的创伤,且以阔筋膜张肌为标志、深筋膜切口在阔筋膜张肌内侧部分,能够更容易向外进入阔筋膜张肌与臀中肌间隙及向内进入股三角,从而进一步手术创伤,有助于保护了髋关节及其解剖、血运、神经的稳定性、完整性,并减少了神经损伤、切口感染、褥疮等并发症的发生,为患者术后身体康复提供了良好的条件,使患者早期能够有效恢复髋关节功能。同时,本研究显示两组术后12个月HHS评分比较无统计学差异,这可能是由于两种入路THA均能有效协助患者建立和恢复关节结构及功能,且随着患者身体和置换处与假体愈合,从而均能够恢复患者的髋关节功能。但本研究中,前方组手术时间明显高于侧后组,可能与前方入路手术操作较为复杂、术者对术式不熟练等有关。笔者总结在THA入路选择中,应严格控制手术适应症,如体重过大、有髋关节严重创伤或发育不良或手术史者,应放弃前方入路而选择可直接显露髋关节、直观手术操作的侧后方;而前方入路THA具有一定的学习曲线,需术者长期实践,但随着手术病例的增多、过了学习曲线阶段后,其优势应可以得到体现;最后还应做好患者术后功能锻炼指导,以保证治疗效果。
综上所述,研究认为与前方入路比较,侧后方入路THA可有效减少患者手术创伤及并发症,更有利于患者早期髋关节功能恢复,值得临床作进一步推广。

