重症射血分数中间值心力衰竭患者死亡情况及其影响因素
韩蒙蒙,王华,王欣,徐晓蓉,侯东燕,刘佳梅,张涓,陈牧雷,党彩静,徐琳,赵文淑,张麟
2016 年欧洲心脏病学会(ESC)《急慢性心力衰竭诊断与治疗》指南[1]正式提出射血分数中间值心力衰竭(HFmrEF)作为心力衰竭中一个新的类型。以往研究常将这部分患者归类于射血分数保留的心力衰竭(HFpEF)。2013 年美国心脏病学基金会(ACCF)/美国心脏协会(AHA)《心力衰竭管理指南》将这部分患者定义为临界HFpEF[2]。HFmrEF 病理生理机制和预后情况有别于射血分数降低的心力衰竭(HFrEF)和HFpEF,需要进一步研究。目前有关HFrEF 和HFpEF 研究较多,而对于HFmrEF 研究较少,关于重症HFmrEF 研究更是少见报道。本研究通过对NYHA 心功能分级Ⅲ~Ⅳ级的重症HFmrEF患者死亡情况以及影响因素进行分析,为改善预后提供依据。
1 资料与方法
1.1 研究对象
连 续 入 选2011 年1 月 至2016 年12 月 于我院心内科住院的≥18 岁重症HFmrEF 患者共113 例。其中重症HFmrEF 定义为NYHA 心功能分级Ⅲ~Ⅳ级、心力衰竭症状重、合并多种疾病、N 末端B 型利钠肽原(NT-proBNP)明显升高。HFmrEF 诊断符合2016 年ESC《急慢性心力衰竭诊断与治疗》指南[1]:(1)心力衰竭的症状体征;(2)左心室射血分数(LVEF)40%~49%;(3)利钠肽水平升高[B 型利钠肽(BNP)>35 pg/ml 和(或)NT-proBNP>125 pg /ml];(4)左心室质量指数(LVMI)增加(男性≥115 g/m2,女性≥95 g/m2)。排除标准:(1)急性心肌梗死、心原性休克;(2)伴有其他严重影响预后的疾病,如癌症等;(3)妊娠期或哺乳期女性。
1.2 研究方法
收集患者入院时的临床资料作为基线资料,包括性别、年龄、病史等一般资料,血红蛋白、NT-proBNP、肌酐等生化指标, LVEF 及患者住院时用药情况。于2018 年5~6 月通过电话或门诊进行随访,随访内容包括患者一般状况、用药情况,并记录发生全因死亡原因及时间。同时将所有患者根据生存情况分为死亡组(n=52)和生存组(n=59)。
1.3 统计学分析方法
所有数据采用IBM SPSS 22.0 软件分析。符合正态分布的计量资料采用均数±标准差表示,组间比较采用独立样本t 检验;不符合正态分布的计量资料用中位数(P25,P75)表示,组间比较计采用Mann-Whitney 检验;计数资料以例数和百分数表示,组间比较采用χ2检验。采用Cox 回归对影响患者死亡的单因素和多因素进行分析。绘制ROC 曲线并计算AUC,评估影响因素预测患者发生死亡的准确性。以P<0.05 为差异有统计学意义。
2 结果
2.1 两组患者基线资料比较(表1)
失访2 例,最终纳入111 例重症HFmrEF 患者,平均年龄(65±14)岁,男性76 例。NYHA 心功能分级Ⅲ级59 例、Ⅳ级52 例;平均LVEF 为(44±3)%;NT-proBNP 中 位 数4 314(2 123,9 310)pg/ml。中位随访41 个月期间,死亡率46.8%(52/111)。死亡组(n=52)与生存组(n=59)相比,年龄更大,冠心病、心肌梗死史、糖尿病、既往心力衰竭病史比例更高,血红蛋白、估算肾小球滤过率(eGFR)更低,NT-proBNP、血肌酐水平更高,服用血管紧张素转换酶抑制剂/血管紧张素Ⅱ受体拮抗剂(ACEI/ARB)患者比例更低,差异均有统计学意义(P 均<0.05)。
2.2 影响重症射血分数中间值心力衰竭患者死亡的Cox 单因素和多因素分析(表2)
Cox 回归单因素分析显示,年龄、冠心病、心肌梗死病史、糖尿病、既往心力衰竭病史、血红蛋白、eGFR、NT-proBNP、未服用ACEI/ARB 药物是影响患者死亡的因素。进一步通过 ROC 曲线分析,连续型变量临界值分别为年龄>65 岁、血红蛋 白<120 g/L、eGFR<60 ml/(min·1.73m2)、NTproBNP>3 400 pg/ml。
多因素分析显示,冠心病(HR=2.74,95%CI:1.36~5.50)、糖尿病(HR=1.84,95%CI:1.02~3.30)、既往心力衰竭病史(HR=2.28,95%CI:1.28~4.05)、NT-proBNP>3 400 pg/ml(HR=3.56,95%CI:1.84~6.89)、未服用ACEI/ARB(HR=2.18,95%CI:1.25~3.78)是影响患者全因死亡的独立影响因素。影响HFmrEF 患者全因死亡因素的ROC 曲线AUC 为0.876(95%CI:0.812~0.941,P<0.001),提示这些因素共同作用可以较好地预测患者全因死亡发生情况(图1)。

表1 两组患者基线资料比较[例(%)]
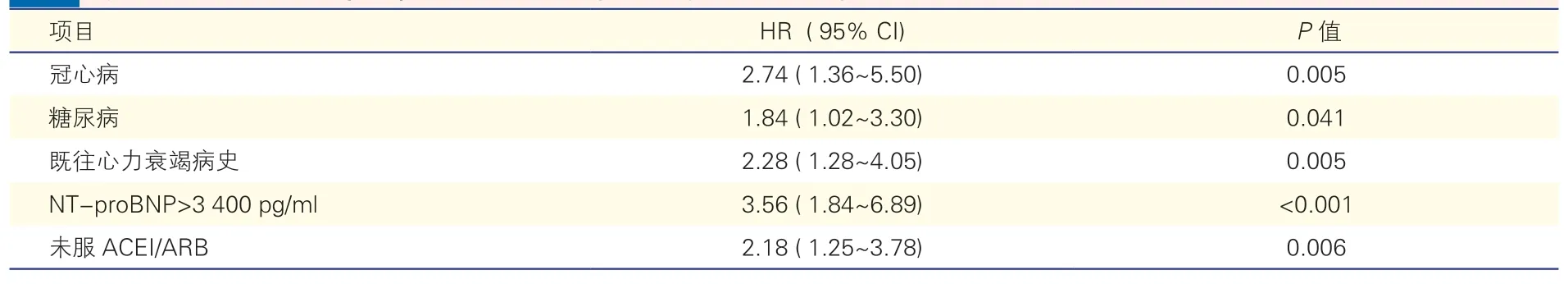
表2 影响重症射血分数中间值心力衰竭患者死亡的Cox 多因素分析
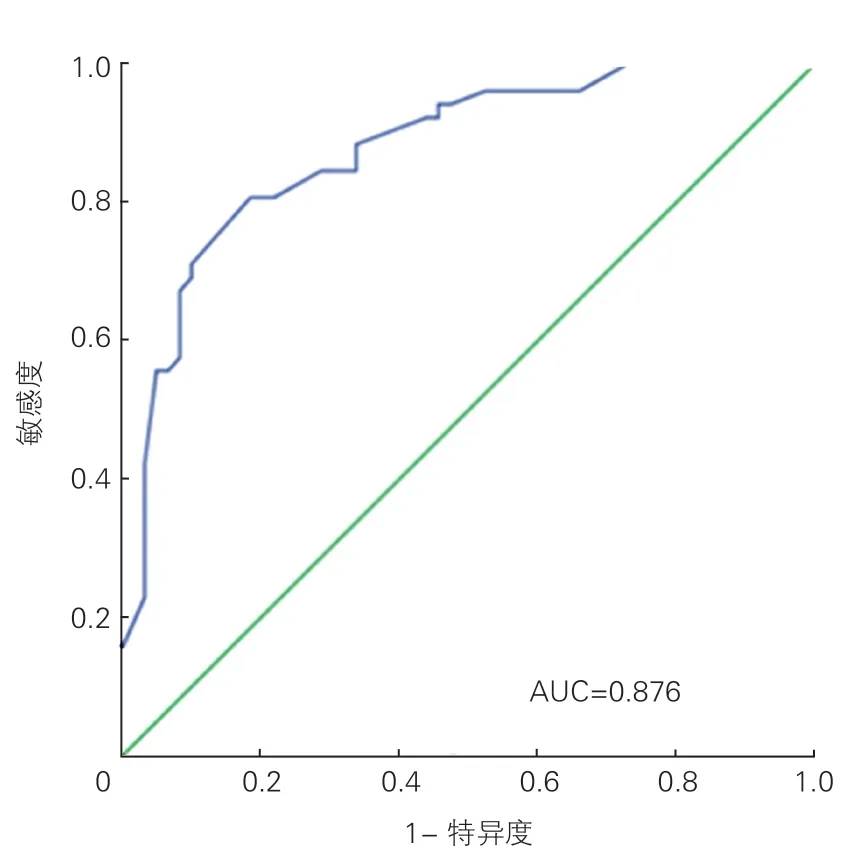
图1 111 例 HFmrEF 患者全因死亡影响因素ROC 曲线
3 讨论
大量心力衰竭研究集中在HFrEF 和HFpEF,且这两类心力衰竭患者预后相当,而有关HFmrEF患者死亡情况研究较少。由于人群构成、随访时间及终点事件判定不同,HFmrEF 患者预后情况研究结论不一致[3-4]。Pascual-Figal 等[3]研究发现HFmrEF 患者随访41 个月全因死亡率为27.8%。Farré 等[4]对HFmrEF 患者平均随访44 个月全因死亡率43.8%。本研究111例HFmrEF患者随访41个月,死亡率46.8%。本研究纳入的均为NYHA 心功能分级III~IV 重症患者,这些患者心力衰竭症状重、合并多种疾病、NT-proBNP 明显升高,其预后差,与HFrEF 患者相似。
既往研究[4-13]显示,影响HFmrEF 患者预后的因素包括年龄、心率、NYHA 心功能分级III/IV 级、冠心病、糖尿病、肾功能不全、既往因心力衰竭住院史、NT-proBNP、是否服用ACEI、β 受体阻滞剂、利尿剂等药物。本研究多因素分析发现冠心病、糖尿病、既往心力衰竭病史、NT-proBNP>3 400 pg/ml、未服用ACEI/ARB 是影响重症HFmrEF 患者发生全因死亡的因素,与文献报道一致。
年龄是很多疾病独立预后危险因素,本研究单因素分析中年龄是患者预后影响因素,且通过ROC曲线分析临界值为65 岁,但死亡组患者平均年龄70 岁明显高于65 岁,因此,可能年龄>65 岁不是患者全因死亡的独立危险因素。贫血通过影响冠状动脉灌注及增加心率而影响心力衰竭患者预后。本研究显示,轻度贫血(即血红蛋白<120 g/L)并不是患者全因死亡独立预后因素,考虑轻度贫血对冠状动脉灌注影响与急性冠脉综合征、既往心力衰竭病史等因素相比影响作用相对较小。肾功能不全通过水钠潴留、电解质紊乱影响心力衰竭患者预后,本研究结果eGFR<60 ml/(min·1.73 m2)不是患者预后独立影响因素,考虑还需联合其他肾功能指标如尿素氮、尿酸预测患者全因死亡。心肌梗死是冠心病最严重的阶段,单因素分析心肌梗死史是患者全因死亡影响因素,但多因素分析心肌梗死史不是患者死亡独立影响因素,可能与心肌梗死患者往往更能得到及时血运重建恢复冠状动脉血流有关。
不同病因导致的心力衰竭其预后并不相同,Alla 等[14]对重症心力衰竭患者的研究显示,冠心病患者1 年死亡率明显高于非冠心病患者。在HFmrEF 中,冠心病也是影响患者预后的重要危险因素[5,9-10]。Vedin 等[10]研究发现HFmrEF 患者合并缺血性心脏病发生心血管事件和全因死亡风险明显增加。本研究随访41 个月的结果显示,冠心病患者死亡风险是非冠心病患者2.74 倍。HFmrEF 合并冠心病发生率与HFrEF 相似,明显高于HFpEF患者[5,7-10]。合并冠心病患者长期心肌缺血或者发生急性心肌梗死后导致心室重塑影响收缩和舒张功能,是心力衰竭的病因也是心力衰竭加重的诱因。因此,在临床实践中对于病因为冠心病病因的HFmrEF 更加积极治疗,以改善患者预后。
NT-proBNP 既是诊断心力衰竭最常用指标,也是判断心力衰竭预后的独立预测因素[9]。NTproBNP 判断心力衰竭预后的价值多集中在HFrEF,有关NT-proBNP 在HFmrEF 预后价值研究报道较少。周浩斌等[15]研究显示,NT-proBNP 是影响HFmrEF患者死亡的独立影响因素,NT-proBNP 水平越高,死亡风险越大。Wang 等[16]研究发现在HFmrEF 患者中,NT-proBNP ≥3 299 pg/ml 是预测患者发生急性肾功能衰竭的临界值,同时患者死亡风险明显增加(HR=11.91,P=0.004)。本研究分析显示NTproBNP 同样是影响重症HFmrEF 患者死亡的独立影响因素,进一步通过ROC 曲线计算预测患者死亡临界值为3 400 pg/ml,与Wang 等研究结果一致。HFmrEF 患者入院时NT-proBNP>3 400 pg/ml 死亡风险是NT-proBNP ≤3 400 pg/ml 患者3.56 倍,此界值可帮助临床医生尽早评估HFmrEF 患者预后,对于这些患者应给予积极强化治疗以改善其预后。
ACEI/ARB 在HFrEF 患者中获益早已被证实,但其在HFpEF 患者中是否同样获益尚存在争议。CHARM 研究[13]显示坎地沙坦能够显著降低HFmrEF 和HFrEF 患者死亡率和再住院率,而在HFpEF 患者中并无明显获益。本研究也发现ACEI/ARB 能够明显减低HFmrEF 患者死亡率。可能与HFmrEF 和HFrEF 患者合并缺血性心脏病比例高,ACEI/ARB 药物通过改善缺血性心脏病、心力衰竭心室重塑,而改善HFmrEF 患者预后有关。本研究属于单中心回顾性研究具有一定局限性,样本数量相对较少,ACEI/ARB 在HFmrEF 患者中能否获益有待大规模临床研究进一步明确。
综上所述,本研究发现重症HFmrEF 患者预后差,冠心病、糖尿病、既往心力衰竭病史、NTproBNP>3 400 pg/ml 的重症HFmrEF 患者死亡风险高,服用ACEI/ARB 药物可以改善预后。

