无创正压通气在慢性阻塞性肺疾病急性加重期合并急性左心功能不全的疗效分析
张恩花
首都医科大学密云教学医院,北京 101500
慢性阻塞性肺疾病(chronic obstructive pulmonarydisease,COPD)简 称 慢 阻 肺,是 一 种常见病、多发病。我国对7 个地区的20 245 名成年人进行调查发现,40 岁以上人群中COPD 患病率高达8.2%[1]。慢性阻塞性肺疾病急性加重期(acute exacerbation of chronic obstructive pulmonary disease,AECOPD)是慢阻肺患者死亡的重要因素[2]。AECOPD 常合并Ⅱ型呼吸衰竭,随着老龄化的住院患者中老年人数逐渐增加,同时合并急性左心功能不全患者较多。传统疗法即给予抗感染、解痉平喘、化痰等治疗,短期内患者症状改善不显著,往往在抗生素未充分显效时由于CO2潴留、缺氧,病情急剧加重发展为呼吸衰竭、肺性脑病、脑水肿等并发症而危及生命。AECOPD 同时合并有Ⅱ型呼吸衰竭及急性左心功能不全时病情更加危急。2009年无创正压通气(non-invasive positive pressure ventilation,NPPV)临床应用专家共识[3]中提出,NPPV 在AECOPD 治疗中是A 级推荐,在治疗急性肺水肿中也是A 级推荐。AECOPD 合并Ⅱ型呼吸衰竭同时存在严重的心脏病并发急性左心功能不全的患者,对常规治疗反应欠佳,常由于病情严重治疗难度大,死亡风险高。本文观察NPPV 治疗对AECOPD 所致Ⅱ型呼吸衰竭合并急性左心功能不全患者中的治疗效果。现报道如下。
1 资料与方法
1.1 一般资料
本研究选择我院2016 年1 月~2018 年12 月收治的AECOPD 合并急性左心功能不全患者65例,入选标准:血气分析符合Ⅱ型呼吸衰竭,PH>7.2,心功能Ⅲ~Ⅳ级。两组患者排除标准:心跳呼吸停止;血流动力学不稳定;PH <7.2,昏迷,未经引流的气胸,严重肝肾功能不全等。根据治疗方法不同,分为对照组及治疗组,对照组为常规治疗组,治疗组为常规治疗基础上采用NPPV 治疗。其中对照组30 例,男17 例,女13例,平均年龄(75.4±4.9)岁;治疗组35 例,其中男20 例,女15 例,平均年龄(76.5±7.1)岁。治疗组均符合无创正压通气推荐意见[4],治疗组中6 例有有创呼吸机适应症(PH 值7.21 ~7.25,PO240 ~45mmHg)但拒绝气管插管病例。两组患者签署知情同意书。两组患者一般资料比较,两组患者治疗前病情严重程度上及血气PH、PCO2、PO2、B 型钠尿肽(B-type natriuretic peptide,BNP)指标比较,差异无统计学意义(P >0.05),具有可比性。
1.2 治疗方法
两组患者均按AECOPD 常规治疗,应用抗感染、解痉平喘、祛痰等治疗;急性心功能不全患者予以扩血管、强心、利尿等治疗。治疗组在常规治疗基础上采用NPPV 治疗,根据病情采用鼻面罩(上海中山医疗科技发展公司生产的ZS-MZ-A 型多功能机械通气面罩),无创呼吸机为凯迪泰双水平治疗仪(产品型号Flexo ST30),通气模式给予S/T 模式,呼吸频率12 ~20 次/min,初始(吸气末正压)IPAP 为8 ~12cm H2O,(呼气末正压)EPAP 为3 ~5cm H2O,IPAP 逐渐增至12 ~22cm H2O,吸氧流量在1 ~6L/min,管路连接温加湿器,体位为半卧位或坐位。
1.3 观察指标及疗效判定标准
观察患者神志变化,监测心率(HR),呼吸(RR),血压(BP),血氧饱和度(SPO2),血气分析,BNP 等。血气分析指标观察治疗后2、24、72h 后指标,BNP 观察治疗后72h 指标,观察两组患者的临床症状改善情况,记录治疗前后血气指标、BNP 等变化结果;记录两组患者住院天数,记录治疗效果。治疗效果[4-5],显效:患者临床症状、体征完全消失,双肺啰音完全消失或者明显减少,肺部影像学提示肺水肿明显缓解,心率、呼吸、血压恢复正常、血气指标达到缓解期水平;有效:患者临床症状、体征基本缓解,但未全部消失,双肺啰音减少,肺部影像学提示仍存在肺水肿,但血气指标接近缓解期水平;无效:患者临床症状、体征未缓解,或出现加重,血气指标无明显缓解或加重。
1.4 统计学方法
运用SPSS17.0 统计学软件进行数据统计,计量资料以()表示,采用t 检验,计数资料以率表示,采用χ2检验,P <0.05 为差异有统计学意义。
2 结果
2.1 两组患者治疗前后血气及BNP变化比较
对照组治疗前后PH、PCO2、PO2比较,差异无统计学意义(P >0.05),对照组治疗前后BNP 比较,差异有统计学意义(P <0.05),见表1;治疗组治疗前后PH、PCO2、PO2、BNP 比较,差异有统计学意义(P <0.05),见表2;对比两组治疗后PH、PO2、PCO2、BNP 比较,差异有统计学意义(P <0.05),见表3。
2.2 两组患者住院天数比较
两组患者住院天数比较,差异有统计学意义(P <0.05)。见表4。
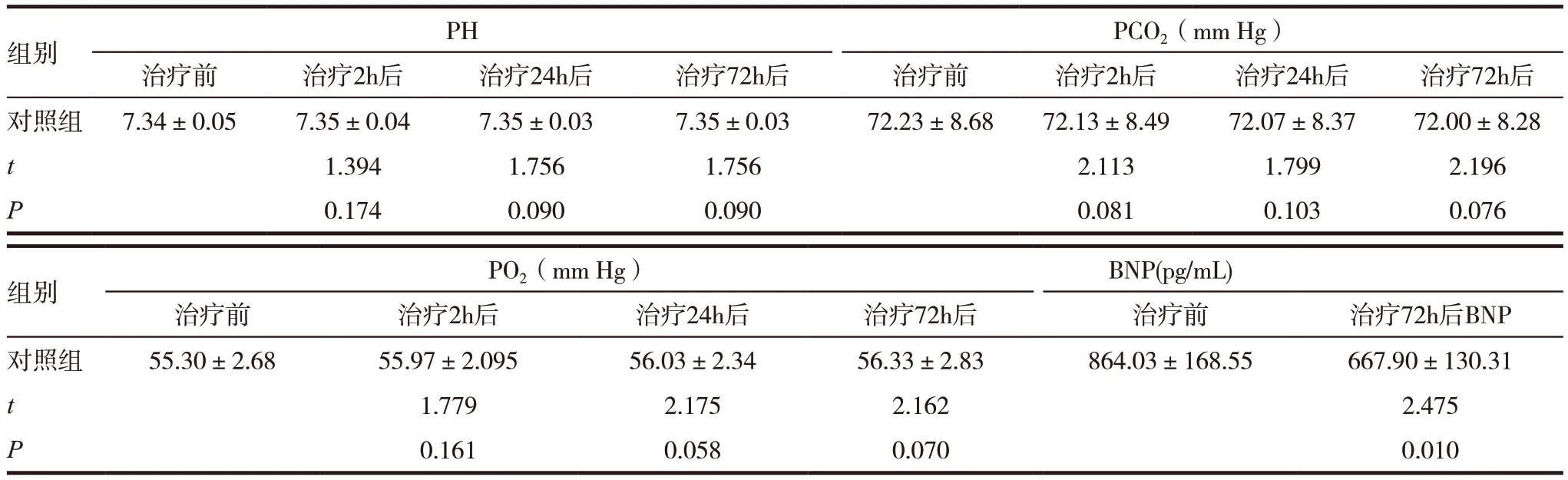
表1 对照组治疗前后血气、BNP指标比较
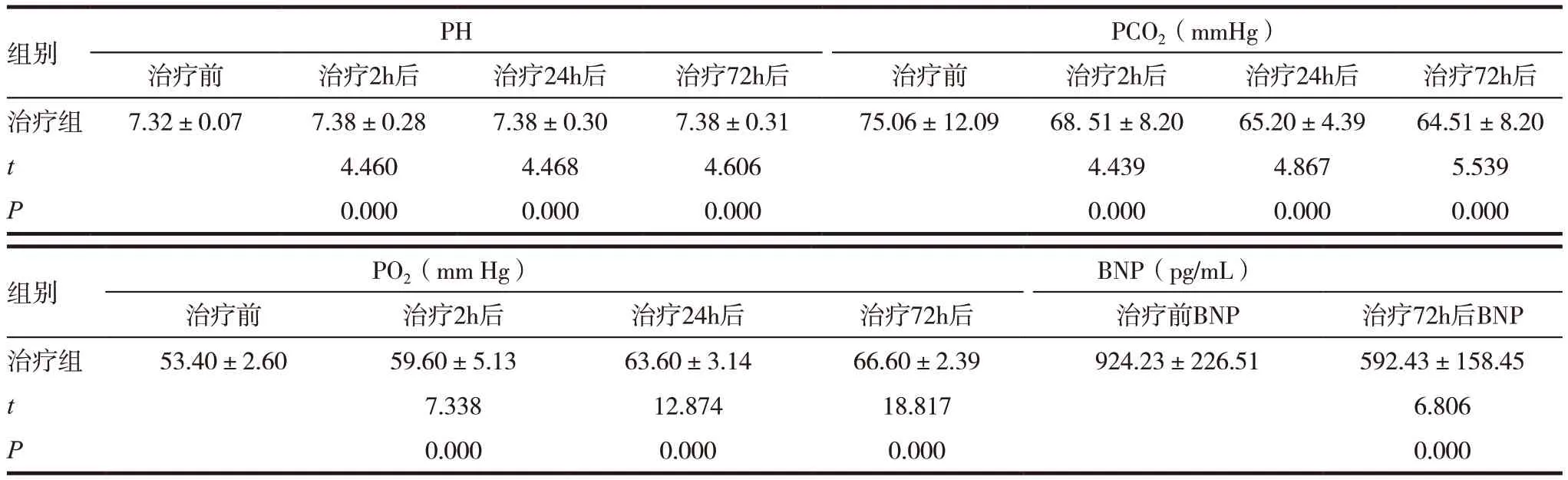
表2 治疗组治疗前后血气、BNP指标比较
表3 两组患者治疗后血气及BNP比较
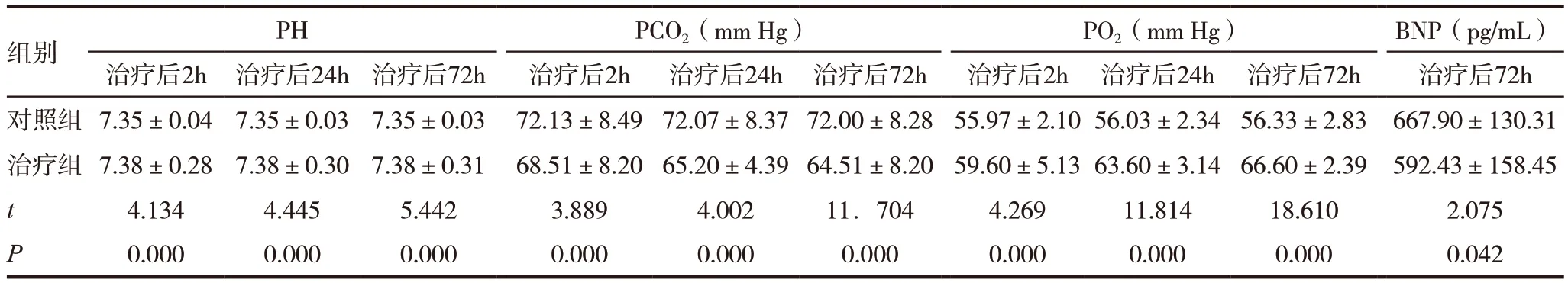
表3 两组患者治疗后血气及BNP比较
组别 PH PCO2(mm Hg) PO2(mm Hg) BNP(pg/mL)治疗后2h 治疗后24h 治疗后72h 治疗后2h 治疗后24h 治疗后72h 治疗后2h 治疗后24h 治疗后72h 治疗后72h对照组 7.35±0.04 7.35±0.03 7.35±0.03 72.13±8.49 72.07±8.37 72.00±8.28 55.97±2.10 56.03±2.34 56.33±2.83 667.90±130.31治疗组 7.38±0.28 7.38±0.30 7.38±0.31 68.51±8.20 65.20±4.39 64.51±8.20 59.60±5.13 63.60±3.14 66.60±2.39 592.43±158.45 t 4.134 4.445 5.442 3.889 4.002 11.704 4.269 11.814 18.610 2.075 P 0.000 0.000 0.000 0.000 0.000 0.000 0.000 0.000 0.000 0.042
表4 两组患者住院天数比较,d)

表4 两组患者住院天数比较,d)
组别 n 住院时间对照组 30 12.30±2.07治疗组 35 9.46±1.42 t 2.428 P 0.012
2.3 两组患者的临床疗效比较
治疗组显效26 例、有效7 例、无效2 例,总有效率为 94.29%,对照组显效12 例、有效10 例、无效8 例,总有效率为73.33%。治疗组患者的临床疗效优于对照组,差异有统计学意义(P <0.05)。见表5。
3 讨论
AECOPD 最常见的原因是上呼吸道病毒感染和气管-支气管感染,AECOPD 时易合并Ⅱ型呼吸衰竭,病情严重可发展为肺性脑病、脑水肿,昏迷时危及患者生命。呼吸肌疲劳、痰液引流不畅是AECOPD 引发Ⅱ型呼吸衰竭的2 个重要原因[6]。AECOPD 治疗目的是为了减轻病情, 避免再次发生急性加重。AECOPD 治疗时选择抗感染及止咳平喘等常规治疗,合并Ⅱ型呼吸衰竭时需要机械通气辅助治疗。机械通气原理为经呼吸道开口直接施加正压超过肺泡压产生压力差,使气体进入肺[7],从而帮助患者克服气道阻力,纠正缺氧,并提供呼气末正压来对抗内源性PEEP 缓解呼吸肌疲劳, 对抗小气道塌陷促进CO2排出。但有创机械通气技术难度大,医疗费用高,并发症多,开放气道护理困难,撤机困难[8],无创机械通气可克服有创通气上述缺点[9]而且保留了患者的说话、进食情况,易于上机脱机,易于患者及家属接受。
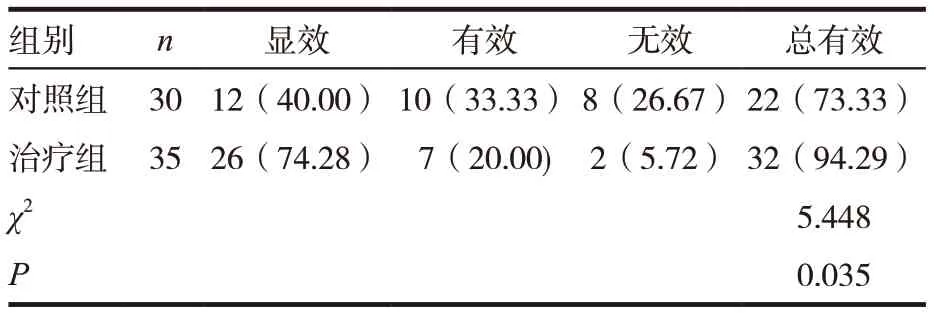
表5 两组患者临床疗效比较[n(%)]
随着NPPV 在AECOPD 治疗中成功应用之后,对急性左心功能不全的治疗中也取得了较好的疗效[10]。NPPV 治疗急性心功能不全原理:首先NPPV 为正压通气,在胸腔内形成正压,胸腔正压减少了静脉回心血容量,从而降低了心脏的前负荷,改善心功能;其次正压通气形成的胸内正压使得左心室跨壁压降低,从而降低了心脏的后负荷;再其次正压通气增加肺泡内压,减轻肺水肿,打开陷闭的肺泡,增加肺活量,快速有效提高血氧含量,增加各脏器的供氧,随着氧合的改善,血压、心率逐渐下降,从而又进一步降低了心脏的后负荷。本文主要探讨AECOPD 合并Ⅱ型呼吸衰竭合并急性左心功能不全时,常由于病情严重治疗难度大,死亡风险高。严重的Ⅱ型呼吸衰竭会导致心肌缺氧严重,感染引起的细菌毒素又进一步加重心肌细胞损伤,进一步加重左心功能不全。由于肺淤血、肺水肿,使肺部感染控制更难,心肺相互影响形成恶性循环。因此,临床在AECOPD 合并急性左心功能不全患者的治疗方案中,需要既能快速改善通气使CO2潴留及低氧血症快速改善,又需要快速减轻肺水肿改善心功能的治疗要求。
本文观察了AECOPD 所致Ⅱ型呼吸衰竭合并急性左心功能不全的患者65 例,其中治疗组治疗后血气分析中的PH、PaO2、PaCO2、BNP 较对照组下降明显,对比两组治疗前后PO2改善率、PCO2下降率、BNP 下降率差异有统计学意义,症状改善明显,住院天数较对照组明显减少,无创呼吸机治疗效果显著。针对治疗组中6 例有有创通气指征但家属拒绝气管插管,患者经无创正压通气治疗后患者神志转清,治疗有效,与其他文献报到一致[11-13]。
无创通气治疗体会:(1)首先要认知无创呼吸机治疗为辅助治疗,仅改善通气,根本治疗需原发病的积极治疗,呼吸机只是为临床治疗挣得时间而已。(2)上机需尽早,尽早上机能防止病情恶化,减少住院时间。(3)无创呼吸机的成功主要取决于医生对患者及家属的耐心沟通,向家属及患者讲明无创呼吸机及面罩使用相关注意事项。特别是治疗的第一小时,有经验的医生床旁观察增加患者的信任度及信心,利于治疗。(4)注意密切观察病情,特别是要注意患者面罩有无漏气情况,指导患者少量多次饮水增加口腔湿度,呼吸机接温湿化湿化罐,保持呼吸道湿润度;据病情及时调整压力水平及吸氧流量。(5)使用无创通气治疗中若患者病情进展或恶化,应及时与患者家属交代需要随时有有创呼吸机通气的必要性。(6)若患者入院时病情危重如昏迷不能自主排痰等有无创呼吸机禁忌症,但患者家属拒绝插管时也可考虑行NIPPV 可用于治疗COPD 患者并昏迷[14-15],但考虑慢阻肺患者很大部分为老年患者,病情复杂多变,有有创机械通气治疗指正时需立即气管插管抢救,以免延误病情。无创呼吸机操作简便,能及时开始,随时撤机。因此可以缩短住院时间,降低住院费用,提高临床抢救成功率[16]。
综上所述,无创正压通气对于AECOPD 合并急性左心功能不全时不仅能快速改善患者通气,迅速改善CO2潴留及缺氧引起的神经精神症状,而且又能迅速减轻肺水肿,尽早无创正压通气可缩短住院时间,是一种安全有效的通气支持方法。AECOPD合并急性左心功能不全时,通气方法相对于有创呼吸机容易操作,值得基层医院呼吸科及急诊科、心内科室大力推广。

